Почему кружится голова на 36 неделе беременности? Что можно предпринять | Красота и здоровье
Головокружение – тревожный признак даже для здорового человека. Во время беременности данное состояние требует особого внимания. Голова может кружиться на разных сроках и по разным причинам. Ситуация осложняется невозможностью принимать многие действенные медикаменты. Лёгкое головокружение во время вынашивания ребёнка принято считать нормой. Несмотря на это, лучше рассказать о подобном симптоме своему врачу.
Основные причины
Почти у каждой беременной наблюдаются периодические головокружения. Опасность данного явления заключается в возможности обморока. Голова может начать кружиться на ранних сроках. Это явление проявляется на 15 или 18 неделе. Ближе к концу срока, на 39 и даже 40 неделях также наблюдаются подобные симптомы. Существуют основные причины головокружений при беременности.
1. Если голова кружится в основном вечером, то это может свидетельствовать о низком уровне сахара. Подобная ситуация может наблюдаться, несмотря на достаточное поступление углеводов с пищей. Большая часть полезных веществ из материнского организма переходит к непрерывно растущему плоду.
2. Организм женщины постоянно меняется. Расширение сосудов – один из спутников беременности. Вследствие этого происходит снижение скорости движения крови, соответственно, процесс доставки кислорода к органам, в том числе головному мозгу, замедляется. Это может происходить уже на 15 неделе.
3. После 23 и вплоть до 40 недели беременности начинает снижаться уровень гемоглобина. Это является одним из проявлений железодефицитной анемии. Слабость и головокружения – основные симптомы данного состояния.
4. Растущий плод на поздних сроках меняет положение сердца беременной. При этом ухудшается кровоток, а вместе с этим и снабжение мозга кислородом. Это характерно для 36, 37, 38 и более поздних недель.
5. На 15 неделе, когда плод ещё небольшой, голова может кружиться из-за резкой смены положения тела. Часто это наблюдается утром при вставании с кровати.
Часто это наблюдается утром при вставании с кровати.
6. Окружающая обстановка также накладывает отпечаток на состоянии беременной. Уже в середине срока, на 18 неделе, женщине сложно переносить жару. Головокружения беспокоят беременную в недостаточно проветриваемых помещениях.
Головокружения в первой половине беременности
Большинство врачей не считают лёгкие кратковременные головокружения на ранних сроках беременности патологией. Это нормально, если не приносит женщине дискомфорта.
Изменения начинаются уже с первых дней беременности. Организм адаптируется к новой функции. Постепенно увеличивается объём циркулирующей крови, происходит её разжижение. Количество клеточных элементов, включая эритроциты, отвечающие за насыщение органов кислородом, остаётся практически неизменным. Это явление провоцирует развитие анемии у беременных. Первые её признаки могут наблюдаться в 18 недель, а к 39 они достигают максимума. Кроме того, сердце вынуждено работать интенсивнее из-за увеличенного объёма крови. Этим можно объяснить головокружения и чувство слабость в 15 недель.
Токсикоз, который часто сопровождается головокружениями, может беспокоить женщину до 13 недель. Это считается физиологическим состоянием, которое требует лишь наблюдения.
До срока 13 недель, головокружение может являться признаком самой беременности. Как правило, это обусловлено интенсивным кровоснабжением матки за счёт оттока крови от других органов, например головного мозга.
Головокружения во второй половине беременности
Интенсивность головокружений на 23 неделе беременности уже не такая высокая, как на 13 или 15. Это связано с успешной адаптацией женского организма. Однако беспокоить эти симптомы могут на 34 и 37 неделях.
Увеличившаяся в размерах матка с 23 недели начинает давить на нижнюю полую вену. Следствием этого является ухудшение поступления крови к верхней части туловища. Мозг получает недостаточное количество кислорода, голова начинает кружиться.
Железодефицитная анемия продолжает развиваться. Самый низкий уровень гемоглобина наблюдается на 34 неделе. Далее до самых родов он может оставаться стабильным.
Внезапное головокружение, сочетающееся с повышенным артериальным давлением, сигнализирует о наличии опасного состояния – гестоза. Данная патология чаще всего проявляется на 34, 36, 37 и более поздних неделях. Однако это может произойти и раньше. Особенно опасно появление гестоза в середине беременности, на 23 или 26 неделях. Данная ситуация требует незамедлительно медицинской помощи в условиях стационара.
Лечение и профилактика
В период беременности большая часть медикаментов оказывается под запретом. Самостоятельный приём лекарств чреват осложнениями, как для женщины, так и для её ребёнка. По этой причине нужно посетить гинеколога независимо от срока беременности. Это может произойти на сроке 15, 23, 31, 37 или 39 недель. Врач должен исключить проблему, не связанную с беременностью. Голова может кружиться из-за приступа аллергии или шейного остеохондроза.
Дополнительно женщине будет порекомендовано посетить офтальмолога и невролога, а также сдать общий анализ крови. По результатам обследования врач предположит причину головокружений. Чтобы исключить данное явление в будущем, беременной стоит соблюдать определённые правила.
1. В момент головокружения нужно постараться принять сидячее или лежачее положение. Перед самыми родами, в 37 или 39 недель, женщина особенно уязвима. Самочувствие может ухудшиться внезапно.
2. Если голова кружится из-за недостатка воздуха, то стоит выйти на улицу или открыть окно. Не нужно стесняться просить помощи. Головокружение в 39 недель чревато потерей равновесия и последующим падением.
3. Скорость обмена веществ у беременных увеличивается. Это становится заметно уже в 15 недель. Поэтому крайне важно своевременно восполнять запасы воды в организме.
4. Голова может кружиться из-за банального чувства голода. Решит проблему лёгкий перекус. Во время беременности рекомендуют увеличить общее число приёмов пищи. Этот совет актуален как на 15, так и 37 неделе.
Во время беременности рекомендуют увеличить общее число приёмов пищи. Этот совет актуален как на 15, так и 37 неделе.
5. Для профилактики анемии после 18 недели следует пересмотреть свой рацион и ввести продукты с повышенным содержанием железа. Это могут быть гранаты, яблоки или печень.
6. В некоторых случаях головокружения могут появляться из-за длительного пребывания в статичной позе. С этим успешно справится лёгкие упражнения. Их можно выполнять с разрешения врача даже на 31 неделе.
7. Если головокружения вызваны понижением артериального давление, что часто бывает в 26 недель, то поможет справиться с дискомфортом настойка женьшеня или элеутерококка.
8. В том случае, если давление повысилось, следует выпить молока или чая и имбирём.
Головокружения обычно не нуждаются в медикаментозной терапии и быстро проходят самостоятельно. Если же приступы участились, а также сопровождаются головной болью, шумом в ушах, слабостью, тошнотой или резким скачком артериального давления, то следует незамедлительно обратиться за медицинской помощью.
Необходимо больше гулять на свежем воздухе, сохранять активность на любом сроке, избегать стрессов. Тогда беременность пройдёт легко, а головокружения не принесут серьёзных неудобств.
37 неделя беременности | Особенности и ощущения на 37-ой неделе беременности
Шевеления после 37 недель, сократились?
Автор: Selithe | Дата: 2008-11-22 08:37:32 Kotena80, было такое ребенок-то уже немаленький, места почти не осталось шевелиться активно а еще говорят многие дети перед родами затихают Автор: Agent | Дата: 2008-11-28 09:17:28 Наш мальчик тоже до самого рождения буянил . Во всей литературе пишут, что к концу беременности шевеления должны уменьшаться, но у нас было наоборот: все намного ощутимее, ребеночек ведь уже совсем большой был. Так что, похоже, вы,Kotena80, — правило , ну, а мы — исключение из него Автор: Tough | Дата: 2008-11-29 05:53:35 ой а как у меня сильно пинается…. аж больно…такой он большой там и сильный наверное Автор: Mandmis | Дата: 2008-11-30 05:12:31 Девочки,а вы как то считаете эти шеведения?? Каких то норм придерживаетесь или просто шевелиться и ладно?Я раньше не считала, потмоу что иногда казалось что дите уж слишком активное, думала может ему там плохо. Сейчас уже дождаться не могу родов (38я неделя), все кажется что так и останусь беременой навсегда загрузка…
Сейчас уже дождаться не могу родов (38я неделя), все кажется что так и останусь беременой навсегда загрузка…
| Гестоз — так называемый поздний токсикоз, патология, которая развивается на поздних сроках беременности,генерализованным проявляется спазмом сосудов, «сгущением крови», нарушениями микроциркуляции,водно-солевого-обмена, поражением почек, печени, сосудов плаценты. Причины до сих пор до конца не известны. Существует маса теорий возникновения гестоза. |
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками гестоза.37 неделя беременности
К 37 неделе беременности ощущения дискомфорта, разнообразные боли нарастают всё больше. Вы чувствуете себя огромной и неуклюжей, порой не застегивается уже даже специально купленная одежда для беременных, которая при покупке казалась вам безразмерной.
Читать далее →
Запись опубликована автором admin в рубрике Беременность с метками беременность, род.37 неделя беременности: узи плода на 37 неделе
При УЗИ плода в 37 недель беременности можно констатировать факт полной зрелости плода. Несмотря на это, ребенок продолжает расти и накапливать подкожный жир приблизительно по 16 грамм в день. По статистике, мальчики рождаются более крупные, чем девочки.
Читать далее →
Запись опубликована автором admin в рубрике Беременность с метками беременность, плод, род.36 неделя беременности тянет живот
У многих будущим мам беременность 35 недель — 36 недель сопровождается беспокойством и днем, и ночью. На этом сроке дно матки поднимается на самую высокую точку и находится прямо под грудиной. Поэтому становится тяжело дышать. Еще труднее становится, когда ребенок начинает толкаться буквально под сердцем.
На этом сроке дно матки поднимается на самую высокую точку и находится прямо под грудиной. Поэтому становится тяжело дышать. Еще труднее становится, когда ребенок начинает толкаться буквально под сердцем.
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Особенности с метками беременность, живот, ребенок, род.Беременность: 37 неделя
Начиная с 37 недели беременности, ребенок готов появиться на свет. Вес ребенка набран для нормальной жизнедеятельности, но он все же продолжает набирать жир по 30 грамм в день. Кожа малыша имеет розовый, красивый цвет. На 37 неделе беременности продолжает совершенствоваться нервная система малыша. Вокруг его нервов образовалась защитная оболочка. И весь этот процесс, а именно развитие координации и мышечных рефлексов в будущем будет развиваться после рождения крохи. Идет производство сурфактанта в легких полным ходом, что позволяет малышу дышать самостоятельно воздухом. И с этой недели ребенок пытается дышать. На его вдохе амниотические воды проникают в легкие плода, а на выдохе воды выходят из них. Вероятнее всего, что младенца донимает икота. Если это ваш первенец, то вероятнее, что беременность продлится до 40 недели. А если вы ранее рожали, а также если ждете двойню, то роды могут наступить с 37 недели.
Читать далее →
Запись опубликована37 неделя беременности
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, малыш, матка, ребенок, род.37 неделя беременности тонус матки
Как определить 37 неделя беременности тонус матки?
Часто женщина ощущает это сама. Тонус матки при беременности имеет такие проявления, как тянущие болей внизу живота и поясницы, как перед месячными. Причем иногда боли приобретают характер схваток или матка ощущается как каменная .
Тонус матки при беременности имеет такие проявления, как тянущие болей внизу живота и поясницы, как перед месячными. Причем иногда боли приобретают характер схваток или матка ощущается как каменная .
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, живот, матка, род, тонус.37 неделя беременности тонус матки
Как определить 37 неделя беременности тонус матки?
Часто женщина ощущает это сама. Тонус матки при беременности имеет такие проявления, как тянущие болей внизу живота и поясницы, как перед месячными. Причем иногда боли приобретают характер схваток или матка ощущается как каменная .
Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, матка.Беременность 37 недель: рост и вес ребенка, состояние женщины — беременность, роды, рождение ребенка —

Читать далее →
Запись опубликована автором admin в рубрике Беременность, Болезни с метками беременность, температура.Головокружение и обмороки. Самое полное руководство по здоровой беременности от лучших акушеров и гинекологов
Головокружение и обмороки
У вас кружится голова? Беременные женщины часто испытывают головокружение и склонны к обморокам. Это происходит из-за изменений в кровообращении, когда уменьшается приток крови к верхней части тела, поскольку матка давит на кровеносные сосуды в спине и области таза. Особенно часто это бывает в начале второго триместра, когда сосуды расширились под действием гормонов беременности, а объем крови еще не увеличился достаточно, чтобы их заполнить.
Головокружение и обморок могут также случиться в жаркую погоду или от горячей ванны или душа. При перегреве кровеносные сосуды в коже расширяются, временно снижая количество крови, возвращающейся к сердцу.
Низкий уровень сахара в крови, частый в начале беременности (гипогликемия), а также малое количество красных кровяных телец (анемия) тоже могут вызывать головокружение. Наконец стресс, голод, усталость также приводят к головокружениям и обморокам.
ЛОЖНЫЕ И ИСТИННЫЕ СХВАТКИ
Если вы не рожали раньше, вы можете решить, что схватки – верный признак начала родов. Необязательно. Многие будущие матери иногда ощущают безболезненные схватки до начала настоящих родов. Иногда это бывает довольно неприятно.
В последние недели беременности матка может начать сокращаться. Положив руку на живот, вы можете иногда почувствовать, как матка напрягается и расслабляется. Такие слабые сокращения называются ложными схватками. Матка «разогревается», готовясь к предстоящей большой работе.
 Ложные схватки нерегулярны, а истинные происходят ритмично, постепенно становятся сильнее и чаще.
Ложные схватки нерегулярны, а истинные происходят ритмично, постепенно становятся сильнее и чаще.Хороший способ отличить ложные схватки от истинных – это замеры времени. Проследите по часам продолжительность схватки и перерыва между двумя схватками. Как показано в таблице в части 5, это поможет определить ритм схваток, если роды действительно начались.
Даже отследив все это, вы не можете быть уверены, что роды действительно начались. Иногда единственный способ убедиться в этом – это проверить, раскрывается ли шейка матки, что требует врачебного осмотра. Роды у всех начинаются по-разному. У некоторых женщин болезненные схватки продолжаются несколько дней без изменений шейки, другие чувствуют только небольшое напряжение и боль в спине.
Как предотвратить и преодолеть. Чтобы предотвратить головокружения и обмороки:
• Из сидячего или лежачего положения поднимайтесь медленно.
• Ходите и двигайтесь не спеша. Чаще делайте перерывы для отдыха.
• Не стойте подолгу.
• Не лежите на спине. Ложитесь на бок, опираясь на подушку.
• Не перегревайтесь. Избегайте толпы, жарких мест. Одевайтесь по погоде. Не принимайте слишком горячих ванн и душа. Держите окна или двери открытыми, чтобы в помещении было прохладнее.
• Есть понемногу и чаще лучше, чем ограничиваться тремя большими приемами пищи в день. Предпочтительны свежие или сухие фрукты, цельнозерновой хлеб, нежирный йогурт.
• Сохраняйте физическую активность, чтобы улучшить кровообращение в нижней части тела. Подходящие занятия – ходьба, плавание, йога для беременных.
• Пейте больше жидкости, особенно в начале дня. Эффективны спортивные напитки.
• Ешьте продукты, богатые железом, – бобовые, красное мясо, зеленые листовые овощи и сухофрукты. Также, по рекомендации врача, принимайте добавки с железом и витамины для беременных.
ЧТО ВЫ ЧУВСТВУЕТЕ?
Когда обращаться за медицинской помощью. Если у вас случались обмороки или головокружения, об этом нужно сказать врачу. Если такое происходит часто и сопровождается болями в животе и кровотечением, это может быть признаком внематочной беременности, когда оплодотворенная яйцеклетка закрепляется вне матки.
Если такое происходит часто и сопровождается болями в животе и кровотечением, это может быть признаком внематочной беременности, когда оплодотворенная яйцеклетка закрепляется вне матки.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРесГоловокружение может быть пророком различных заболеваний.
2019.11.06
Головокружение — это состояние, которое создает иллюзию окружающей среды или вращения тела. Есть две формы этого: настоящее головокружение и подделка.
По продолжительности головокружение может быть описано как острое или хроническое. Острое головокружение длится от нескольких секунд до нескольких часов и может длиться дни или недели. Хроническое головокружение диагностируется, когда вы страдаете от него в течение месяца или более.
Головокружение может сопровождаться изменениями тошноты, рвоты, потоотделения, частоты пульса и артериального давления. Это один из самых распространенных и неприятных симптомов для врачей, так как он возникает при различных состояниях.
Поскольку это может быть симптомом ряда серьезных заболеваний, людям, страдающим от этого расстройства, рекомендуется обратиться за лечением к специалисту, который после осмотра пациента и выяснения причины расстройства вместо того, чтобы ждать, пока состояние пройдет.
Общие причины головокружения.
Иногда головокружение вводит в заблуждение с точки зрения общей слабости, отвлечения внимания, усталости, недосыпания или отсутствия регулярных физических нагрузок.
Причины головокружения различны. Часто головокружение также вызывается заболеваниями головного мозга. К ним относятся такие состояния, как мигрень, цереброваскулярные заболевания, эпилепсия или рассеянный склероз.
Головокружение в голове также может быть предупреждением о серьезных заболеваниях, таких как цереброваскулярная авария, и хотя цереброваскулярная авария не является частой причиной головокружения, но это очень опасно, вам следует немедленно обратиться к врачу, если вы испытываете такие заболевания.
Ложное головокружение также может быть вызвано неисправностью других систем организма: дыхательная или сердечная недостаточность, высокое кровяное давление или анемия также могут сопровождаться головокружением. Голова может кружиться, даже если она практически здорова, из-за алкоголя, отравления наркотиками, сильного стресса, нестабильности, колебаний или страха падения. Головокружение, вызванное беспокойством, часто возникает в определенных условиях, например в супермаркетах или во время вождения.
Головокружение, тошнота, потливость, дрожание рук, частый пульс и изменения артериального давления часто связаны как с истинным, так и с ложным головокружением.
Значительно более частое головокружение и нарушение баланса у пожилых людей. Они также могут испытывать головокружение из-за различных лекарств, используемых для лечения других состояний, таких как длительная седация,
лекарства, которые снижают ваше кровяное давление или учащают сердцебиение. В результате, когда человек внезапно встает из положения стоя или лежа, у него кружится голова, он слепнет и теряет сознание. Иногда достаточно отказаться от ненужных лекарств и головокружение уменьшается.
Диагностика причины головокружения
В поликлинике пациенты с головокружением осматриваются семейным врачом, а затем, в соответствии с предполагаемой причиной головокружения, пациент консультируется со специалистом. Жалобы на «головокружение» очень широкие. Поэтому жалобы пациента следует сначала выслушать и проанализировать, чтобы мы могли различить головокружение, когда все вокруг вращается, головокружение, нестабильность, обморок и тому подобное. Объясняя возможные причины головокружения, пациентов спрашивают, трудно ли им вставать, ходить, когда у них кружится голова, или, может быть, они стоят как вращающаяся комната, чувствуя слабость. Пациента также спрашивают, как часто у него кружится голова, как долго он длится. При обследовании оцениваются движения глазного яблока, баланс пациента, координация.
Объясняя возможные причины головокружения, пациентов спрашивают, трудно ли им вставать, ходить, когда у них кружится голова, или, может быть, они стоят как вращающаяся комната, чувствуя слабость. Пациента также спрашивают, как часто у него кружится голова, как долго он длится. При обследовании оцениваются движения глазного яблока, баланс пациента, координация.
При исследовании причины головокружения неврологи или отоневрологи назначают пациентам видеоонистагмограф. Это один из самых надежных способов выяснить причину головокружения. Это исследование оценивает непроизвольные движения глазного яблока. Это помогает более точно определить причину расстройства, найти поражение и сторону лабиринта или вестибулярного нерва внутреннего уха.
Чтобы понять, почему у пациента кружится голова, врачи всегда оценивают его равновесие или координацию.
Видеоонистагографическое исследование — как оно работает?
Пациент помещен, его голова поднята на 30 градусов, а на глаза надеты специальные очки с инфракрасной камерой. Глаз пациента затем освещается инфракрасным излучением в полной темноте. Глаз, освещенный лучом, снимается, и изображение передается непосредственно на монитор. Цветовая стимуляция используется для проверки движений глаз, т.е. у. поток теплого или холодного воздуха, дующий в ушной канал пациента в течение периода времени, который вызывает нистагм, то есть у. вызывает движения глаз. Когда воздух перестает дуть, движения глаз проверяются в течение заданного периода времени. Движения глаз преобразуются в цифровые сигналы, обрабатываются специализированными компьютерными программами и представляются в виде стандартизированных графиков, которые затем анализируются врачом.
Клиника доктора Килдa проводит исследования с использованием камеры видеонистографии последнего поколения VN415, в которой используется сверхчувствительная камера, которaя записывает каждое движение зрачка глаза, что приводит к чрезвычайно точным результатам теста.
Как лечится головокружение?
Лекарственное головокружение, вестибулосупрессант, следует подавлять только при очень внезапном и сильном головокружении. Такие препараты не следует применять более 3-5 дней. Из-за большого разнообразия причин головокружения головокружение может быть уменьшено при использовании лекарств для улучшения кровообращения или отека нерва, или в случае вестибулярной мигрени, для уменьшения частоты мигрени, или специальных упражнений во время доброкачественного пароксизмального головокружения.
Существуют случаи, когда лечение головокружения у пожилых людей, которые уже принимают большое количество различных лекарств, не помогает при назначении новых лекарств, а при отказе от ненужных. По этой причине вам не следует принимать лекарства от головокружения и самостоятельно выбирать лекарство — ваш врач может порекомендовать вам лучшее лечение после жалоб, осмотров и осмотров.
Опытные врачи проводят консультации и исследования в клинике д-pa Kilda.
Предвестники родов Днепр
С 37-ой по 42-ю неделю беременность считается доношенной. Роды могут начаться в любо день данного периода и совершенно необязательно, чтобы об их приближении свидетельствовали какие-то определенные признаки. За подготовку к родам в организме мамы отвечают женские половые гормоны. Приблизительно за две недели до родов происходит смена гормонального фона женщины. В течение всех 9-ти месяцев главным гормоном был прогестерон. Он обеспечивал нормальный тонус матки, выработку цервикальной слизи, от него зависело нормальное развитие и рост плода, необходимая концентрация питательных веществ и кислорода в крови, а также их доставка к малышу.
Незадолго до родов концентрация прогестерона снижается, а на смену ему приходят эстрогены. Именно эти гормоны отвечают за эластичность и проходимость родовых путей. От них зависит скорость раскрытия шейки матки в первом периоде родов. Во втором периоде очень важно насколько эластичны и растянуты стенки влагалища – от этого во многом будет зависеть длительность потужного периода. Наконец, само начало родовой деятельности зависит от уровня эстрогенов: схватки возникают в результате нервного импульса, который вызывается определенным уровнем накопления гормонов.
Наконец, само начало родовой деятельности зависит от уровня эстрогенов: схватки возникают в результате нервного импульса, который вызывается определенным уровнем накопления гормонов.
Роды представляют собой сложный процесс, который возникает рефлекторно и регулируется нервной и гормональной системами. Каждое сокращение матки – схватка – сопровождается раздражением нервных элементов в ее стенке. При этом нервные окончания выделяют активные вещества, которые способствуют возникновению следующего сокращения матки. Таким образом, по замкнутой цепочке, контролируется весь процесс до конца родов.
Существуют общепризнанные сигналы, свидетельствующие о приближении родов, так называемые предвестники. Если вы заметили появление предвестников, это еще совсем не значит, что роды вот-вот начнутся: тренировочные схватки или, например, опускание живота могут произойти как за несколько часов, так и за две-три недели до родов.
1. Опускание живота
Это один из самых существенных внешних признаков грядущих родов. Из-за того, что головка малыша прижимается ко входу в малый таз, дно матки опускается на несколько сантиметров – и это вполне заметно для глаз. В это время беременной становится легче дышать, ведь ребенок перестает сдавливать диафрагму. Это же относится и к желудку, в частности реже о себе дает знать изжога. Правда увеличивается давление на мочевой пузырь, и поэтому чаще хочется в туалет.
Как правило, это может случиться, начиная с 36-й недели, но если женщина рожает во второй раз, то ребенок порой опускается непосредственно перед родами.
Схватки Брексона-Хигса (ложные схватки)
Их еще называют ложными схватками или тренировочными. Они могут начаться уже на 30-ой неделе, но особенно четко проявляются на 37-39 неделях. Ощущения действительно напоминают истинные схватки, но интервалы между ними отличаются друг от друга. Например, истинные первые схватки будут возникать через каждые 10 минут, а при «ложной тревоге» интервал будет неравномерным: 20 минут – 15 минут – 30 минут – 10 минут и т. д. Не характерна для ложных схваток и динамика процесса – они не станут ни усиливаться, ни удлиняться, а промежутки между ними так и останутся неравномерными. Главное их отличие, что они не ведут к раскрытию шейки матки.
д. Не характерна для ложных схваток и динамика процесса – они не станут ни усиливаться, ни удлиняться, а промежутки между ними так и останутся неравномерными. Главное их отличие, что они не ведут к раскрытию шейки матки.
Такие схватки могут прекратиться самостоятельно, ведь матка – мышечный орган и перед решающим событием имеет право потренироваться. В норме такие тренировки могут быть несколько раз в течение последней недели перед родами, длятся они обычно не более 2-3 часов.
Либо ложные схватки могут перерасти в настоящие схватки: интервал между схватками постепенно упорядочится и перейдет в регулярную родовую деятельность. В случае если ложные схватки повторяются каждый день, доставляют значительный дискомфорт – необходимо обратиться к врачу.
2. Схватки ложные:
1) Не становятся со временем более длительными, более сильными и частыми. Интервалы между ними нерегулярные.
2) Могут не вызывать болезненные ощущения, проявляются в виде тянущих, но слабых ощущений, похожих на менструальные. Матка при этом становится твердой, похожей на упругий шар.
3) Прекращаются или ослабевают, если вы легли, походили либо постояли под душем.
4) С ними вы можете уснуть.
5) При осмотре шейка матки может быть некоторое раскрытие, но оно со временем не меняется.
6) Обычно не сопровождаются кровянистыми выделениями. В редких случаях может появиться коричневатая слизь.
Схватки истинные:
1) Их ритм регулярный, они нарастают по силе, частоте и длительности.
2) Ощущения нарастают по силе, может появиться сильная ноющая боль в пояснице, а также неприятное чувство распирания внизу живота.
3) Не меняются и не исчезают, если вы будете изменять положение тела.
4) С ними уснуть не сможете.
5) Осмотр шейки матки показывает ее размягчение и постепенное раскрытие.
6) Могут сопровождаться кровянистыми выделениями в виде слизи – это выходит слизистая пробка.
3. Дискомфорт
Вне зависимости от наличия или, наоборот, отсутствия тренировочных схваток за 1,5-2 недели до родов женщина начинает ощущать дискомфорт, давление и тяжесть в области крестца и нижней части живота. Это вызвано увеличением эластичности связок и изменением положения органов малого таза. Имейте в виду, что в этот период принимать какие бы то ни было обезболивающие препараты не стоит, – выраженного эффекта не будет, а вот побочные действия могут оказаться очень неприятными.
Это вызвано увеличением эластичности связок и изменением положения органов малого таза. Имейте в виду, что в этот период принимать какие бы то ни было обезболивающие препараты не стоит, – выраженного эффекта не будет, а вот побочные действия могут оказаться очень неприятными.
4. Отхождение слизистой пробки
Еще одно коварное явление, так как считается предвестником, но проявляется у всех женщин индивидуально. Шейка матки укорачивается – и это приводит к выделению слизистой пробки (плотный сгусток слизи на протяжении всей беременности служил дополнительным барьером между влагалищной флорой и оболочками плодного яйца). Пробка представляет собой желеобразный комок – прозрачный, желтоватый или буроватый, иногда с коричневыми или розоватыми прожилками. Она либо выходит сразу и целиком, либо выходит частями в течение нескольких дней. Непосредственно перед отхождением пробки может возникнуть тянущая боль в нижней части живота. У первородящих период между выделением пробки и родами может составить от 12 часов до двух недель.
5. Незначительные кровянистые выделения
Под воздействием эстрогена слизистая оболочка влагалища становится отечной, синюшной и наполненной кровью. Даже после самого обычного гинекологического осмотра вы можете заметить на нижнем белье кровяные «мазки». Не пугайтесь: если данный инцидент действительно произошел сразу после визита к врачу и крови выделилось буквально несколько капелек, никакого лечения в этом случае не требуется.
5. Диарея, тошнота
Под воздействием простагландинов созревает шейка матки – и это обстоятельство сказывается на соседних органах. В частности увеличивается перистальтика кишечника, что, в свою очередь, приводит к послаблению стула. Раскрытие шейки матки с 37-ой по 42-ю неделю беременности может начаться в любой момент, у некоторых женщин сопровождается тошнотой и рвотой, однако определить, вызвана диарея и рвота нормальными предродовыми изменениями или же кишечной инфекцией, может только врач. Если тошнота и рвота сочетаются с головной болью, повышением артериального давления, нарушением зрения («мушки перед глазами») следует немедленно обратиться к врачу.
Если тошнота и рвота сочетаются с головной болью, повышением артериального давления, нарушением зрения («мушки перед глазами») следует немедленно обратиться к врачу.
6. Потеря веса
В связи с тем, что выработка прогестерона снижается, больше половины беременных за 1-1,5 недели до родов худеют на 1-2 кг. Ребенку это ничем не грозит, он продолжает получать все необходимые питательные вещества в нужном количестве.
7. Расширение костей таза
У вас может появиться ноющая боль в пояснице, связанная с растяжением крестцово-подвздошного сочленения. Дело в том, что ребенок становится все тяжелее и опускается все ниже и ниже. Могут помочь специальные упражнения для таза или плаванье.
Автор статьи: Британ Татьяны, сотрудник центра «Аист», врач акушер-гинеколог высшей категории.
Тошнит и рвота на 37 неделе беременности
Во время беременности происходят важные изменения в организме женщины – гормональные, иммунные, перестраивается работа сердечно-сосудистой системы – все для того, чтобы обеспечить благополучное развитие плода.
Изменения в организме
Адаптация к вынашиванию ребенка не всегда проходит гладко, что зависит от индивидуальных особенностей каждого человека. В любом из триместров женщины могут предъявлять жалобы на различные неприятные ощущения, которые сопровождают течение беременности. Одно из таких проявлений – это тошнота на 37 неделе.
Появление тошноты всегда сопряжено далеко не с лучшими переживаниями, некоторые женщины ее переносят довольно тяжело и не могут заниматься повседневными делами. Все хотят побыстрее избавиться от этого надоевшего ощущения и почувствовать истинную радость от ожидания появления своего малыша.
Но для того чтобы устранить подобный симптом, нужно понять, почему он возникает: из-за нормальных изменений или патологических состояний.
Когда женщину тошнит на 36 или 37 неделе беременности, не нужно сразу думать о каком-то заболевании. Разобраться в происхождении такого симптома поможет врач.
Разобраться в происхождении такого симптома поможет врач.
Причины
Когда говорят о тошноте, то в первую очередь акцентируют внимание на работе желудка. Отчасти это именно так, поскольку зачастую подобный симптом появляется из-за погрешностей в питании. Но существует гораздо больше факторов, способных провоцировать его возникновение.
А во время беременности риск развития этого неприятного ощущения еще выше. Поэтому при обследовании нужно учитывать каждую из возможных причин, среди которых стоит отметить:
- Нормальные изменения при беременности.
- Поздний токсикоз.
- Инфекционная патология (пищевая токсикоинфекция, сальмонеллез).
- Болезни желудочно-кишечного тракта (гастрит, холецистит, панкреатит).
- Аппендицит.
- Артериальная гипотония.
Здесь отображены наиболее распространенные из факторов, однако список можно продолжить. Тошнотой также сопровождаются некоторые заболевания центральной нервной системы, различные интоксикации и многие неотложные состояния (шок, кровотечение, гипертонический криз или тепловой удар). Предположение о той или иной патологии делается исходя из ситуации и клинической картины.
Понять, что стало причиной неприятных ощущений на 37 неделе беременности, можно только после врачебного обследования.
Симптомы
Тошнота редко возникает как самостоятельный симптом – чаще она входит в комплекс диспептических нарушений. Но это вовсе не обязательно, особенно на поздних сроках беременности, когда главную роль играют другие факторы.
Однако, выявить причину такого состояния можно путем оценки всех проявлений, которые удается обнаружить у женщины. Поэтому центральная роль принадлежит именно клиническому обследованию.
Нормальные изменения
На 37 неделе матка имеет максимальные размеры, что видно по объему живота у женщины. Естественно, она давит на близлежащие органы – желудок, поджелудочную железу, печень, кишечник – приводя к изменению их функции.
И хотя для некоторых женщин это может протекать незаметно, но большинство все-таки отмечает появление тошноты и позывов на рвоту даже при употреблении незначительного количества пищи.
Все объясняется наличием рецепторов в слизистой оболочке желудка, которые могут таким образом реагировать на сжатие, иногда посылая в головной мозг сигнал о необходимости освобождения желудка.
Кроме того, подобное состояние возникает у женщины непосредственно перед родами и может расцениваться в качестве одного из предвестников скорого появления малыша на свет. А 37-я неделя беременности как раз и является тем временем, когда уже можно ожидать доношенного ребенка.
Женщину может тошнить при появлении регулярных схваток, которые укорачивают и расширяют шейку матки, тем самым подготавливая ее к родам. Неприятные ощущения в области желудка иногда сопровождают каждое мышечное сокращение, что очень изматывает беременную.
В большинстве случаев тошнота на поздних сроках рассматривается как результат физиологических изменений. Но чтобы не пропустить патологию, нужно все равно проконсультироваться с врачом.
Поздний токсикоз
Токсикоз при беременности на поздних сроках (гестоз) может протекать с тошнотой и рвотой. Такие симптомы иногда говорят о довольно опасной ситуации под названием преэклампсии. При этом наблюдаются нарушения со стороны многих органов и систем, скрывающиеся за следующими признаками:
- Повышение артериального давления.
- Отечный синдром.
- Появление белка в моче (протеинурия).
- Головные боли, головокружение.
- Нарушение зрения, шум в ушах.
- Боли в животе.
При несвоевременном лечении патология переходит в эклампсию, когда наблюдаются судороги всего тела и может наступить летальный исход. Поэтому всегда нужно помнить о риске подобной ситуации и обращаться к врачу при появлении неясных симптомов.
Инфекционная патология
Большинство женщин при появлении тошноты на 37 неделе беременности опасаются прежде всего инфекционного заболевания. При употреблении недоброкачественной пищи, зараженной микробами или их токсинами, в первую очередь страдает именно желудочно-кишечный тракт.
При этом наряду с тошнотой и рвотой могут появляться другие характерные признаки:
- Повышение температуры тела.
- Общая слабость, недомогание.
- Боли в животе.
- Понос.
Некоторые заболевания могут привести к опасным осложнениям – обезвоживанию или шоку. Кроме того, тошнота в сочетании с головной болью и напряжением шейных мышц может быть признаком менингита.
При подозрении на инфекционную патологию при беременности нужно сразу обращаться к специалисту.
Болезни желудочно-кишечного тракта
Среди терапевтической патологии с явлениями диспептического синдрома сталкиваются при хроническом гастрите, холецистите, панкреатите, язвенной болезни или гепатите. Во время беременности подобная патология может обостриться на фоне повышенного давления со стороны матки и изменения пищевого режима.
Как правило, будут наблюдаться боли в животе соответственно расположению пораженного органа, иногда они могут приобретать опоясывающий характер (при панкреатите) или отдавать в другие участки тела (надплечье, спину, под лопатку).
Часто беспокоит отрыжка воздухом, кислым или тухлым. В случае холецистита с дискинезией появляется горечь во рту. Гепатит характеризуется желтухой и увеличением печени.
Артериальная гипотония
Тошнить может и при снижении давления, что также нередко встречается у беременных на 37 неделе, особенно если у женщины и раньше была гипотония или вегетососудистая дистония.
На поздних сроках проявления будут только усиливаться, так как увеличенная матка будет сдавливать вены, уменьшая тем самым приток крови к сердцу. Появляются и другие симптомы сниженного давления:
Появляются и другие симптомы сниженного давления:
- Головокружение.
- Тупые или пульсирующие головные боли.
- Мелькание «мушек» перед глазами.
- Шум в ушах.
- Бледность кожи.
Когда тошнота в третьем триместре связана с каким-то заболеванием, нужно вовремя проводить адекватную коррекцию.
Лечение
Лечить тошноту на 37 неделе беременности нужно с учетом основной причины ее возникновения. Когда речь идет о физиологических изменениях в этот период, женщине можно порекомендовать легкую пищу, которую нужно принимать небольшими порциями и почаще.
Также нужно пить достаточно жидкости. Для уменьшения неприятных ощущений хорошо помогает вода с лимонным соком. Значительно улучшает состояние общий позитивный настрой и уверенность в благоприятном окончании беременности.
Консервативное лечение
Когда тошнота является признаком заболевания, необходимо использовать те методы лечения, которые установлены стандартами оказания медицинской помощи при определенной патологии.
При этом необходимо рассматривать соотношение между пользой для женщины и риском для плода, выбирая наиболее безопасные средства.
С учетом всех противопоказаний и в зависимости от выявленной болезни могут использоваться такие группы препаратов:
- Противорвотные.
- Спазмолитики.
- Антисекреторные.
- Ферменты.
- Желчегонные.
- Антибиотики.
- Жаропонижающие.
Лечение тяжелой патологии должно проводиться только в стационаре. Некоторые случаи требуют интенсивной терапии (например, преэклампсия, шок или обезвоживание).
Прием любых медикаментов должен согласовываться с врачом. Лекарства нельзя принимать самостоятельно, особенно при беременности.
Оперативное лечение
В определенных ситуациях невозможно обойтись без оперативного вмешательства. Прежде всего это касается хирургической патологии – аппендицита или острого панкреатита. И если в первом случае операция становится единственным решением проблемы даже во время беременности, то во втором – вынужденной мерой при неэффективности консервативных мероприятий.
И если в первом случае операция становится единственным решением проблемы даже во время беременности, то во втором – вынужденной мерой при неэффективности консервативных мероприятий.
При этом производят вмешательство по жизненным показаниям со стороны матери без вреда для плода. При тяжелой преэклампсии, не поддающейся интенсивной терапии, необходимо выполнять кесарево сечение.
Тошнота на 37 неделе требует дифференцированного подхода, когда все зависит от причины. Своевременно обнаруженная патология будет эффективно вылечена, а ребенок родится здоровым.
Острый гнойный отит и абсцесс мозга
О.В. Стратиева (Из лекций для врачей)
Отогенные внутричерепные осложнения возникают в результате проникновения инфекции из полостей уха в полость мозга. Количество больных с отогенными внутричерепными осложнениями по отношению к общему числу больных с заболеваниями среднего и внутреннего уха составляет от 1 до 15 % и имеет тенденцию к снижению. Однако проблема отогенных внутричерепных осложнений сохраняет свою актуальность. За три последних года мы оперировали более 30 пациентов с отогенными внутричерепными осложнениями. Наиболее часто встречались: тромбоз сигмовидного и поперечного синусов, эпидуральный абсцесс средней и задней черепных ямок, перисинуозный абсцесс, отогенный менингит, абсцесс височной доли мозга, реже наблюдали абсцесс мозжечка. Особенности современной клинической картины отогенных внутричерепных осложнений характеризует случай из нашей практики.
Случай из практики.
Г — а, 68 лет, поступила в ЛОР-центр с жалобами на головную боль, головокружение, тошноту, слабость в левой ноге, повышение температуры до 37,5 ˚, недомогание.
Известно, что пациентка болела в течение месяца, когда внезапно появились боли в правом ухе и гнойные выделения из уха. Лечилась самостоятельно, сухим теплом. Через две недели состояние улучшилось. Ушная боль и гноетечение прекратились. Однако в поведении больной появились неадекватность, заторможенность и головная боль, что заставило родственников больной обратиться за консультативной помощью к отоларингологу.
Однако в поведении больной появились неадекватность, заторможенность и головная боль, что заставило родственников больной обратиться за консультативной помощью к отоларингологу.
При поступлении: больная в сознании. За ухом боли нет. Барабанная перепонка тусклая, перфорации нет, гноя нет. Невролог обнаружил отклонение влево при пальце – носовой пробе, сглаженность левой носогубной складки. На глазном дне – атеросклероз сосудов сетчатки.
На компьютерной томограмме мозга справа в височно-теменной области определяются обширные округлые образования с капсулой до 2,1 см в диаметре, плотностью от 19 до 24 ед Н, с контрастом — до 65 ед Н. Дополнительно провели магнитно –резонансную томографию (Рис. 1, 2), где установили гнойный процесс в правой височной пирамиде с двухфокусным абсцессом мозга и тромбоз кавернозного синуса.
Отоларингологи и нейрохирурги выполнили две операции: трепанацию черепа с декомпрессией мозга, вскрытием и удалением абсцесса височной доли, а также расширенную мастоидэктомию с обнажением черепной ямок и синусов мозга. Во время операции обнаружен остеомиелит пирамиды височной кости, стенки слухового прохода и барабанной полости. Четыре дня пациентка находилась в реанимации, затем 14 дней проходила реабилитацию в ЛОР центре, и после выписана домой в удовлетворительном состоянии.
РЕЗЮМЕ
Сегодня, в сравнении с периодом с 1946 по 1980 г.г. XX века, число внутричерепных осложнений вследствие отита существенно уменьшилось. Использование мощных антибиотиков, значительно повысило качество лечения, но в то же время усложнило диагностику. Если ранее преобладали манифестные формы с яркими симптомами, то сегодня, практически все отогенные внутричерепные осложнения развиваются скрытно. Также, в последние годы сложности диагностики обусловлены сочетанием сразу нескольких форм внутричерепных осложнений.
Головокружение и обмороки во время беременности
На протяжении всей беременности вы можете испытывать дезориентирующее чувство неустойчивости или головокружения, которое может вызывать у вас ощущение, будто вы вот-вот упадете или упадете в обморок. Но не волнуйтесь, это нормальный и довольно распространенный симптом беременности, которого вы по большей части можете избежать, предприняв несколько разумных шагов.
Но не волнуйтесь, это нормальный и довольно распространенный симптом беременности, которого вы по большей части можете избежать, предприняв несколько разумных шагов.
Когда обычно начинается головокружение во время беременности?
Многие женщины испытывают головокружение с 12-й недели до первых нескольких недель второго триместра беременности.
Головокружение — частый ранний признак беременности?
Головокружение обычно не является одним из первых признаков беременности, но оно может быть признаком беременности на ранних сроках, если у вас низкий уровень сахара в крови из-за утреннего недомогания. Вы можете почувствовать головокружение как признак беременности даже до пропущенной менструации, если вы мало едите из-за тошноты, которая иногда (но определенно не всегда) может возникнуть в течение нескольких дней после зачатия.
Что вызывает головокружение при беременности?
На ранних сроках беременности ваше тело готовится к тому, чтобы удовлетворять потребности двух тел вместо одного.Головокружение может быть вызвано несколькими факторами:
- Ваше тело еще не производит достаточно крови, чтобы заполнить быстро расширяющуюся систему кровообращения.
- Высокий уровень прогестерона также может вызвать расслабление и расширение кровеносных сосудов, увеличивая приток крови к ребенку, но замедляя его для вас, что может снизить кровяное давление. Это, в свою очередь, сокращает приток крови к мозгу, иногда заставляя кружиться голову.
- Растущая матка может оказывать давление на кровеносные сосуды, особенно когда вы лежите на спине.
- Это не зря называют булочкой в духовке: ваше тело сейчас выделяет много тепла, а это означает, что слишком много времени в жаркой или душной комнате может способствовать возникновению чувства головокружения.
- Если у вас упадет уровень сахара в крови или вы обезвожитесь, у вас больше шансов испытать приступ головокружения.
Что делать при головокружении во время беременности?
Имейте в виду, что каким бы «нормальным» ни было головокружение, игнорировать его не стоит.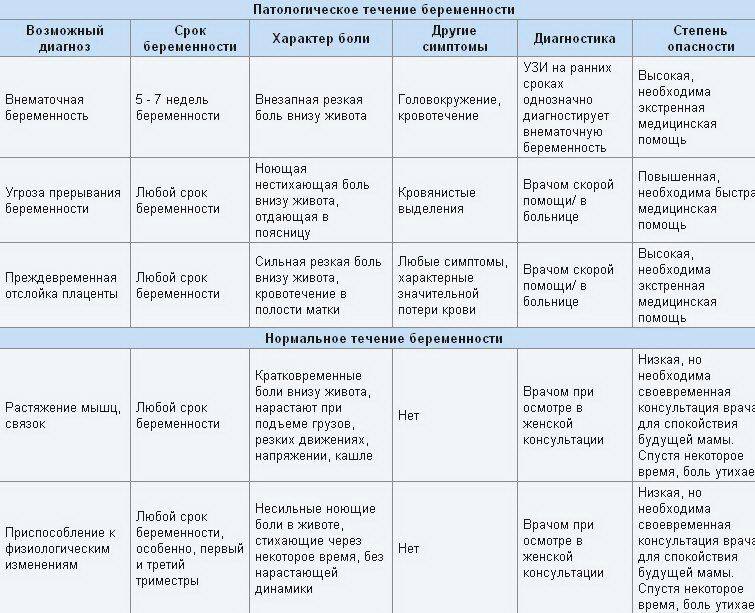 Так что руководствуйтесь здравым смыслом: не водите машину, не тренируйтесь и не обращайтесь с чем-либо, что потенциально может причинить вам вред.Если вам нужна помощь, не стесняйтесь спрашивать.
Так что руководствуйтесь здравым смыслом: не водите машину, не тренируйтесь и не обращайтесь с чем-либо, что потенциально может причинить вам вред.Если вам нужна помощь, не стесняйтесь спрашивать.
Чтобы остановить приступ головокружения, лягте, как только почувствуете головокружение, чтобы не упасть и не потерять сознание, затем поднимите ступни, чтобы усилить приток крови к мозгу.
Если это невозможно, сядьте и наклонитесь как можно дальше вперед, поместив голову между коленями, если можете, и дышите медленно и глубоко. Если нет места, чтобы лечь или сесть, встаньте на одно колено и наклонитесь вперед, как будто вы завязываете обувь, пока заклинание не пройдет.
Можно ли предотвратить головокружение во время беременности?
Чтобы головокружение не начиналось в первую очередь:
- Двигайтесь медленно. Не вставайте слишком быстро, когда вы сидите или лежите, так как это может вызвать падение артериального давления и головокружение.
- Получите максимум удовольствия от закусок. Убедитесь, что вы придерживаетесь здоровой и сбалансированной диеты во время беременности, добавляя в каждый прием пищи смесь белков и сложных углеводов (например, цельнозерновой хлеб или макароны) для поддержания стабильного уровня сахара в крови.
- Праздники часто. Ешьте несколько небольших порций в течение дня, чтобы предотвратить снижение уровня сахара в крови, и носите с собой здоровые закуски для беременных, чтобы быстро повысить уровень сахара в крови. Хорошие варианты: мини-коробка изюма, фрукт или крекеры из цельнозерновой муки.
- Долить жидкости. Убедитесь, что вы пьете достаточно воды, поскольку головокружение также может быть признаком обезвоживания. Старайтесь выпивать от 12 до 13 стаканов жидкости в день и больше, если жарко или вы занимаетесь спортом.
- Платье нарядное. Носите легко снимаемые слои на случай, если вы почувствуете перегрев, и избегайте облегающей одежды, шарфов или головных уборов.

- Не ложитесь на спину. Во втором и третьем триместрах лучше не спать на спине, поскольку растущая матка может давить на полую вену (главную вену, по которой кровь возвращается к сердцу из нижней части тела). Это может нарушить оптимальное кровообращение и вызвать чувство головокружения.
- Подышите свежим воздухом. Проведение слишком много времени в душном, перегретом помещении (например, переполненном автобусе, офисе или магазине) может вызвать головокружение, поэтому, пока вы не чувствуете себя слишком слабым, старайтесь каждый час гулять на улице пять минут или так, что также может помочь облегчить другие симптомы беременности, такие как запор и отек.
Когда обычно заканчивается головокружение при беременности?
Начавшиеся приступы головокружения часто могут длиться до конца беременности.Но они должны утихнуть после рождения вашего малыша.
Когда следует обращаться к врачу по поводу головокружения при беременности?
Иногда дефицит железа (анемия) может приводить к обморокам, так как клетки крови, переносящие кислород, истощаются. Так что, если вы действительно потеряли сознание, как можно скорее позвоните своему врачу.
Некоторые женщины могут задаться вопросом, является ли головокружение признаком выкидыша. Не волнуйтесь: головокружение — не частый признак выкидыша.
У других могут возникнуть вопросы о том, может ли головокружение быть признаком преэклампсии.Но и здесь нет причин для беспокойства. Чувство обморока не является распространенным признаком преэклампсии, которая характеризуется внезапным повышением артериального давления во время беременности, в то время как головокружение часто вызывается противоположной проблемой: низким артериальным давлением.
Суть в том, что если головокружение или головокружение сохраняются даже после того, как вы предприняли меры по их лечению и предотвращению, расскажите своему врачу, как вы себя чувствуете, при следующем посещении.
Самые странные симптомы беременности
Головокружение во время беременности: Американская ассоциация беременности
Головокружение при беременности: причины и профилактика
Головокружение или обморок — нормальный симптом во время беременности.Это чаще встречается в первом триместре, но может наблюдаться на протяжении всей беременности.
Что вызывает головокружение при беременности?
Основная причина головокружения во время беременности связана с повышением уровня гормонов, которые заставляют ваши кровеносные сосуды расслабляться и расширяться. Это помогает увеличить приток крови к ребенку, но замедляет возврат крови к вам по венам. Это приводит к тому, что ваше кровяное давление становится ниже обычного, что может снизить приток крови к мозгу, временно вызывая головокружение.
Головокружение также вызвано низким уровнем сахара в крови, который может возникнуть, когда ваше тело адаптируется к изменениям в вашем метаболизме. Женщины с анемией или варикозным расширением вен могут быть более подвержены головокружению, чем другие. Во втором триместре головокружение может быть вызвано тем, что растущая матка оказывает давление на кровеносные сосуды.
Головокружение также может возникнуть на более поздних сроках беременности, если вы лягте на спину, позволяя весу ребенка давить на вашу полую вену (большая вена, по которой кровь идет от нижней части тела к сердцу).
Как предотвратить головокружение во время беременности?
Есть несколько советов, которым вы можете следовать, чтобы уменьшить частоту головокружения во время беременности.
Вот несколько полезных советов по уменьшению головокружения:
- Избегайте длительного стояния. Если вам необходимо встать, убедитесь, что вы держите ноги в движении, чтобы улучшить кровообращение.
- Медленно вставайте из положения сидя или лежа (это особенно важно, когда вы выходите из ванны)
- Ешьте регулярно.
 Избегайте длительных перерывов между приемами пищи; лучше перекусить в течение дня
Избегайте длительных перерывов между приемами пищи; лучше перекусить в течение дня - Избегайте горячей ванны или душа
- Не лежите на спине, когда вы достигнете середины второго триместра
- Носите свободную удобную одежду, чтобы не ограничивать кровообращение
Что делать, если вы чувствуете слабость во время беременности?
Есть несколько шагов, которые помогут вам избавиться от ощущения, что вы собираетесь упасть в обморок. Во время беременности часто бывает обморок, поэтому будьте осторожны.
- Не вставайте быстро из положения сидя или лежа. Это частая причина головокружения, дурноты и обморока.
Если вы чувствуете слабость, попробуйте следующее:
- сесть или лечь и опустить голову
- сделать глубокий вдох
- ослабить тесную одежду
- открыть окна и двигаться навстречу циркуляции воздуха
- есть продукты, богатые железом
Когда обращаться к врачу:
Вам следует немедленно связаться с вашим лечащим врачом, если ваше головокружение сопровождается вагинальным кровотечением и / или болью в животе.Это может быть признаком внематочной беременности, низкорасположенной плаценты или отслойки плаценты.
Вам также следует немедленно связаться со своим врачом, если у вас постоянное головокружение или головокружение, сопровождающееся нечеткостью зрения, головными болями или учащенным сердцебиением. Это может быть симптом тяжелой анемии или другого заболевания, которое может негативно повлиять на вашу беременность.
Составлено с использованием информации из следующего источника:
Руководство Mayo Clinic Guide To A Healthy Pregnancy Harms, Roger W., M.D. и др., Часть 3.
Головокружение при беременности — BabyCentre UK
Почему у меня кружится голова во время беременности?
Головокружение во время беременности часто возникает из-за того, что гормональные и другие изменения в организме расслабляют стенки кровеносных сосудов, вызывая падение артериального давления (Bramham et al 2013, Foley 2020, Stöppler 2016,).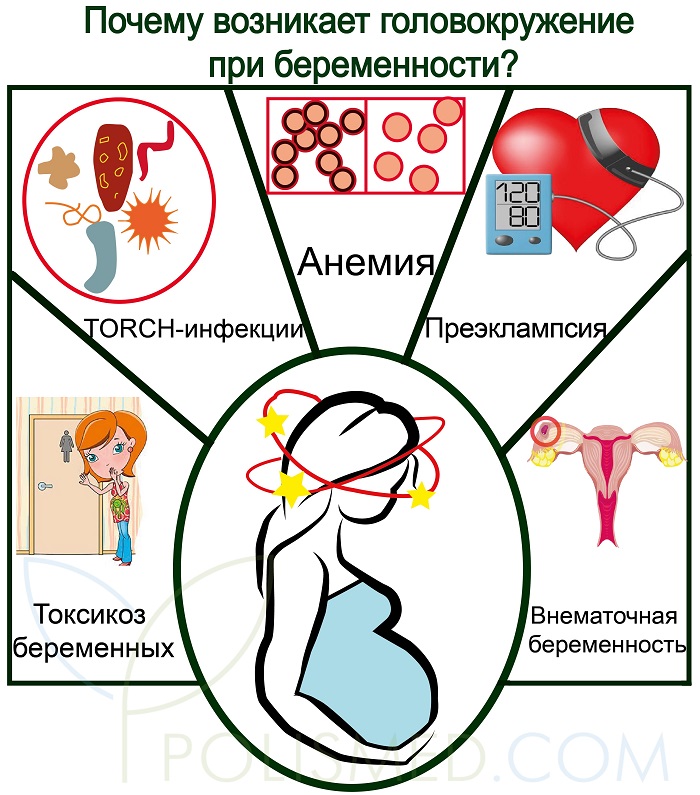 Низкое кровяное давление может вызвать обморок или головокружение.
Низкое кровяное давление может вызвать обморок или головокружение.Вы также можете почувствовать головокружение, если у вас утреннее недомогание. Головокружение может быть особенно сильным, если у вас тяжелая форма беременности (hyperemesis gravidarum) (NICE 2020, Smith et al 2020a).
У вас может возникнуть головокружение в первом триместре, примерно через шесть недель, когда эти изменения начнут проявляться (Foley 2020).
Во втором и третьем триместрах ваша растущая матка (матка) может оказывать давление на ваши кровеносные сосуды, вызывая головокружение, когда вы долго стоите или ложитесь на спину (Foley 2020).
Другие причины, по которым вы можете почувствовать головокружение, включают:
- Если встать слишком быстро. У вашей крови может не хватить времени, чтобы достичь вашего мозга (постуральная гипотензия) (Harding 2017, NHS 2020a).
- Если вы начали принимать новое лекарство (Harding 2017, NHS 2020a). Некоторые рецептурные лекарства от тяжелой утренней тошноты могут вызвать головокружение (Smith et al, 2020a).
- Если вы какое-то время не ели или много тренировались, а у вас низкий уровень сахара в крови. Во время беременности у вас, скорее всего, разовьется низкий уровень сахара в крови (гипогликемия), если у вас диабет и вы лечите его инсулином (Christiano 2017, Tommy’s 2015).
- Если вам слишком жарко или обезвожено (NHS 2020a).
- Если вы чувствуете стресс или тревогу (NHS 2020a). Панические атаки также могут вызывать головокружение (NHS 2020b).
Головокружение во время беременности
Многие беременные в какой-то момент во время беременности чувствуют головокружение или головокружение. Узнайте больше о том, что вызывает головокружение во время беременности, что делать, если вы чувствуете слабость и когда вам необходимо обратиться за медицинской помощью. Еще видео о беременностиКак избавиться от головокружения?
Это зависит от того, что вызвало у вас головокружение, но как только вы начнете чувствовать головокружение, потерю равновесия или головокружение, вам следует сесть или лечь (NHS 2020a). Это должно помочь уйти от головокружения и не дать вам упасть.
Это должно помочь уйти от головокружения и не дать вам упасть.Постарайтесь привыкнуть медленно и плавно вставать со стула или кровати сейчас, когда вы беременны, даже если вы спешите (NHS 2020a).
Если вы чувствуете головокружение, когда долго стоите или ложитесь, это может быть связано с тем, что ваш ребенок оказывает давление на большую вену с правой стороны (нижняя полая вена) (Foley 2020, NHS 2018).
В эту вену поступает кровь от ваших нижних конечностей. Перевернитесь на бок, так как это поможет вашему сердцу легче перекачивать кровь по вашему телу (Foley 2020, NHS 2018).
Приступ головокружения может быть вызван тем, что ваше тело говорит вам, что ему нужно больше отдыха (NHS 2020a) или повышения энергии (NHS 2020c). Если вы не ели в течение часа или двух, быстрый здоровый перекус должен повысить уровень сахара в крови (Chirstiano, 2017).
Пейте много воды и напитков без кофеина, чтобы не обезвоживаться (NHS 2020a). Если вы предпочитаете фруктовые соки или тыкву, ищите сорта без добавления сахара.
Волны головокружения могут возникать на любом сроке беременности, они могут утомлять и расстраивать.К сожалению, вы ничего не можете сделать, кроме как сесть или лечь на бок, сделать несколько глубоких вдохов и дождаться, пока пройдет головокружение.
Когда мне следует позвонить своему врачу или акушерке?
Вам следует обратиться к врачу, если вы часто испытываете головокружение или настолько головокружение, что теряете сознание (NHS 2020c). Вы можете упасть, если потеряете сознание.Головокружение может быть вызвано низким уровнем железа в организме (анемия), что является частым побочным эффектом беременности (Harding 2017, NHS 2020a).Или это может быть вызвано чем-то, не имеющим отношения к вашей беременности, например ушной инфекцией или мигренью (NHS 2020a). Вот почему, если у вас есть какие-либо опасения, вам следует обратиться к врачу.
Имейте в виду, что чувство головокружения от жары, голода, тошноты или слишком быстрого подъема часто является частью беременности.
Узнайте, какие симптомы беременности вы никогда не должны игнорировать.
Последний раз отзыв: октябрь 2020 г.,
Список литературы
Брэмхэм К., Нельсон-Пирси С., Браун М.Дж. и др.2013. Послеродовое ведение гипертонии. BMJ 346: f894. www.bmj.com [Проверено в августе 2020 г.]Christiano D. 2017. Какая связь между гипогликемией и беременностью? Healthline. www.healthline.com [Доступ в августе 2020 г.]
Foley MR. 2019. Адаптация матери к беременности: сердечно-сосудистые и гемодинамические изменения. UpToDate. www.uptodate.com [Доступ в августе 2020 г.]
Harding M. 2016. Анемия во время беременности . Пациент.Информация. Гематология. www.patient.info [Доступ в августе 2020 г.]
Harding M. 2017. Головокружение. Пациент. Patient.info [Доступ в августе 2020 г.]
NHS. 2018. Общие проблемы со здоровьем при беременности: слабость при беременности. NHS, Health A-Z. www.nhs.uk [Доступ в августе 2020 г.]
NHS. 2020a. Головокружение. NHS, Health A-Z. www.nhs.uk [Доступ в августе 2020 г.]
NHS. 2020b. Паническое расстройство. NHS, Health A-Z. www.nhs.uk [Доступ в августе 2020 г.]
NHS.2020c. Обморок. NHS, Health A-Z. www.nhs.uk [Доступ в августе 2020 г.]
NICE. 2020. Тошнота / рвота при беременности. Национальный институт здравоохранения и передового опыта, Сводки клинических знаний. cks.nice.org.uk [Проверено в августе 2020 г.]
Smith JA, Fox KA, Clark SM. 2020a. Тошнота и рвота при беременности: лечение и исход. UpToDate. www.uptodate.com [Проверено в августе 2020 г.]
Smith JA, Fox KA, Clark SM. 2020b. Тошнота и рвота при беременности: клинические данные и оценка. UpToDate. www.uptodate.com [дата обращения: август 2020 г.]
Stöppler MC. 2016. Низкое артериальное давление при беременности. MedicineNet. www.medicinenet.com [Доступ в августе 2020 г. ]
]
Tommy’s. 2015. Гипогликемия и беременность. Томми. www.tommys.org [по состоянию на август 2020 г.]
Головокружение при беременности: причины и лечение
Головокружение — один из наиболее частых симптомов беременности. Обычно это не является поводом для беспокойства, но для некоторых женщин может быть серьезным.
Головокружение поражает многих женщин во время беременности и часто является скорее раздражением, чем признаком серьезной проблемы.
Тем не менее, важно проконсультироваться с врачом по поводу головокружения, особенно если оно сильное, вызывает обморок или затрудняет работу или другие повседневные дела.
Авторы исследования 2019 года отметили, что обмороки также распространены среди беременных женщин.
Они пришли к выводу, что обмороки, особенно когда они возникают в первом триместре, увеличивают риск осложнений беременности, таких как преждевременные роды и врожденные аномалии, а также проблемы с сердцем для женщины в более позднем возрасте.
Поделиться на Pinterest Расширенные кровеносные сосуды — возможная причина головокружения во время беременности.На ранних сроках беременности повышение уровня гормонов приводит к расширению кровеносных сосудов, что может вызвать головокружение. Этот симптом может улучшиться или ухудшиться по мере прогрессирования беременности.
В частности, повышение уровня гормона беременности хорионического гонадотропина человека может вызвать головокружение, а также тошноту, которая обычно проходит к концу первого триместра.
Однако по мере того, как беременность прогрессирует и растущая матка переполняет другие органы, некоторые женщины обнаруживают, что головокружение усиливается.Они могут чувствовать головокружение или затрудненное дыхание, особенно когда на улице жарко или в моменты напряжения.
Изменения уровня сахара в крови также могут вызывать головокружение во время беременности.
На ранних сроках беременности некоторые женщины замечают, что когда у них низкий уровень сахара в крови или они голодны, они чувствуют головокружение, дрожь или тошноту.
Ближе к концу второго триместра организм пытается вырабатывать и использовать инсулин. Эта проблема может вызвать гестационный диабет, который может вызвать у некоторых женщин головокружение.
Головокружение возникает по многим причинам, включая гормональные сдвиги, голод и проблемы с сердцем или кровеносными сосудами. К наиболее частым причинам во время беременности относятся:
Расслабление кровеносных сосудов
Во время беременности организм вырабатывает гормоны, в том числе релаксин, вызывающий расширение кровеносных сосудов. Это расширение увеличивает приток крови к развивающемуся ребенку.
Однако усиление кровотока также замедляет возврат крови к голове женщины, что может вызвать головокружение при физической нагрузке или даже при быстром вставании.
Вазовагальный обморок
Вазовагальный обморок вызывает головокружение и обмороки, когда организм, даже на очень короткое время, не регулирует артериальное давление. Это происходит, когда артериальное давление внезапно падает — часто в ответ на беспокойство или стресс.
Некоторые женщины впервые испытывают это во время беременности из-за дополнительной нагрузки на организм. Например, женщина с боязнью иглы может почувствовать головокружение при прохождении обычного анализа крови во время беременности.
Вазовагальный обморок обычно не является признаком того, что что-то не так, но иногда указывает на нарушение сердечного ритма.Шум при беременности — не редкость из-за повышенного количества жидкости.
Любой, кто испытывает этот симптом, должен сообщить об этом врачу, даже если он проходит без лечения.
Голод
Некоторые женщины замечают усиление головокружения, когда они голодны.
Во втором и третьем триместрах беременности женщинам требуется больше калорий для поддержания своего тела и плода, что может привести к более частому голоду. По мере снижения уровня глюкозы в крови может усилиться головокружение.
Утреннее недомогание
Утреннее недомогание, как правило, проявляется тошнотой, рвотой, головными болями или сочетанием этих симптомов, но у некоторых женщин также появляется головокружение. Это также может повлиять на женщин в разное время дня.
Это также может повлиять на женщин в разное время дня.
В некоторых случаях утреннее недомогание усиливается, когда женщина голодна или устала. Симптомы обычно становятся все более интенсивными в течение первого триместра и исчезают к концу первого или второго триместра.
У женщин с сильным утренним недомоганием и регулярной рвотой может быть гиперемезис беременных.Это состояние может вызвать обезвоживание и осложнения при беременности и часто длится всю беременность.
Любой, кто испытывает частую рвоту или теряет вес, должен проконсультироваться с врачом.
Инсулинорезистентность
Инсулин помогает организму переваривать глюкозу и превращать ее в энергию.
Даже во время здоровой беременности организм не может использовать инсулин так же эффективно, как в другое время, и это вызывает легкую инсулинорезистентность. Однако у некоторых женщин это приводит к гестационному диабету.
Некоторые женщины с гестационным диабетом испытывают головокружение, когда они голодны, когда у них слишком высокий уровень сахара в крови или когда лекарства от диабета вызывают резкое падение уровня сахара в крови.
Физические нагрузки
На поздних сроках беременности, когда матка расширяется, она оказывает давление на многие органы, включая легкие. Это давление может затруднить полное расширение легких при дыхании женщины.
Хотя дыхание может стать более трудным, во время беременности организму требуется больше кислорода.Таким образом, беременные женщины могут испытывать головокружение, когда тренируются, тяжело дышат или становятся слишком горячими.
Более серьезные проблемы со здоровьем
Хотя головокружение не является неожиданной проблемой во время беременности, у некоторых женщин оно свидетельствует о более серьезной проблеме, такой как высокое кровяное давление, инфекция или сгусток крови.
Любому, кто испытывает внезапное сильное головокружение, следует обратиться к врачу.
Беременные женщины могут снизить риск головокружения:
- Медленно вставать: Женщины, у которых случаются вазовагальные обмороки, могут предотвратить внезапное падение артериального давления, напрягая мышцы ног.

- Упражнения с осторожностью: Хотя упражнения являются ключом к поддержанию здоровья тела, и особенно сердца, во время беременности, важно выполнять их медленно и увеличивать интенсивность только по рекомендации врача.
- Еда небольшими порциями в течение дня: Некоторые женщины считают, что продукты, богатые белком и другими питательными веществами, например яйца, особенно полезны.
- Обильное питье: Предотвращение головокружения — лишь одно из многих преимуществ гидратации.
- Сдерживание стресса и беспокойства: Поддержка близких, забота о психическом здоровье и выполнение упражнений на глубокое дыхание — все это может помочь.
- Лежа на левой стороне тела: Лежание на левой стороне предохраняет расширенную матку от давления на печень и улучшает приток крови к развивающемуся ребенку.
Подходы к лечению головокружения во время беременности различаются в зависимости от причины. Например, серьезные проблемы со здоровьем сердца потребуют лечения и наблюдения в больнице.
В большинстве других случаев врач отслеживает симптомы и порекомендует лечение в домашних условиях. Некоторые варианты включают:
- витамин B-6 и доксиламин (Unisom) от утреннего недомогания
- лекарства от тошноты
- изменения образа жизни и диеты для контроля низкого уровня сахара в крови
- инсулин или другие лекарства от гестационного диабета
- антибиотики, если возникает головокружение от бактериальной инфекции
Для большинства беременных наиболее опасным осложнением головокружения является падение и получение травмы.
Головокружение также может сделать опасными управление автомобилем, подъем тяжестей и выполнение некоторых других задач. Врач может посоветовать, как справиться с головокружением и безопасно ли продолжать вождение.
Когда серьезная проблема со здоровьем вызывает головокружение, это увеличивает риск травмы как для женщины, так и для ребенка. У женщины могут начаться ранние роды, у нее может развиться высокое кровяное давление или возникнуть другие проблемы со здоровьем сердца, некоторые из которых могут быть опасными для жизни, например, эмболия легочной артерии.
У женщины могут начаться ранние роды, у нее может развиться высокое кровяное давление или возникнуть другие проблемы со здоровьем сердца, некоторые из которых могут быть опасными для жизни, например, эмболия легочной артерии.
По этой причине очень важно проконсультироваться с врачом при головокружении.
Головокружение — обычная проблема во время беременности и часто не повод для беспокойства. Однако, поскольку это увеличивает риск травмы для женщины и ребенка, важно связаться с врачом и обсудить возможные причины.
Если головокружение длится более нескольких секунд, лучше немедленно вызвать врача или акушерку для получения рекомендаций. Лучше «остро реагировать» и получить любую необходимую помощь, чем откладывать медицинскую помощь.
Любой, кто испытывает одно из следующих событий, должен получить неотложную медицинскую помощь:
- сильная одышка
- судороги
- головокружение и лихорадка
- любые признаки преждевременных родов, такие как схватки, отхождение воды или выделение жидкости из влагалище
Беременность может вызвать множество неприятных симптомов. Для многих женщин головокружение — лишь одна из них, и не является признаком серьезной проблемы.
Однако каждый симптом предлагает потенциально важную информацию о здоровье женщины и ребенка.
В некоторых случаях головокружение может указывать на основную проблему, поэтому крайне важно информировать врача об этом симптоме и любых других возникающих проблемах со здоровьем.
Преждевременные роды
Предупреждающие знаки о возможных осложнениях во время беременности
Скачать PDF-версию этой статьи можно здесь
Составлено сторонней службой поддержки беременных с высоким риском
Большинство женщин испытывают обычный дискомфорт только во время беременности.Однако иногда могут возникнуть осложнения, требующие немедленной медицинской помощи.
Если вы испытываете какие-либо из перечисленных ниже симптомов, немедленно обратитесь к своему врачу или обратитесь в больницу или отделение неотложной помощи.
- Вагинальное кровотечение
- Необычные выделения из влагалища
- Сильные, постоянные, частые головные боли
- Боль или жжение при мочеиспускании или уменьшение мочеиспускания
- Постоянная тошнота или рвота
- Утечка жидкости из влагалища
- Острая тазовая боль или сильные спазмы
- Частые приступы головокружения или обморока
- Нарушения зрения, такие как нечеткое зрение, белый свет или вспышки, точки перед глазами
- Внезапный отек кистей, стоп и лица
- Падение или удар животом
- Заметное уменьшение или отсутствие шевеления плода
- Высокая температура с ознобом, более 100.4 ° по Фаренгейту устно
- Схватки чаще четырех раз в час, если вам меньше 37 недель
- Боль в пояснице, которая приходит и уходит
- Любая другая проблема, которая кажется необычной
- Ощущение, что что-то не так
Итог: если вы беспокоитесь, позвоните своему врачу! Скорее всего, кто-то из вашей практики в любой момент не спит и работает в родах. Лучше позвонить и проверить, чем оставаться дома и беспокоиться в одиночестве.Почти во всех больницах есть медсестра, которая всегда по вызову может поговорить с вами по телефону и дать совет. Если вы чувствуете, что не получили полного ответа на ваши вопросы, не стесняйтесь узнать мнение другого врача или обратиться в отделение неотложной помощи.
Вернуться к началу
Оставаться на связи со своим телом
Скачать PDF-версию этой статьи можно здесь
Попутно Поддержка беременных с высоким риском
Когда дело доходит до защиты себя и своего ребенка от осложнений беременности, раннее обнаружение является ключом к успешному лечению.Информированность и осведомленность о признаках раннего предупреждения может иметь решающее значение. Обратите внимание на свое тело, узнайте, что для вас «нормально», и не стесняйтесь сообщать врачу даже об одном из этих симптомов; будьте настойчивы и всегда проверяйте проблему!
Признаки и симптомы преждевременных родов
- Регулярные сокращения матки или ощущение сжатия в желудке (часто безболезненно)
- Непрерывные или периодические спазмы, похожие на менструальные (постоянные или периодические)
- Низкая тупая боль в спине
- Тазовое давление
- Спазмы в животе с диареей или без нее
- Увеличение или изменение выделений из влагалища
- Ноющее ощущение, что что-то не так
Симптомы гестационного диабета
- Сильная жажда или голод
- Необычная частота мочеиспускания
- Хроническая усталость
- Затуманенное зрение
Симптомы гипертонии или преэклампсии
- Постоянные сильные головные боли или головокружение
- Нарушения зрения, помутнение зрения, мигающие пятна или серебряные водопады
- Быстрое увеличение веса (два или более фунтов за неделю), сопровождающееся отеком рук, ног, лодыжек или лица (так называемый отек)
- Отсутствие мочеиспускания или нечастое мочеиспускание
- Боли в животе
- Снижение шевеления плода
Наверх
Брэкстон-Хикс или преждевременные роды?
Скачать PDF-версию этой статьи можно здесь
, автор — Tracy Hoogenboom
Как вы думаете, у вас могут быть схватки до срока, и вы не знаете, что вам делать? Это могут быть безвредные и неэффективные схватки, но они также могут быть признаком преждевременных родов. Так как же отличить разницу?
Так как же отличить разницу?
Преждевременные роды чаще всего ощущаются как нечеткое безболезненное сжатие живота и могут сопровождаться или не сопровождаться одним или несколькими признаками и симптомами преждевременных родов. Преждевременные схватки обычно происходят регулярно и могут вызывать изменения в шейке матки.
Всем беременным женщинам следует проводить самоконтроль, чтобы следить за регулярностью схваток. Этот процесс называется «самопальпация». Важно провести пальпацию самостоятельно, чтобы определить, происходят ли ваши схватки регулярно, и подсчитать, сколько у вас сокращений в час.
Ваш врач может порекомендовать самостоятельную пальпацию два раза в день, чтобы отслеживать схватки, которые могут привести к преждевременным родам. Самостоятельная пальпация — это также хороший способ контролировать себя и познакомиться с вашим обычным режимом активности матки. В идеале выполняйте эти действия один раз в день или в любое время, когда у вас есть признаки преждевременных родов. Если у вас преждевременные роды, ваш врач может назначить постельный режим, препараты для остановки родов (называемые токолитиками) и / или устройство, называемое домашним монитором активности матки. Это устройство позволяет следить за схватками в домашних условиях, не попадая в больницу.
«Это просто Брэкстон Хикс».
Сокращения Брэкстона-Хикса возникают при большинстве нормальных беременностей и ощущаются как безболезненное и нечастое сжатие матки. Эти сокращения обычно не происходят чаще одного раза в час и не влияют на шейку матки.
Никогда не прислушивайтесь к совету друга из лучших побуждений, который говорит вам: «Не волнуйтесь … это всего лишь Брэкстон Хикс!» Многие медицинские работники считают термин Брэкстон-Хикс устаревшим, чрезмерно используемым и даже опасным.Всегда сообщайте врачу о безболезненном подтягивании.
Подавляющее большинство схваток происходит в вечерние часы, поэтому это рекомендуемое время для наблюдения. Выпейте 1-2 стакана воды или другой жидкости. Сойдите в ванную и опорожните мочевой пузырь. Держите под рукой блокнот для заметок, а также телефон, часы и другие предметы, которые могут вам понадобиться в течение часа. Сведите к минимуму отвлекающие факторы. Попросите маленьких детей посмотреть видео или прогуляться с соседом. Выключить телевизор.
Выпейте 1-2 стакана воды или другой жидкости. Сойдите в ванную и опорожните мочевой пузырь. Держите под рукой блокнот для заметок, а также телефон, часы и другие предметы, которые могут вам понадобиться в течение часа. Сведите к минимуму отвлекающие факторы. Попросите маленьких детей посмотреть видео или прогуляться с соседом. Выключить телевизор.
Лягте удобно на левом боку, опираясь на подушки.Кончиками пальцев осторожно нащупайте верхушку матки. Когда матка расслаблена, она становится мягкой; сокращение заставит матку стать твердой и твердой и затронет всю мышцу, сверху вниз. Вы наблюдаете, чтобы обнаружить те сокращения, которые вызывают уплотнение всей области матки.
Если вы чувствуете сокращение, посмотрите на часы и посчитайте, сколько времени нужно, чтобы матка снова стала мягкой. Запиши это.
Запишите время между схватками.
Запишите любые другие симптомы, которые у вас были, а также уровень вашей активности, лекарства и любую другую информацию, которая может помочь вашему врачу.
Когда звонить врачу
Если у вас более трех схваток в час или между схватками меньше 15 минут, возможно, у вас преждевременные роды, и вам необходимо позвонить своему врачу. Всегда звоните, если вы сбиты с толку или обеспокоены своими чувствами. Следите за признаками преждевременных родов и сделайте все возможное, чтобы предотвратить преждевременные роды.
Вернуться к началу
Связь с вашей медицинской бригадой
Скачать PDF-версию этой статьи можно здесь
Анн Мари Ронсман, MSN, RN (и оставшаяся в живых после 15-недельного постельного режима)
Ни одна женщина не обрадовалась бы известию о том, что она будет переведена на постельный режим на протяжении определенного периода беременности.Мгновенно исчезла ее надежда на идиллическую беременность, когда она сможет работать до дня перед родами, чувствуя себя энергичной и сияя все время.
Что касается моего опыта с предписанием постельного режима, я позвонил в кабинет врача около 10 часов утра в понедельник, потому что мое кровяное давление повысилось за выходные.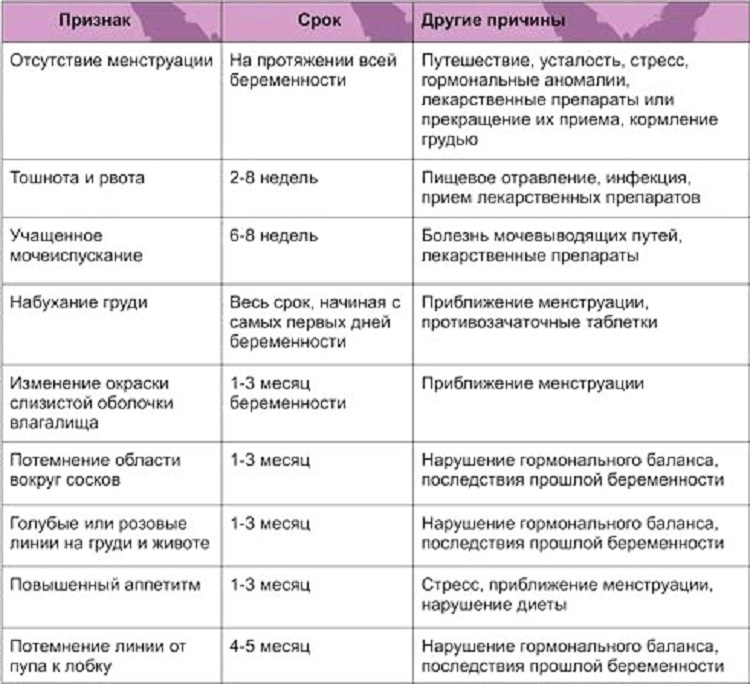 Медсестра велела мне немедленно войти. Я помню, как спрашивал: «Сколько времени займет эта встреча?» Медсестра ответила: «Очистите свой календарь до конца дня.«Это должно было быть для меня ключом к разгадке, но я не обратила на это внимания. Когда я вошла в кабинет врача, мне сообщили, что я буду находиться на постельном режиме до конца беременности. Я была на 22 неделе беременности. время. Мне сказали, что сначала мы попробуем постельный режим дома, а затем постельный режим в больнице, если домашнего лечения будет недостаточно. Я узнал, что мой ребенок, вероятно, не выживет, если я родлю в 22 недели. Если ребенок или я сильно заболела, мне нужно было бы немедленно родить Врач надеялся, что я смогу прожить еще как минимум две недели, чтобы у ребенка был шанс выжить.
Медсестра велела мне немедленно войти. Я помню, как спрашивал: «Сколько времени займет эта встреча?» Медсестра ответила: «Очистите свой календарь до конца дня.«Это должно было быть для меня ключом к разгадке, но я не обратила на это внимания. Когда я вошла в кабинет врача, мне сообщили, что я буду находиться на постельном режиме до конца беременности. Я была на 22 неделе беременности. время. Мне сказали, что сначала мы попробуем постельный режим дома, а затем постельный режим в больнице, если домашнего лечения будет недостаточно. Я узнал, что мой ребенок, вероятно, не выживет, если я родлю в 22 недели. Если ребенок или я сильно заболела, мне нужно было бы немедленно родить Врач надеялся, что я смогу прожить еще как минимум две недели, чтобы у ребенка был шанс выжить.
После того, как шок прошел, я осознал, насколько важно для меня понять, в частности, план постельного режима, составленный моим врачом. Мой совет как людям, пережившим постельный режим, — задавать вопросы и получать конкретные ответы. Вот несколько общих вопросов, которые вам, возможно, придется задать, чтобы понять вашу ситуацию:
- Что ваш лечащий врач подразумевает под «постельным режимом»?
- Вам нужно постоянно находиться в постели?
- Ты умеешь сесть?
- Вам нужно лежать на левом боку определенное время?
- Будут ли у вас ограничения для посетителей или стимулов?
- А как насчет ограничений активности? Вам разрешат: душ? Если да, то как часто и как долго каждый раз?
- Сесть есть?
- Говорить по телефону?
- Пользуетесь компьютером?
- Смотреть телевизор?
- Пройдите к холодильнику, в ванную, вверх и вниз по лестнице и т. Д.?
- Драйв?
- Как долго вы можете ожидать постельного режима?
- До конца беременности?
- Когда наступит определенный срок беременности, в какое время должны быть вызваны роды?
- Можете ли вы быть дома одна?
Как только вы поймете, что ваш врач подразумевает под постельным режимом, пора задать несколько вопросов о плане лечения. Например:
Например: - Как узнать, подействуют ли постельный режим и / или лекарства?
- Как часто вы будете приходить к врачу?
- Какое тестирование будет проводиться и как часто?
- В какую больницу вы будете доставить? (Это может быть не тот, который вы планировали изначально, если там нет отделения интенсивной терапии.)
- Вам нужно обратиться к специалисту (врачу по материнству и плоду или перинатологу)?
- Как узнать, что пора доставить?
- Какова вероятность того, что ваш ребенок выживет?
- Что можно ожидать, если ребенок родился, например, на 24, 30 или 32 неделе беременности?
Очень важно в это время сообщить о своих опасениях медицинскому персоналу и уметь задавать вопросы, которые помогут вам позаботиться о себе и своем ребенке.Вот несколько общих советов по общению с вашей медицинской бригадой: - Записывайте свои вопросы перед каждой встречей.
- Помните, что нет вопросов глупых или неважных.
- Не бойтесь задавать слишком много вопросов.
- Если вам неудобно разговаривать со своим врачом, найдите того, с кем вы сможете общаться открыто.
- Расскажите, что вы чувствуете не только физически, но и эмоционально.
- Поделитесь своими опасениями с врачом.Он или она обратится к ним и расскажет, обоснованы ли ваши опасения.
- Пригласите кого-нибудь на встречи, чтобы оказать вам моральную поддержку.
Общение с вашим лечащим врачом снизит ваше беспокойство и, следовательно, улучшит исход для вас и вашего ребенка. Вы становитесь родителем задолго до того, как родите ребенка. Заботясь о себе, общаясь со своим лечащим врачом, вы защищаете своего ребенка.
Энн Мари Ронсман — медсестра отделения интенсивной терапии в Меномони-Фолс, штат Висконсин.После 15 недель постельного режима она родила здорового мальчика на 37 неделе. Энн Мари говорит: «Постельный режим — это, безусловно, самое трудное из того, что я когда-либо делала, но он также принес величайшие награды».
Вернуться к началу
Признаки и симптомы преэклампсии и почему важно контролировать
Признаки преэклампсии
Преэклампсия может напугать, потому что ее симптомы часто не замечаются. Фактически, если у вас преэклампсия, первый раз, когда у вас может появиться какой-либо индикатор, что что-то не так, вы увидите на регулярных дородовых консультациях, когда врач проверит ваше артериальное давление и мочу.Поскольку преэклампсия может имитировать обычные симптомы беременности, регулярные дородовые посещения врача имеют решающее значение.
Признаки (изменения измеренного артериального давления или результаты физикального обследования) и симптомы преэклампсии могут включать:
- Повышенное артериальное давление (гипертония). Высокое кровяное давление — один из первых признаков преэклампсии. Если у вас артериальное давление 140/90 или выше, возможно, пришло время для беспокойства. Даже если у вас не развивается преэклампсия, высокое кровяное давление может указывать на другую проблему.Если у вас высокое кровяное давление, ваш врач может порекомендовать лекарства и попросить вас контролировать его дома между визитами.
- Боль в пояснице, связанная с нарушением функции печени.
- Изменения зрения, обычно в виде мигающих огней или непереносимости яркого света.
- Внезапное увеличение веса более чем на 4 фунта за неделю.
- Белок в моче (протеинурия). Преэклампсия может изменить работу почек, что приведет к попаданию белков в мочу.Ваш врач может проверить вашу мочу во время дородовых посещений. Если у вас появляются признаки преэклампсии, вас также могут попросить собрать мочу в течение 12 или 24 часов. Это даст вашему врачу более точные результаты относительно количества белка в вашей моче и поможет ему или ей диагностировать преэклампсию.
- Одышка.
- Повышенные рефлексы, которые может оценить врач.
- Отечность (отек).
 Хотя некоторые отеки являются нормальным явлением во время беременности, большие отеки на лице, вокруг глаз или на руках могут быть признаком преэклампсии.
Хотя некоторые отеки являются нормальным явлением во время беременности, большие отеки на лице, вокруг глаз или на руках могут быть признаком преэклампсии. - Тошнота или рвота. Некоторые женщины испытывают тошноту и рвоту на протяжении всей беременности. Однако для большинства женщин утреннее недомогание проходит после первого триместра. Если тошнота и рвота вернулись после середины беременности, это может быть признаком того, что у вас развивается преэклампсия.
- Сильные головные боли, которые не проходят без обезболивающих.
- Боль в животе, особенно в правой верхней части живота или в животе.
Кто в опасности?
Хотя невозможно сказать, у каких будущих матерей разовьется преэклампсия, вы можете подвергаться риску, если присутствуют следующие факторы:
- Многоплодная беременность (двойня и более)
- Преэклампсия в анамнезе
- Мать или сестра, перенесшие преэклампсию
- Ожирение в анамнезе
- Повышенное артериальное давление до беременности
- Волчанка, диабет, заболевание почек или ревматоидный артрит в анамнезе
- После экстракорпорального оплодотворения
- Быть моложе 20 или старше 35 лет
Осложнения преэклампсии
Преэклампсия может поражать как мать, так и ребенка.Эти осложнения могут включать:
- Преждевременные роды. Единственный способ вылечить преэклампсию — это родить ребенка, но иногда роды можно отложить, чтобы дать ребенку больше времени для созревания. Ваш врач будет следить за вашей беременностью и симптомами преэклампсии, чтобы определить лучшее время для родов, чтобы сохранить ваше здоровье и здоровье вашего ребенка.
- Повреждение органа почек, печени, легких, сердца или глаз.
- Ограничение роста плода.Поскольку преэклампсия влияет на количество крови, поступающей к плаценте, у вашего ребенка может быть низкий вес при рождении.

- HELLP-синдром. Синдром HELLP (гемолиз, повышенное содержание печеночных ферментов и низкое количество тромбоцитов) — это тяжелая форма преэклампсии, которая может быть опасной для жизни вас и вашего ребенка. HELLP-синдром поражает сразу несколько систем органов.
- Эклампсия. Неконтролируемая преэклампсия может перейти в эклампсию. Он включает в себя все те же симптомы преэклампсии, но вы также будете испытывать судороги.Эклампсия может быть опасна как для матери, так и для ребенка. Если вы страдаете эклампсией, ваш врач родит вашего ребенка независимо от того, как далеко вы находитесь.
- Сердечно-сосудистые заболевания будущего. Риск сердечно-сосудистых заболеваний увеличивается, если у вас более одного раза преэклампсия или если у вас были преждевременные роды.
- Отслойка плаценты происходит, когда плацента отделяется от стенки матки перед родами. Это вызывает кровотечение и может быть опасным для жизни для вас и вашего ребенка.
Варианты лечения преэклампсии
Ваш врач будет лечить вашу преэклампсию в зависимости от того, насколько серьезны ваши симптомы, насколько далеко вы продвинулись и насколько хорошо ваш ребенок чувствует себя. При наблюдении за преэклампсией врач может порекомендовать регулярные анализы артериального давления и мочи, анализы крови, ультразвук и нестрессовые тесты. Он также может порекомендовать:
- Лечение бетаметазоном, стероидом, который поможет вашему ребенку созреть до родов, если вы все еще пребываете на ранней стадии (<37 недель).
- Роды, если у вас тяжелые симптомы или если вам 37 недель или больше.
- Модифицированный постельный режим дома или в больнице, если вам еще не исполнилось 37 недель и если у вас и вашего ребенка стабильное состояние.
Преэклампсия обычно ухудшается по мере продолжения беременности, поэтому рекомендации врача могут измениться в зависимости от вашего здоровья и здоровья вашего ребенка.
Немедленно обратитесь за помощью
Чтобы выявить признаки преэклампсии, вам следует регулярно посещать врача во время беременности. Позвоните своему врачу и сразу же обратитесь в отделение неотложной помощи, если вы испытываете сильную боль в животе, одышку, сильные головные боли или изменения зрения.Если вас беспокоят симптомы, обязательно спросите своего врача, нормально ли то, что вы испытываете.
Признаки и симптомы преэклампсии
Преэклампсия. Будь то то, с чем вы сейчас сталкиваетесь, или состояние, о котором вы говорили со своим врачом, есть вероятность, что вы слышали этот медицинский термин в какой-то момент во время беременности.
Преэклампсия поражает не менее 5-8% беременностей, и существует множество неправильных представлений о признаках, симптомах и лечении того, что часто может показаться подавляющим и пугающим диагнозом.Итак, что вам нужно знать, чтобы успокоиться? Давайте перейдем к фактам о преэклампсии.
Что такое преэклампсия?
Преэклампсия — это состояние при беременности (а иногда и в послеродовом периоде), которое характеризуется высоким кровяным давлением и признаками того, что другая система органов, чаще всего печень и почки, могут не работать нормально.
Преэклампсия чаще всего возникает после 20 недель беременности, но иногда может развиться и после родов — состояние, называемое послеродовой преэклампсией.Преэклампсия часто возникает у женщин, у которых ранее артериальное давление было нормальным. Хотя у многих женщин с преэклампсией рождаются здоровые дети, при отсутствии лечения это состояние может привести к серьезным осложнениям как для вас, так и для вашего малыша, поэтому важно знать признаки и симптомы преэклампсии во время и после беременности.
Признаки и симптомы преэклампсии
В отличие от многих состояний во время беременности, признаки преэклампсии не всегда очевидны, если вы не следите за своим артериальным давлением регулярно — вот почему чрезвычайно важно посещать все свои дородовые или послеродовые приемы к врачу, даже если вы этого не делаете чувствуя что-нибудь необычное.
Повышение артериального давления часто является первым признаком преэклампсии. Это может происходить медленно с течением времени или возникать внезапно, поэтому вы увидите этот тонометр на каждом приеме к врачу во время беременности и после родов.
Существует две категории преэклампсии, на предмет выявления которой будет следить ваш врач или акушерка: легкая преэклампсия и тяжелая преэклампсия.
Признаки и симптомы преэклампсии легкой степени включают:
- Высокое артериальное давление. Одно только высокое кровяное давление (особенно после того, как вы поспешили прийти к врачу вовремя!) Не означает, что у вас преэклампсия. Ваш врач будет искать несколько высоких значений — обычно это означает, что показания превышают 140/90 мм рт. Ст., Зарегистрированные в двух разных случаях с интервалом не менее четырех часов.
- Удержание воды. Некоторая припухлость является совершенно нормальным явлением во время и после беременности, но если вы замечаете что-то, выходящее за рамки того, что для вас нормально — например, чрезмерный отек ног, рук или лица, или внезапное увеличение веса примерно на 2–5 фунтов. через неделю — это может быть признаком преэклампсии, и вам следует обратиться к врачу.
- Белок в моче. Вызывается протеинурией. Ваш лечащий врач будет проверять это при подозрении на преэклампсию. По-прежнему возможна преэклампсия и отсутствие белка в моче, но это может быть признаком преэклампсии, поэтому стоит проверить.
Признаки и симптомы тяжелой преэклампсии включают:
- Головная боль. Головные боли могут быть нормальным явлением во время беременности, но если вы испытываете головную боль, которая не проходит, это может быть признаком преэклампсии, и вам определенно стоит позвонить или посетить врача.
- Тошнота. Помимо обычного утреннего недомогания, вам следует обращать внимание на чрезмерную тошноту, рвоту или головокружение, поскольку все это может быть признаком преэклампсии.
- Изменения зрения. О любых изменениях зрения, включая светочувствительность, видимые пятна или мигающие огни, или возникновение нечеткости зрения, следует немедленно сообщать своему врачу для последующего наблюдения.
- Боль в животе. Нет ничего комфортного в том, чтобы вынашивать ребенка в течение девяти месяцев, но если вы чувствуете резкую боль в животе, особенно справа возле ребер, или испытываете одышку, это может быть красным флажком как признаком преэклампсия.
- Редкое мочеиспускание. Обязательно поговорите со своим врачом, если заметите изменения в способе мочеиспускания, особенно если вы замечаете, что это происходит гораздо реже, чем обычно.
Лечение преэклампсии
Нельзя отрицать, что беременность может вызвать стресс, особенно если вы имеете дело с непредвиденным диагнозом преэклампсии. Так чего же ожидать после постановки диагноза?
К счастью, благодаря достижениям медицины (да, науки!), Лекарствам от артериального давления и инновационным возможностям мониторинга существует множество способов обезопасить вас и ребенка, если у вас возникнет преэклампсия во время или после беременности.
Самым лучшим и наиболее эффективным средством лечения преэклампсии является родоразрешение. Если вы достаточно близки к сроку родов и ваш лечащий врач считает, что ваш ребенок достаточно развит, вы, скорее всего, отправитесь в родильную палату как можно скорее, и вам назначат индукционную терапию или кесарево сечение.
Но что произойдет, если диагноз преэклампсии поставлен на более раннем сроке беременности? Вариантов лечения еще много:
- Повышенный мониторинг. Если вам поставили диагноз преэклампсия, ваш лечащий врач захочет внимательно следить за вами и ребенком. Это может означать более частые посещения для проверки артериального давления или даже необходимость контролировать артериальное давление дома. На вашем горизонте также может быть больше анализов, включая анализы крови, ультразвук, допплер и нестрессовые тесты, чем было бы во время более типичной беременности. В некоторых случаях ваш врач может захотеть госпитализировать вас для постоянного наблюдения либо в течение определенного периода времени, либо до родов.
- Подсчет ударов. Подсчет ударов ног — отслеживание того, как часто ваш ребенок двигается в течение определенного периода времени, — это способ отслеживать повседневную активность ребенка, чтобы помочь вам заметить, не происходит ли что-то необычное. Если вам поставили диагноз преэклампсия, вас могут попросить каждый день проводить подсчет ударов и сообщать о результатах своему врачу.
- Лекарства от кровяного давления. Лекарства, которые помогают снизить артериальное давление, называемые гипотензивными средствами, могут быть прописаны, чтобы помочь контролировать артериальное давление до и после родов.Есть такие, которые разрешены к применению во время беременности.
- Стероиды. Кортикостероиды полезны в тяжелых случаях преэклампсии. Они могут помочь улучшить функцию печени и тромбоцитов, а также улучшить легкие зрелого ребенка при подготовке к преждевременным родам.
- Противосудорожный препарат. Назначены для снижения риска судорог (один из возможных рисков преэклампсии, если у вас слишком высокое кровяное давление), такие лекарства, как сульфат магния, можно вводить до или после родов.Сульфат магния часто вводят внутривенно во время родов или сразу после них. Это не самый приятный из лекарств — общие побочные эффекты могут включать сонливость, приливы, потливость и головные боли — и сразу же нарушат вашу способность кормить грудью. Но когда ваше кровяное давление нормализуется и вы чувствуете себя немного лучше, это уже не должно влиять на ваши долгосрочные цели в области грудного вскармливания. Примечание: если ваш ребенок подвергается воздействию сульфата магния, сначала он может быть вялым.

 Избегайте длительных перерывов между приемами пищи; лучше перекусить в течение дня
Избегайте длительных перерывов между приемами пищи; лучше перекусить в течение дня
 Например:
Например: Хотя некоторые отеки являются нормальным явлением во время беременности, большие отеки на лице, вокруг глаз или на руках могут быть признаком преэклампсии.
Хотя некоторые отеки являются нормальным явлением во время беременности, большие отеки на лице, вокруг глаз или на руках могут быть признаком преэклампсии.