Потуги
Потуги — волнующий момент в родах, в ожидании скорой встречи мамы со своим малышом, но и самый тревожный, требующий особого внимания врача и пациентки.
Второй период родов —период от полного раскрытия шейки матки до рождения ребенка. Потуги появляются в конце 2 периода родов — это усилия роженицы в помощь схваткам для рождения малыша. Не желательно тужиться до тех пор, пока головка плода не опустится на тазовое дно.
В потугах женщину волнуют несколько вопросов:
- как чувствует себя малыш?
- какую выбрать позу в потугах ?
- будет ли разрез промежности?
За состоянием плода во 2 периоде родов постоянно наблюдает врач:
- при физиологическом течении родов
- хорошем сердцебиении плода и продвижении головки плода
- от врача требуется только терпение.
Для некоторых народов вертикальные роды:
- стоя на ногах,
- стоя на коленях,
- сидя на корточках — обычная поза в потугах.
Разрез промежности выполняют при угрозе разрыва тканей / бывает при рождении крупного малыша, анатомических изменениях промежности/, а также — при ухудшении состояния плода в потугах. Избежать разреза можно: это и искусство акушерки, которая приступает к акушерскому пособию с момента прорезывания головки плода, не форсируя потуги раньше времени, это также сосредоточенность роженицы в потугах — тужиться желательно, не торопясь, чем медленнее темп растяжения тканей промежности, тем меньше разрывов.
Талантливых Вам акушерок и собственного терпения в потугах!
Василец В.С.
Другие статьи
Бифидо и лактофлора в гинекологии
Для чего нужен приём препаратов содержащих бифидо и лактобактерии в гинекологии? Ответ можно дать коротким предложением: для восстановления микрофлоры полового канала после лечения воспалительных заболеваний и дисбактериоза.
Пролактин — это белковый гормон, 95% которого вырабатывается в передней доле гипофиза (аденогипофизе), располагающегося в основании головного мозга (нижней поверхности) в гипофизарной ямке «турецкого седла» и 5% слизистой полости матки.
Преэклампсия — это проявление гестоза (токсикоза)— осложнения второй половины беременности, которое может угрожать здоровью матери и плода.
Как правильно вести себя в родах? Учимся рожать быстро и проблем
Роды — естественный, заложенный природой процесс. Вся последовательность событий, происходящих в этот период, предопределена, однако своими действиями вы можете либо ускорить рождение малыша, либо осложнить его появление на свет.
Роды — заключительный и самый ответственный этап беременности. От того, как вы будете себя вести, насколько точно и умело выполнять предписания акушера, зависит то, как вы будете себя чувствовать и как быстро родится ваш малыш. Что нужно знать роженице? Попробуем дать ответы на самые важные вопросы.
1. Когда пора ехать в роддом?
Роды — закономерный результат гормональных перестроек, происходящих в вашем организме на заключительных этапах беременности. О скорой развязке истории говорят опустившийся живот и тяжесть в нижней его части и области поясницы. Периодически возникают слабые схватки, живот напрягается и тянет вниз, но эти ощущения быстро проходят, матка вновь расслабляется и становится мягкой. Такие схватки являются предвестниками родов, но до настоящей родовой деятельности им далеко.
Сигналом для вызова бригады скорой помощи должны стать достаточно сильные схватки, которые повторяются с определенной периодичностью, появление из половых путей слизистых выделений, слегка окрашенных кровью, или излитие околоплодных вод.
2. Первый период родов: дышим за двоих!
С того момента как схватки становятся регулярными, берет начало первый период родов, во время которого сила, частота и продолжительность спазмов матки нарастает и происходит раскрытие ее шейки.
Во время спастического сокращения волокон маточной мускулатуры сжимаются кровеносные сосуды, которые несут артериальную кровь плаценте и плоду. Плод начинает испытывать недостаток кислорода, и это непроизвольно заставляет вас дышать глубже. Рефлекторное увеличение частоты сокращений вашего сердца обеспечит доставку кислорода ребенку. Природа предусмотрела так, что эти процессы протекают вне зависимости от вашего сознания, однако полагаться на нее полностью не следует.
В первом периоде родов во время каждой схватки нужно спокойно и глубоко дышать, стараясь не задерживать дыхание на вдохе. При этом воздух должен наполнять верхние отделы легких, как бы поднимая грудную клетку. Вдыхать нужно через нос, медленно и плавно, выдыхать через рот, так же равномерно.
3. Аутотренинг в предродовой палате
Чтобы ускорить раскрытие шейки матки, нужно больше ходить, а вот сидеть не рекомендуется, при этом нарушается кровоток в конечностях и возникает застой венозной крови в тазу. Периодически полезно полежать на боку, поглаживая двумя руками низ живота в направлении от центра в стороны, акцентируя внимание на дыхании и проговаривая про себя: «Я спокойна, я контролирую ситуацию, каждая схватка приближает меня к рождению малыша».
4. Чтобы облегчить боль
Ослабить боль поможет точечный массаж поясницы. Найдите у себя на пояснице наружные углы крестцового ромба и сжатыми кулаками помассируйте эти точки.
Следите за частотой и продолжительностью схваток и при их ослаблении или резком усилении немедленно сообщайте об этом врачу. При сильных болях можно попросить ввести обезболивающее средство, однако следует помнить, что слишком часто принимать лекарство не стоит, это чревато наркотической депрессией новорожденного и снижением его адаптационных способностей.
Если раскрытие шейки матки стало причиной рефлекторной рвоты, полощите полость рта водой и затем выпивайте несколько глотков, чтобы восполнить потерю жидкости.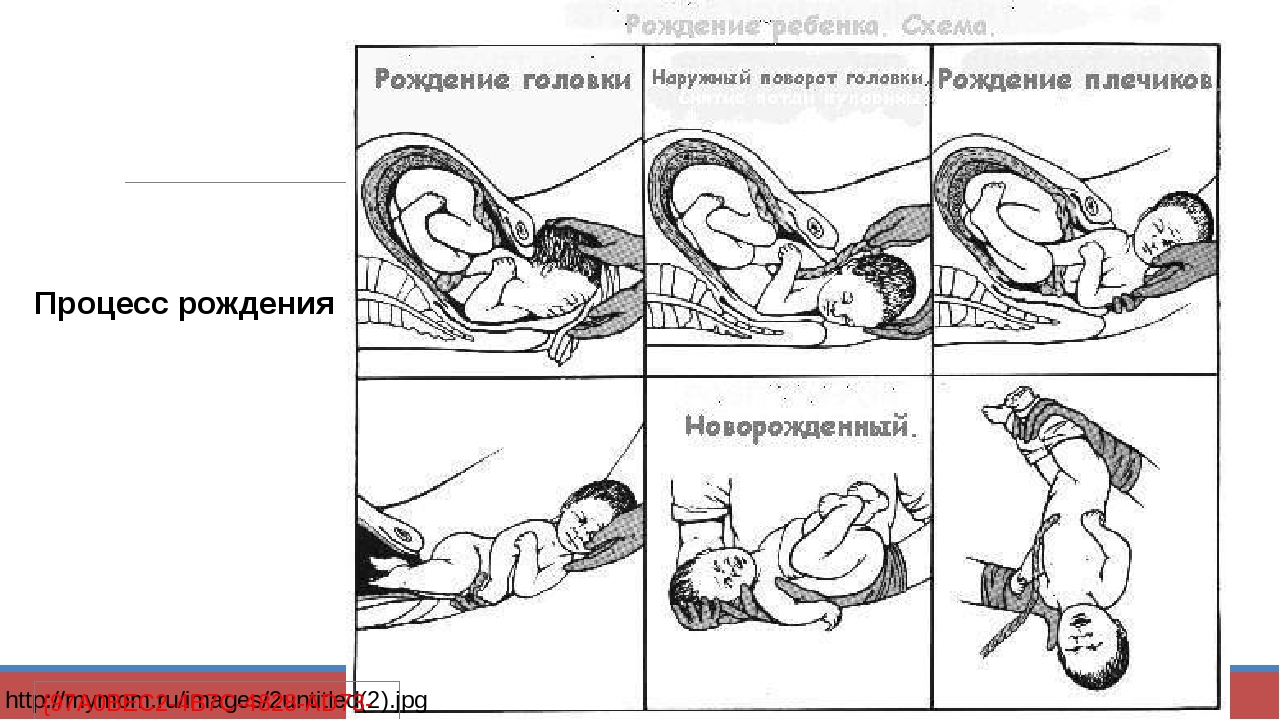 Не пейте много, это может спровоцировать рецидив рвоты.
Не пейте много, это может спровоцировать рецидив рвоты.
5. Родильное отделение — не место для истерик
Говорят, тяжкие роды — расплата человека за прямохождение. Роды на самом деле болезненный процесс, но наличие разума позволяет нам, представительницам рода Homo sapiens, контролировать свои эмоции. Крикам, плачу, истерикам и ругани не место в родильном отделении. Это создает напряженную обстановку, мешает нормальному течению родов, затрудняет диагностические и лечебные мероприятия и в конечном итоге сказывается на их результате.
6. Второй период родов — потуги и изгнание плода
После того как головка ребенка проскальзывает через раскрытую шейку матки и оказывается на дне таза, начинается потужной период родов. В это время появляется желание тужиться, так, как это обычно бывает при дефекации, но при этом во много раз сильнее. Вначале потуги поддаются контролю, их можно «передышать», но к началу третьего периода родов, изгнанию плода, они становятся нестерпимыми.
С началом потужного периода вас переведут в родовую палату. Расположившись на родильном столе, упритесь в специальные подножки стопами, крепко ухватитесь за поручни и ждите команды акушерки.
Во время потуги вдохните полной грудью, закройте рот, крепко сожмите губы, потяните на себя поручни родильного стола и направьте всю энергию выдоха вниз, выдавливая из себя плод. Когда из половой щели покажется макушка малыша, акушерка попросит вас ослабить потуги. Мягкими движениями рук она освободит вначале лобик крошки, затем его личико и подбородок, после чего попросит вас вновь тужиться. В момент очередной потуги родятся плечики малыша и его туловище. После того как новорожденный появится на свет, вы можете вдохнуть свободно и немного передохнуть, но на этом роды не закончены.
7. Третий период родов и финал
Третий этап родов — последовый период. В это время наблюдаются слабые схватки, благодаря которым плодные оболочки постепенно отслаиваются от стенок матки.
Спустя примерно 10 минут после появления на свет малыша акушерка попросит вас еще раз потужиться, чтобы родить послед. Врач внимательно изучит его и убедится в том, что все части плодных оболочек вышли наружу. После этого с помощью зеркал он осмотрит шейку матки и убедится в том, что она цела. При необходимости все разрывы будут ликвидированы путем наложения саморассасывающихся швов.
Еще пару часов вам придется провести в родовой палате с наполненным льдом пузырем на животе. Для быстрого сокращения матки вам будут сделаны инъекции специальных препаратов. Когда угроза послеродового кровотечения минует, вас переведут в послеродовую палату к малышу.
Роды закончены. Впереди послеродовой период, во время которого ваш организм будет восстанавливаться после беременности.
Подробнее на Medkrug.RU:http://www.medkrug.ru/article/show/kak_pravilno_vesti_sebja_v_rodah_uchimsja_rozhat_bystro_i_problem
Источник: http://www.medkrug.ru/
Женские консультации | Род. Дом №5
Вдруг, вы почувствовали, что стало легче дышать, значит, головка малыша опустилась и прижалась ко входу в таз, а дно матки перестало «поджимать» легкие. Увеличилось количество выделений из влагалища, цвет выделений изменился, они стали розоватыми или коричневыми. При измерении массы тела – потеря веса, в конце беременности могут быть тупые боли в области поясницы, не нарушающие сна, и образа жизни беременной. Нерегулярные сокращения матки.
Весь процесс родов делиться на три этапа, или три периода родов:раскрытия, изгнания плода, последовый период.
Первый период родов начинается с началом регулярных схваток, что ведет к прогрессивным изменениям в шейке матки ее сглаживанию, раскрытию и заканчивается, полным ее раскрытием. В свою очередь этот этап разделяется на две фазы: латентную (скрытую) и активную.
Обращайте внимание на схватки и ощущения, которые вы испытываете. Не бойтесь своих ощущений. Когда они начинаются, когда заканчиваются, как долго схватка держится на пике? По характеру схваток можно спрогнозировать характер родов. Например, если сила схватки достигает пикового состояния очень быстро, и оно держится длительное время, то возможно, роды будут короткими. Если сила схватки достигает пика медленно и держится в пиковом состоянии очень короткое время, можно еще сконцентрировать себя на привычных занятиях, например – помыть посуду, медленно собрать необходимые для вас вещи в родильном доме и т. д. (так обычно протекает латентная фаза родов).
Несколько советов: Вам еще рано пока становиться рабом Вашего секундомера — так Вы только введете себя в стресс и утомитесь записывать каждую схватку в течение долгих родовых часов. Это совсем необязательно. Вместо этого, Вам может быть достаточно, иногда поглядывать на время, чтобы знать, что происходит. В большинстве случаев, схватки дадут Вам знать, когда их стоит воспринимать более серьезно.
А что, если почувствуете схватки посреди ночи? Как обычно, сходите в туалет, потом приготовьте себе чашечку ромашкового или мятного травяного чая, присядьте и выпейте его. Снова лягте в постель, примените метод релаксации. Посчитайте, сколько длится схватка, если вы считаете, что это активная фаза родов – поезжайте в роддом. Женщины на ранних стадиях родов(в латентной фазе) обычно разговорчивы, чувствуют некоторый приток нервной энергии, это выбрасывается адреналин, чтобы взбодрить вас на начало родов. Когда вы почувствуете, что во время схватки вы перестаете отвлекаться на разговоры, не смеетесь на шутки близких – пора ехать. Роды вероятней всего, вступили в активную фазу.
Роды вероятней всего, вступили в активную фазу.
ПОСТУПЛЕНИЕ В РОДДОМ, ПОДГОТОВИТЕЛЬНЫЕ ПРОЦЕДУРЫ.
Акушерка встретит вас и прослушает сердцебиение ребенка, измерит артериальное давление и температуру, посчитает пульс, соберет краткий анамнез, ознакомится с вашими документами, заполнит историю родов. Рутинные процедуры, которые считались раньше необходимыми для родов (клизма и выбривание промежности), подвергаются в настоящее время серьезной переоценке. На основании новых научных исследований теперь эти процедуры не проводятся. Имейте в виду, что на ранних стадиях родовой деятельности у вас может быть жидкий стул или диарея. Это явление встречается довольно часто. Ранее считалось, что клизма снижает риск загрязнения и инфицирования, что на самом деле не соответствует действительности. Иногда роженицу может беспокоить тот факт, что во время прохождения ребенка по родовым путям под давлением на прямую кишку кишечник может опорожниться. Иногда так и происходит, но это небольшая проблема. На кровати есть пеленочка, и все это можно убрать, причем сделать это легче, если вам не делали клизму. Считалось также, что выбривание области лобка и промежности предотвращает инфекцию. Справедливость этого утверждения не была доказана. Вам также нет необходимости самим выбривать лобок и промежность, перед тем как отправиться в больницу. Все- таки на одну неприятную процедуру меньше, когда вы окажетесь в незнакомой обстановке, и к тому же вы будете лишены неудобства, которое причиняют волосы, начинающие отрастать. И без того у вас много забот. Вам могут предложить принять душ. Если вы принимали ванну или душ дома, то у Вас, возможно, не будет надобности делать это еще раз.
Активная фаза родов — это время когда все и начинается. Ваши схватки становятся более частыми, длинными и сильными. Шейка матки начинается расширяться быстрее,до 10 сантиметров, или как отмечали в старину — на 5 поперечных пальцев. Матка состоит из трех слоев мышечных волокон. Мышцы внутреннего слоя круглые, они расположены в нижнем сегменте матки. Их функцией является удерживать ребенка во время беременности, а затем освободить его во время родов. Продольные мышцы идут от шейки вверх к дну матки. Сокращаясь и укорачиваясь, они подтягивают круглые мышцы для раскрытия шейки, и в то же время они выталкивают ребенка вниз, и дальше через родовые пути. Это происходит гладко и гармонично. Средний слой мышц обеспечивает кровоснабжение, насыщая ткани кислородом и удаляя продукты метаболизма, и поддерживая мышцы в здоровом рабочем состоянии.
Мышцы внутреннего слоя круглые, они расположены в нижнем сегменте матки. Их функцией является удерживать ребенка во время беременности, а затем освободить его во время родов. Продольные мышцы идут от шейки вверх к дну матки. Сокращаясь и укорачиваясь, они подтягивают круглые мышцы для раскрытия шейки, и в то же время они выталкивают ребенка вниз, и дальше через родовые пути. Это происходит гладко и гармонично. Средний слой мышц обеспечивает кровоснабжение, насыщая ткани кислородом и удаляя продукты метаболизма, и поддерживая мышцы в здоровом рабочем состоянии.
Задачей матери является полностью расслабиться, а задачей тела — дать возможность процессу происходить. Если мать напряжена, то процесс родов замедляется. В этом случае потребуются более сильные схватки, и шейка не сможет легко раскрыться. Вам ведь не надо заботиться о том, правильно ли работает ваше сердце, желудок, или о том, сужаются ли зрачки ваших глаз, когда вы выходите на яркий свет. Точно так же вам не надо беспокоиться и о работе матки. Матка знает, как произвести на свет вашего ребенка.
Раскрытие шейки матки происходит по-разному у первородящих и повторнородящих женщин. У первородящих женщин сначала раскрывается внутренний зев, а потом уже наружный, у повторнородящих женщин внутренний и наружный зев открываются одновременно. Другими словами, у первородящей женщины сначала идет укорочение и сглаживание шейки, а уже потом раскрытие наружного зева. У повторнородящей женщины идет одновременно и укорочение, и сглаживание, и раскрытие шейки.Во время схваток плодный пузырь наливается водой и напрягается, способствуя раскрытию шейки. Разрыв плодного пузыря происходит при максимальном растяжении нижнего полюса во время схватки. Оптимальным считается спонтанное вскрытие плодного пузыря при раскрытии шейки матки на 7—8 см у первородящей женщины, а у повторнородящей женщины достаточно раскрытия 5—6 см. Большему напряжению околоплодного пузыря способствует продвижение головки по родовому каналу. Если воды не отходят, проводится их искусственное вскрытие, которое называется амниотомия. При несостоятельности плодных оболочек воды отходят раньше. Преждевременным считается отхождение вод до начала родовой деятельности, ранним — в первом периоде родов, но до оптимального раскрытия. При спонтанном или искусственном вскрытии плодного пузыря отходят передние околоплодные воды, а задние воды изливаются вместе с ребенком.
При несостоятельности плодных оболочек воды отходят раньше. Преждевременным считается отхождение вод до начала родовой деятельности, ранним — в первом периоде родов, но до оптимального раскрытия. При спонтанном или искусственном вскрытии плодного пузыря отходят передние околоплодные воды, а задние воды изливаются вместе с ребенком.
Сколько времени длится первый период родов.Очень трудно сказать, когда первый период родов начинается, и поэтому еще сложнее сказать, сколько он может длиться и, в особенности, для какой-то конкретной женщины.Продолжительность периода раскрытия очень сильно может варьировать и зависеть во многом от того, как готова Ваша шейка матки к началу родов и как часты и сильны схватки.При первом ребенке, раскрытие шейки матки может занять от 8 до 12 часов, хотя оно может быть значительно дольше или короче. Если шейка матки находиться в зрелом состоянии, или это Ваш не первый ребенок, то, вероятно, весь процесс будет происходить гораздо быстрее.
РОДОВАЯ БОЛЬ
Подавляющее большинство женщин испытывают болевые ощущения во время родов. Общее впечатление от родов во многом зависит от интенсивности болей. Безусловно, чаще всего выраженный болевой синдром сопутствует родам, осложнившимся аномалией родовой деятельности, потребовавшими родостимуляции, или вызванные искусственно изначально. Но и нормальные роды также сопровождаются болями. Уменьшение болевых ощущений может быть достигнуто применением медикаментозных методов обезболивания, но гораздо важнее (и безопаснее) использовать немедикаментозные методы, такие как:
· максимальная психологическая поддержка женщины и ее семьи;
· свободный выбор позиции во время 1 и 2-го периодов родов;
· вертикальные положения тела во время схваток (исключая случаи излития вод при не полностью прижатой головке) или положение, лежа на боку.
· массаж;
· специальное дыхание в сочетании с релаксацией;
· душ и ванна;
· музыка;
· ароматерапия;
· чередование тепла и холода;
· акупунктура и акупрессура.
Все методы немедикаментозного обезболивания родов имеют мало доказательств эффективности. Скорее всего, главная их ценность– отвлечение женщины, улучшение ее восприятия родов как радостного и очень важного события, и они, по крайней мере, не вредны.
ДВИЖЕНИЕ
Если женщине предоставляется возможность выбора, она часто стремиться занять вертикальное положение. Необходимо по возможности соблюдать активный образ поведения во время схваток, садиться, ходить, совершать выпот (на скамейку или шведскую стенку). Очень эффективно во время движения осуществлять вращение тазом.
ИЗМЕНЕНИЕ ПОЛОЖЕНИЯ ТЕЛА
Происходит изменение соотношения сил, действующих на сокращающуюся матку, плод, кости таза – это приводит к быстрому прогрессированию родовой деятельности и снижению болевых ощущений (стоя, лежа на боку, колено-локтевое положение, сидя на шаре, стульчаке, ногах.)
Примеры различных положений в родах:
Стоя или прохаживаясь
Результат: используется преимущество силы тяготения во время и между схватками. Схватки менее болезненны и более результативны. Плод правильно ориентирован по отношению к углу таза. Может укоротить роды, если женщина до этого лежала. Может быть использовано параллельно с КТГ. При ходьбе происходят изменения в суставах таза, что способствует повороту плода. Такое положение может усилить желание потужиться на втором этапе родов.
Медленный танец
Роженица обхватывает партнера за шею, кладет голову ему/ей на грудь или плечо. Руки партнера обхватывают торс женщины, кисти схвачены у нее на ее спине. Она опускает руки, опираясь на партнера, они качаются в такт музыки и одновременно дышат под ее ритм. Партнер оказывает давление на спину и снимает боль в спине.
Результат: то же, что и при стоячем положении, плюс: движение вызывает смещение в суставах таза, способствуя повороту и рождению плода. Кроме этого объятия близкого человека увеличивают чувство благополучия. Ритм и музыка способствуют комфортности.
Кроме этого объятия близкого человека увеличивают чувство благополучия. Ритм и музыка способствуют комфортности.
Выпад
Роженица становится лицом вперед, рядом с какой-либо подставкой, ставит одну ногу на нее, отводя колено и стопу в сторону. Поднятая нога согнута в колене и бедре, женщина делает выпады в разные стороны повторно во время схватки, по 5 секунд на выпад. Она должна почувствовать потягивание во внутренней части бедер. Выпад в сторону затылка плода, если известно где он, либо в более удобном направлении для матери. Партнер помогает удерживать равновесие.
Результат: расширяет одну из сторон таза (ту, в которую произведен выпад). Способствует повороту плода при заднем виде затылочного предлежания. Это же можно выполнять в коленопреклоненном положении.
Сидя прямо
Результат: хорошее положение для отдыха. Некоторые преимущества в силе тяжести. Можно пользоваться КТГ. |
Сидя на унитазе
Результат: тот же результат, что и при сидении прямо, плюс: позволяет расслабить промежность для более эффективного продвижения ребенка вниз.
Полусидя
Результат: тот же, что и сидя прямо плюс: легче провести вагинальный осмотр. Удобное положение для перевода на кровать.
Сидя и раскачиваясь на стуле Сидя, наклоняясь вперед с опорой
Результат: тот же, что и сидя прямо, плюс: качающие движения могут ускорить процесс родов.
Результат: то же, что и сидя прямо, плюс: снимает боль в спине. Удобное положение для растирания спины.
Стоя на руках и коленях
Результат: снимает боль в спине. Помогает ребенку повернуться при заднем виде затылочного предлежания.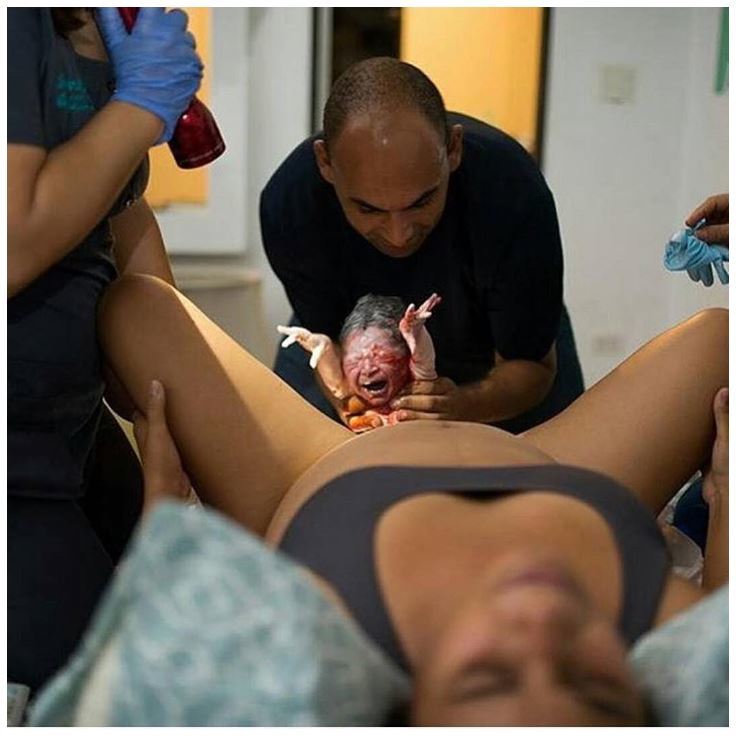 Позволяет производить покачивания тазом и другие движения тела. Возможен вагинальный осмотр. Снимает давление на геморроидальные узлы.
Позволяет производить покачивания тазом и другие движения тела. Возможен вагинальный осмотр. Снимает давление на геморроидальные узлы.
На коленях, опираясь
На сидение стула, на приподнятое изголовье кровати или родильный мяч.
Результат: то же, что при стоянии на руках и коленях, плюс: меньше напряжения в запястьях и кистях, чем при стоянии на руках и коленях. Лежа на боку
Результат: очень удобное положение для отдыха. Удобное положение для многих процедур. Помогает снизить повышенное артериальное давление. Безопасное положение, если использовались медикаменты для обезболивания. Может способствовать ускорению родов, если чередовать с хождением. Нейтрально по отношению к силе тяжести. Полезно при очень скоротечном втором этапе родов. Снимает давление на геморроидальные узлы. Легче отдыхать между потугами. Облегчает продвижение головки при осложненных родах в потужном периоде.
Сидя на корточках
Результат: может уменьшить боль. Используется сила тяготения. Расширяет тазовый проход. Требует меньше изгоняющих усилий. Может ускорить поворот и выведение плода при осложненных родах. Помогает, если у роженицы ослабли потуги. Позволяет перенести свой вес с одной опоры на другую для удобства. Механическое преимущество: верхняя часть туловища давит на дно матки.
На корточках с опорой
Роженица опирается спиной о партнера, который ее поддерживает под мышки и принимает на себя ее вес. Она выпрямляется между схватками.
Результат: удлиняет торс женщины и позволяет плоду при неправильном вставлении принимать нужное положение. Увеличивает подвижность в тазовых суставах, которое может происходить от внешнего давления (кровати, стула) либо от пассивного потягивания (сидения на корточках, оттягивания ног назад), этим достигается «формирование» и поворот изгоняемого плода. Требует большой силы от партнера.
Требует большой силы от партнера. Повисая на партнере
Партнер сидит на высокой кровати или стойке, ноги упираются в стул или подставки, колени расставлены. Роженица находится между ног партнера спиной к нему, а руками опирается на его бедра. Партнер поддерживает женщину с боков коленями. Она провисает, позволяя партнеру поддерживать себя. В перерыве между схватками мать стоит.
Результат: то же, что и при сидении на корточках с опорой, только для партнера это намного легче.
Постоянное давление во время схватки
Противодавление
Длительное надавливание в одной точке кулаком или опорной частью ладони, деревянным или пластмассовым валиком, твердым мячом (например мяч для тенниса) и т.д. Роженица сама определяет то место, где ей больше всего нужно надавливание, и силу, с которой помощник это давление должен производить. Чтобы помочь ей удержать равновесие, вторая рука партнера помещается спереди над бедренной костью (передней верхней подвздошной остью), чтобы компенсировать давление на спину. Партнер отдыхает между схватками.
Двустороннее надавливание на бедро или двойное сжатие бедра
Женщина находится в положении, когда ее бедренные суставы согнуты (она стоит на руках и коленях, нагнувшись вперед), ее партнер кладет руки на ягодичные мышцы (самую «мясистую» часть ягодицы). Длительное надавливание всей ладонью (не опорной частью ладони) следует направлять по диагонали к центру таза женщины.
Коленное надавливание
Женщина сидит ровно на стуле с хорошей опорой низа спины, ее колени расставлены врозь приблизительно на десять сантиметров, ступни опираются на пол. Ее партнер стоит на коленях перед ней и охватывает своими ладонями каждое из колен. Опорная часть ладони находится поверх большеберцовой кости. Партнер длительно надавливает на колени прямо назад в сторону тазобедренных суставов роженицы, наклоняясь в ее сторону в течение всей схватки.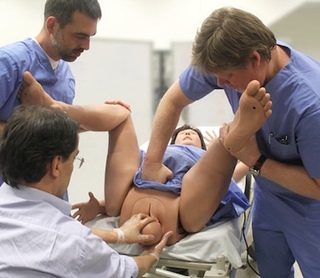
Коленное надавливание так же можно производить, когда женщина на боку. Ее верхнее бедро и колено должны быть согнуты под углом 900. Один помощник надавливает на ее крестец, а другой в это время охватывает ее колено своей ладонью и наклоняется так, чтобы колено надавливалось прямо в сторону спины к тазобедренному суставу.
Проверкой того, стоит или нет выполнять данную методику, является реакция женщины. Если эта методика успокаивает, то ее следует применять. Если же нет, то ее стоит модифицировать (другая точка, различное надавливание) или отказаться совсем.
Методы активации периферических рецепторов чувствительности
Согревание или охлаждение кожных покровов
Согревание кожи может обеспечиваться при помощи различных теплых предметов, таких как водяные грелки, влажные горячие полотенца, бутылки с теплой водой, нагретые пакеты с рисом, горячие одеяла. Поверхностный холод получают от мешочков со льдом, резиновых перчаток набитых льдом, пакетов с замороженным гелем, полотенец, пропитанных охлажденной или ледяной водой, и других охлажденных предметов.
Применение тепла широко применимо благодаря его успокаивающему и снимающему боль действию. Менее известны его влияние на ослабление автономных реакций на страх и стресс (реакцию «будет, как будет»). Один из эффектов стресса это сужение мелких мышц кожи, вызывающее знакомое чувство «гусиной кожи». Теплая ванна, душ или одеяло заставляют мышцы расслабиться. Женщина, которая не может вытерпеть массаж при помощи поглаживания, часто с готовностью соглашается на него после того, как ей разогреют кожу.Кроме того, тепло может увеличить активность матки при наложении компресса на живот, в области верхнего сегмента, не вызывая при этом патологических изменений сердцебиения плода.
Местное наложение горячих компрессов/горячих влажных махровых салфеток на промежность в период второй стадии родов весьма успокоительно.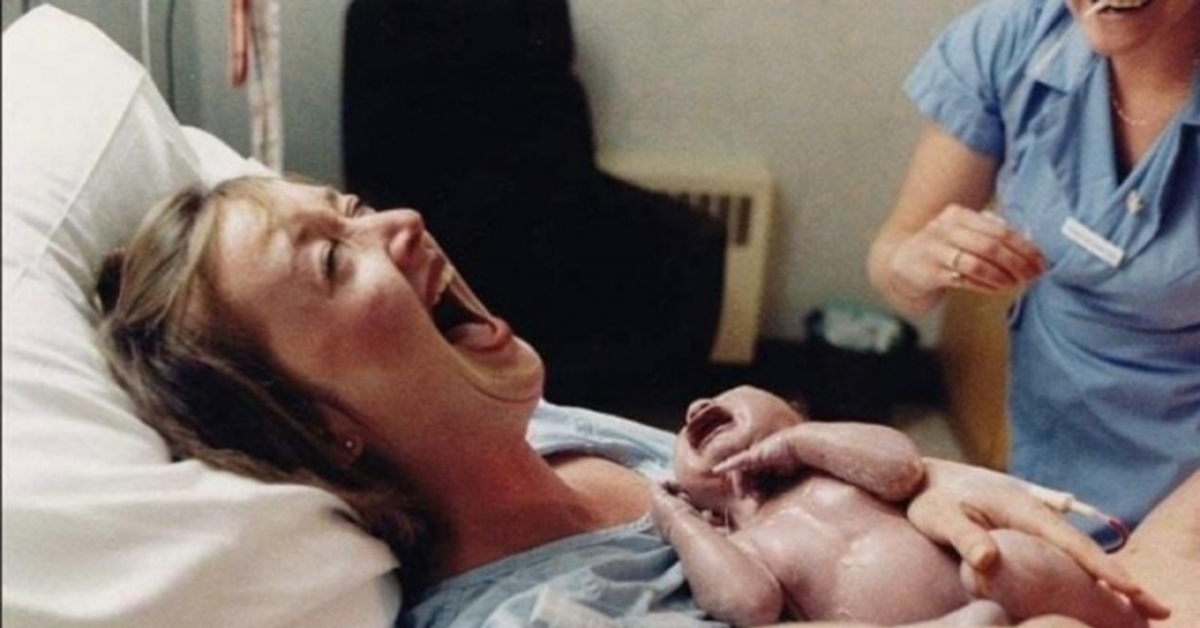 Но при этом температура горячего компресса никогда не должна превышать переносимую температуру человеком его налагающим. Рожающая женщина может не заметить того, что компресс слишком горяч, т.к. порог ее болевой чувствительности может измениться до такой степени, что может наступить ожог.
Но при этом температура горячего компресса никогда не должна превышать переносимую температуру человеком его налагающим. Рожающая женщина может не заметить того, что компресс слишком горяч, т.к. порог ее болевой чувствительности может измениться до такой степени, что может наступить ожог.
Холодные компрессы особенно полезны при болях в суставах: таким образом, боль в спине при родах хорошо реагирует на терапию холодом. Приглушающий боль эффект можно объяснить тем, что эта процедура приводит к понижению чувствительности, включая ощущение боли. В особенности полезны замороженные пакеты с гелем, которые привязывают вокруг тела женщины (две эластичные ленты, одна над областью матки, другая ниже ее). Такие компрессы обеспечивают не только нейтрализацию боли, но также дают поддержку нижней части спины. Женщина может продолжать ходить. Ледяные компрессы, наложенные на промежность как можно раньше после рождения ребенка, снимают отечность и боль. Необходимо помнить о том, что следует положить один-два защитных слоя ткани между кожей женщины и источником холода, чтобы ощущение холода наступало постепенно от приятной прохлады до холода. Ни в коем случае не ставьте холодный компресс женщине, если она охлаждена. Если она дрожит, либо ее руки, ноги или нос холодны, пациентка должна быть сначала согрета в теплой ванне, душе или одеялом, прежде чем ей будет приложен холод.
Нахождение в ванне или под душем во время схваток
Ванна и душ становятся все более популярными средствами для уменьшения боли при родах. Главное действие воды – релаксация. Противопоказания для использования ванны или душа являются: высокое артериальное давление или необходимость проведения постоянного мониторирования КТГ.
Ароматерапия.
Методика заключается в применении различных натуральных масел, таких как лавандовое, розовое, ромашковое или шалфейное. Их можно применять в качестве массажного масла, ароматических ванн или ножных ванночек, в виде ароматических свечей, их можно наносить на ладонь или лоб роженицы, а также прикладывать к лицу в виде горячей ароматической салфетки. Все виды масел снимают стресс и напряжение, причем не только у пациенток, но и у медицинского персонала.
Все виды масел снимают стресс и напряжение, причем не только у пациенток, но и у медицинского персонала.
Концентрация и переключение внимания
Концентрация внимания может достигаться путем выполнения роженицей целенаправленных действий, включающих специальную технику дыхания, речевые упражнения, переключение внимания на повседневные дела, например, уход за своей внешностью, а также сосредоточение своего внимания на визуальных, звуковых и тактильных раздражителях. Визуальными предметами для сосредоточения внимания могут быть объекты, принесенные из дома – игрушка, рамка с фото, цветок, подушка.
В начале родов лучше переключить свое внимание, что является пассивной формой концентрации, например, посмотреть фото, прогуляться по родовой палате.
Дыхание
Цель освоения и применения дыхательных упражнений во время беременности и родов – обеспечить достаточный приток кислорода и высокое его содержание в крови матери и ребенка.Устойчивое, ритмичное дыхание повышает эффективность схваток и делает их менее болезненными.Основными понятиями дыхательной методики, на которой основаны рекомендации, являются: ритмичное дыхание, нормальная скорость дыхания каждой женщины.
Наряду с расслаблением и другими методами правильно организованное дыхание во время родов, уменьшает болевые ощущения. В этом вопросе очень важно слушать свою природу. Правильно организованное дыхание — всего лишь дыхание с определенной частотой и глубиной. В обычной жизни, любое трудное упражнение, всегда заставляет нас изменять ритм дыхания. А роды, некоторые специалисты называют одним из наиболее трудных упражнений, которые приходится выполнять женщине. Прислушайтесь к себе, и ваше тело само потребует от вас изменить частоту, глубину и ритм дыхания. Самое главное здесь, наверное, не то, какие мышцы активнее участвуют в дыхании, а расслабление и успокоение, которое вы должны ощущать при данном типе дыхания.
Медленное дыхание. Вдохните – выдохните, проводя воздух через правую руку. Вдох – через левую руку, вдох — через правую ногу, вдох- через левую ногу, вдох – через матку с ребенком, дайте ему кислород.
Расслабляйтесь и концентрируйтесь на дыхании.
Схватки стали интенсивнее: партнер, опираясь на стену, роженица спиной к нему, держа его за руки – руки скользят внизу живота от центра в стороны, поднимаясь вверх до дна матки – вдох; и через центр обратно вниз – выдох. Дышите, концентрируясь на дыхании, дыхание можно заменить словами:Я – вдох, расслаблена – выдох.
По мере того как схватки нарастают и усиливаются, интервал между ними сокращается, применяется дыхание с заданным ритмом или управляемое,это дыхание можно образно сравнить с дыханием во время подъема по крутому склону. Вдыхать и выдыхать можно как через нос, так и через рот (что удобнее). Можно сочетать дыхание с поглаживанием живота, используя счет 4/4.
При почти полном раскрытии маточного зева (шейки матки), часто возникает желание тужиться, для предотвращения преждевременных потуг применяется дыхание по заданной схеме: вдох-хи, вдох –хи, вдох-хи, вдох-хи, вдох- фуу-у.
Дыхание при потугах: вдох – губы в трубочку и задувание свечи – выдох.
Еще одна известная методика дыхания
Первый период
Начнем со схваток. У разных женщин они протекают по-разному, поэтому некоторые приемы дыхания хороши для одних и совершенно неприемлемы для других рожениц. Например, при вяло текущих схватках в качестве стимулирующего средства можно использовать глубокое и частое дыхание (на рис.1 голубой плавной линией обозначена длительность схватки, красной — частота вдохов и выдохов), еще более эффективно сочетать его с ходьбой.
При стремительных родах эту технику лучше не использовать, так как возникает риск наступления потуг при неполном раскрытии шейки матки. Некоторым женщинам больше подходит медленное дыхание в течение родов. Другие отдают предпочтение двум типам дыхания: медленному и ускоренному или же медленному и переменному.
Некоторым женщинам больше подходит медленное дыхание в течение родов. Другие отдают предпочтение двум типам дыхания: медленному и ускоренному или же медленному и переменному.
При частых болезненных схватках поможет снять напряжение дыхание с глубоким вдохом и медленным выдохом «в голос» (на рис. 2 поверх голубой линии схватки идет красная —„поведение» голоса). Звук можно пропевать или даже простанывать, а его громкость усиливать по мере того, как будут нарастать болевые ощущения.
· Хороший обезболивающий эффект дает техника поверхностного сильно учащенного дыхания, так называемого дыханием «по-собачьи» (на рис. 3 голубая, плавная линия обозначает течение схватки, зигзаг красной — амплитуду вдохов и выдохов). В случае слишком медленного раскрытия шейки матки, можно попытаться подтолкнуть весь процесс с помощью небольших подтуживаний на схватках (на рис. 4 красная линия, совпадая с голубой на пике схватки, изменяет очертания верхних зубцов в момент подтуживаний).
Если же сватки протекают без осложнений и не мешают глубокому полному расслаблению (особенно важно не напрягать нижнюю область таза, бедра, а также лицо), дыхание может быть произвольным. Попробуйте, например, придумать свой „танец» дыхания, что нередко и делают рожающие женщины, удивляя даже опытных акушеров красотой и целесообразностью собственной «хореографии». У всех дыхательных методик есть общая особенность — они не дают желаемого эффекта на ранней стадии родов, поэтому, чем дольше вы можете обходиться без специальных приемов, тем лучше.Второй период (с момента полного раскрытия маточного зева)
Теперь о потугах. Потуга -это реакция организма на давление ребенка на основание таза.
Акупунктура и акупрессура
Это
древняя восточная целительная методика, она состоит из введения специальных игл
или надавливания пальцами либо глубокого массажа в традиционных точках
акупунктуры, расположенных вдоль меридианов тела или же по линиям потоков
энергии. Врачи – практики добиваются снижения боли при родах и усиления
схваток.
Врачи – практики добиваются снижения боли при родах и усиления
схваток.
Две точки: «хей-гу» и 6-ая селезеночная точка, если их стимулировать, усиливает схватки без нарастания боли. Точка «хей-гу» находится на тыльной стороне ладони, в углублении, где сходятся пястные кости большого и указательного пальцев. Шестая селезеночная точка расположена на большеберцовой кости, на ширине 4-х пальцев выше средней лодыжки (внутренней таранной кости). Точку на большеберцовой кости следует нажимать вперед по диагонали. Эта точка очень чувствительна. Крепкое нажатие пальцем проводится в течение 10-60 секунд, затем ее отпускают на такое же количество времени. Эту процедуру следует повторять до 6 раз. Схватки за этот период времени должны усилиться. Но необходимо быть осторожными: эти акупрессурные точки не следует стимулировать во время беременности, а лишь в тех случаях, когда желательны частые сокращения матки.
Музыка
Любая музыка по желанию роженицы, но чаще тихая, успокаивающая может применяться для дополнительной релаксации. Музыка создает особую атмосферу в родильном зале, позволяя установить ритмичное дыхание, помогая в ритмичном массаже. Кроме того, улучшает эмоциональное состояние, как медицинского персонала, так и помощников в родах.
Медикаментозное обезболивание родов
И все же если Вы попробовали все методы немедикаментозного обезболивания, возможно применение медикаментов.
К сожалению, пока, ни одна из существующих в настоящее время методик обезболивания в родах не является абсолютно идеальной. Для достижения максимального эффекта выбор метода обезболивания должен осуществляться индивидуально.
Для повышения эффективности обезболивания важно все, предродовая подготовка, правильное расслабление, разные способы дыхания во время схваток.
Что такое эпидуральная анестезия?
Это
введение обезболивающих препаратов в область поясницы через катетер. Это
регионарная анестезия, потому что препараты действуют только на те нервы,
которые несут сигналы от той части тела, которая испытывает боль в родах. В
результате область живота теряет чувствительность, а вы, в свою очередь, не
чувствуете никакой боли, или сохраняется минимальная болевая чувствительность.
Однако, если вы будете чувствовать схватки, это может помочь вам тужиться.
Это
регионарная анестезия, потому что препараты действуют только на те нервы,
которые несут сигналы от той части тела, которая испытывает боль в родах. В
результате область живота теряет чувствительность, а вы, в свою очередь, не
чувствуете никакой боли, или сохраняется минимальная болевая чувствительность.
Однако, если вы будете чувствовать схватки, это может помочь вам тужиться.
Для использования эпидуральной анестезии имеются ряд противопоказаний, и поэтому перед ее применением, все женщинам проводится консультация врача анестезиолога.
И если нет противопоказаний, то, сначала врач-анестезиолог сделает вам укол местного обезболивающего средства в нижний отдел спины. Затем он введет полую иглу между позвонками. Игла входит в пространство между твердой оболочкой спинного мозга и надкостницей позвонков, называемое эпидуральным пространством. Затем через иглу устанавливается катетер. После установки катетера игла удаляется. Трубка катетера выводится вдоль вашей спины и через плечо.
Сохраняйте спокойствие и неподвижность, пока анестезиолог устанавливает катетер. Вам придется либо лежать на боку, либо сидеть на краю кровати. Вас попросят немного наклониться вперед, чтобы раскрылись зоны между позвонками. Следите за своим дыханием, чтобы сохранять спокойствие. Глубоко вдыхайте носом и медленно выдыхайте через рот.
Если вам поставили катетер для эпидуральной анестезии, он останется до конца родов, пока не отделится и выйдет плацента. С его помощью вас могут обезболить и после рождения ребенка, если понадобится наложение швов.
Преимущества эпидуральной анестезии:
Обезболивание наступает довольно быстро. Требуется 20 минут, чтобы установить катетер, и еще через 20 минут после введения анестезия начинает действовать.
Вы остаетесь в сознании. Женщина понимает, что схватки продолжаются, но не чувствует боли.
Если
у вас высокое артериальное давление (АД), то эпидуральная анестезия также может
быть полезна как средство, понижающее артериальное давление.
Какие особенности эпидуральной анестезии?
Может случиться, что действие анестезии наступит не сразу. Вы можете почувствовать, что не все зоны онемели. Если через 30 минут после введения анестезии вы не чувствуете, что боль отступила, вас повторно осмотрит врач- анестезиолог.
Может появиться озноб, зуд или жар. Вам придется лежать. При небольшой дозе обезболивающего Вы, возможно, сможете ворочаться в кровати, но ходить не сможете. Чтобы опорожнить мочевой пузырь, вам может понадобиться катетер.
Второй период родов, период потуг, может длиться дольше. Более вероятно, что вам потребуется ускорение родов с помощью стимулирующего средства.
Есть небольшая вероятность появления у вас сильной головной боли. Это может произойти в том случае, если эпидуральная игла проткнет оболочку с жидкостью, которая окружает позвоночный канал, и эта жидкость вытечет. Вероятность такого случая 1 на 100.
Существует очень небольшая вероятность повреждения нерва, что может привести к онемению некоторых участков на ногах или ступнях или к чувству слабости в ногах. Это случается редко. Вероятность того, что нерв повредится на время, – 1 случай на 1000, и один случай на 13000, что последствия повреждения останутся навсегда.
Как эпидуральная анестезия может повлиять на ребенка?
Из-за эпидуральной анестезии ваше артериальное давление (АД) может упасть, что может отразиться на поступлении кислорода к вашему малышу. Изначально вам установят внутривенный катетер на случай, если ваше давление неожиданно понизится. Повысить АД можно с помощью растворов, вводимых через катетер, чтобы увеличить объем крови.
Растворы для эпидуральной анестезии содержат опиоидный анальгетик, который может проникать через плаценту к плоду. В больших дозах (более 100 микрограмм) эти наркотические препараты могут повлиять на дыхание вашего ребенка или вызвать у него состояние заторможенности.
Рождение малыша
Второй период родов начинается, как только матка полностью раскрыта и
заканчивается рождением ребенка. По мере прогрессирования родов, головка плода
в поступатеном движении совершает поворот, встречаясь с сопротивлением тазового
дна. Оказавшись под лонной костью головка опускается и разгибается. В этот
момент Вы можете чувствовать ректальное давление, как будто у вас есть позыв к
дефекации. Некоторые женщины начинают спонтанно тужиться, и даже издавать гортанные
звуки, а некоторые отмечают, что их схватки становятся легче, чем на активном
этапе родов. Эти женщины получают некоторое облегчение. Другим, не нравятся
ощущения во время потуг.Если головка Вашего ребенка еще не совсем опустилась на
тазовое дно, желание тужиться, пока не возникает, нужно немного подождать. Каждый раз, когда матка сокращается, она
оказывает давление на Вашего ребенка, и он начинает продвигаться вниз по
родовым путям. Так что, если все идет хорошо, то Вы можете не торопится и позволить
матке сделать ее работу, пока не почувствуете позыва к потугам. Небольшое
ожидание поможет Вам сохранить больше сил и чувствовать лучше в конце
родов.Каждая сильная и трудная схватка — помогает путешествию Вашего ребенка в
этот мир.
По мере прогрессирования родов, головка плода
в поступатеном движении совершает поворот, встречаясь с сопротивлением тазового
дна. Оказавшись под лонной костью головка опускается и разгибается. В этот
момент Вы можете чувствовать ректальное давление, как будто у вас есть позыв к
дефекации. Некоторые женщины начинают спонтанно тужиться, и даже издавать гортанные
звуки, а некоторые отмечают, что их схватки становятся легче, чем на активном
этапе родов. Эти женщины получают некоторое облегчение. Другим, не нравятся
ощущения во время потуг.Если головка Вашего ребенка еще не совсем опустилась на
тазовое дно, желание тужиться, пока не возникает, нужно немного подождать. Каждый раз, когда матка сокращается, она
оказывает давление на Вашего ребенка, и он начинает продвигаться вниз по
родовым путям. Так что, если все идет хорошо, то Вы можете не торопится и позволить
матке сделать ее работу, пока не почувствуете позыва к потугам. Небольшое
ожидание поможет Вам сохранить больше сил и чувствовать лучше в конце
родов.Каждая сильная и трудная схватка — помогает путешествию Вашего ребенка в
этот мир.
Во время потуг
головка начинает показываться из половой щели, с прекращением потуг уходит
обратно – головка «врезывается», т.е. ребенок будет продвигаться в темпе “два
шага вперед, один шаг назад”. Теперь желание тужиться становиться наиболее
сильным. С каждым сокращением головка ребенка становиться все больше видна из
половой щели. Давление головы на промежность ощущается очень сильно, и Вы
можете заметить сильное жжение или покалывание в тканях, которые начинают
растягиваться. В какой-то момент Ваша акушерка может попросить меньше тужиться
или совсем остановиться, чтобы голова ребенка дала шанс постепенно растянуть
влагалище и промежность. Медленное и контролируемое проведение могут помочь
сохранить Вашу промежность от разрывов. В настоящее время, Вы можете ощущать
огромное желание тужиться настолько сильно, что Вам необходимо будет дышать и
рычать для того, чтобы помочь себе в этом процессе. С развитием потуг
врезывающая головка не уходит, головка «прорезывается». Волнение и радость в
родильном зале будет расти постепенно с тем, как лицо Вашего ребенка начнет
появляться на свет: лоб, нос, рот и, наконец, подбородок, головка родилась.
Акушерка проверит нахождение в шейной борозде пуповины и при ее наличии ослабит
петлю. В следующие сокращение матки, Вас попросят тужиться, чтобы в один момент
появились плечи малыша, а затем и все тело. После рождения, акушерка, держа на
руке ребенка, осушит его, накроет теплой пеленкой и одеялом. Затем надеваются
шапочка и носочки, после чегоребенок находится на животе у матери в кожном
контакте и не отделяется от нее в течение всего времени пребывания в родильном
зале, т.е. приблизительно около двух часов.Разделение матери и ребенка даже на
очень короткое время после рождения мешает налаживанию тесной связи между
матерью и ребенком, увеличивает риск гипотермии, оказывает влияние на отношение
матери к уходу за ребенком и грудному вскармливанию. Если мать по объективным
причинам не может предоставить ребенку кожный контакт и близость (экстренные
акушерские состояния: кровотечение, ручное обследование полости матки и.т.п.),
то тогда ее может заменить отец ребенка или кто-то из близких, присутствующих
на родах.Акушерка накладывает зажимы на пуповину не ранее конца первой
минуты.Пуповина перерезается стерильными инструментами, возможно, отцом ребенка
или другим сопровождающим. Специальной обработки пуповины антисептиками при
этом не требуется.
С развитием потуг
врезывающая головка не уходит, головка «прорезывается». Волнение и радость в
родильном зале будет расти постепенно с тем, как лицо Вашего ребенка начнет
появляться на свет: лоб, нос, рот и, наконец, подбородок, головка родилась.
Акушерка проверит нахождение в шейной борозде пуповины и при ее наличии ослабит
петлю. В следующие сокращение матки, Вас попросят тужиться, чтобы в один момент
появились плечи малыша, а затем и все тело. После рождения, акушерка, держа на
руке ребенка, осушит его, накроет теплой пеленкой и одеялом. Затем надеваются
шапочка и носочки, после чегоребенок находится на животе у матери в кожном
контакте и не отделяется от нее в течение всего времени пребывания в родильном
зале, т.е. приблизительно около двух часов.Разделение матери и ребенка даже на
очень короткое время после рождения мешает налаживанию тесной связи между
матерью и ребенком, увеличивает риск гипотермии, оказывает влияние на отношение
матери к уходу за ребенком и грудному вскармливанию. Если мать по объективным
причинам не может предоставить ребенку кожный контакт и близость (экстренные
акушерские состояния: кровотечение, ручное обследование полости матки и.т.п.),
то тогда ее может заменить отец ребенка или кто-то из близких, присутствующих
на родах.Акушерка накладывает зажимы на пуповину не ранее конца первой
минуты.Пуповина перерезается стерильными инструментами, возможно, отцом ребенка
или другим сопровождающим. Специальной обработки пуповины антисептиками при
этом не требуется.
Сколько времени длитсявторой период родов – у первородящих до часа, у повторнородящих 20-30 минут, при применении медикаментозного обезболивания продолжительность этого периода может увеличиться вдвое.
Третий и заключительный этап родов начинается сразу после рождения ребенка и заканчивается отделением плаценты и последующим рождением последа.Продолжительность его от 5 минут и максимально до 30 минут.
Что необходимо знать о третьем периоде родов
Процесс родов не
заканчивается рождением ребенка. Вам предстоит родить еще послед, поэтому
третий период родов называется – последовый.
Вам предстоит родить еще послед, поэтому
третий период родов называется – последовый.
Существует 3 способа ведения этого периода: физиологический, альтернативный и активный, врач заранее обговорит планируемое ведение этого периода с Вами.
При физиологическом ведении— лекарственные препараты, сокращающиематку, неиспользуются. Послед рождается при естественном сокращении матки. В этом случае пуповина пересекается после прекращения ее пульсации, что позволяет обеспечить нормальный уровень гемоглобина у новорожденного ребенка.
Отрицательными моментами такого ведения может быть— удлинение третьего периода родов и увеличение риска послеродового кровотечения.
При альтернативном ведении третьего периода после рождения ребенка, в течение первойминуты, будет сделана внутримышечная инъекция (в бедро) окситоцина – препарата, сокращающего матку. Через несколько минут после введения окситоцина произойдет отделение последа от стенок матки и акушерка попросит Вас потужиться. Послед родится самостоятельно.Отрицательными моментами такого ведения может быть возможная побочная реакция (аллергия, повышение АД, тошнота, рвота) на введение лекарственного препарата (окситоцин), удлинение третьего периода родов и увеличение риска послеродового кровотечения по сравнению с активным ведением.
При активном ведении третьего периода после рождения ребенка, в течение первой минуты, будет сделана внутримышечная инъекция (в бедро) окситоцина – препарата, сокращающего матку. Через несколько минут после введения окситоцина произойдет отделение последа от стенок матки и акушерка поможет последу родиться путем аккуратного, легкого потягивания за пуповину. Ваша помощь при этом не понадобиться. Такое активное ведение последового периода, как правило, позволяет уменьшить кровопотерю и возможность послеродового кровотечения. Риск возникновения кровотечения уменьшается на 60%.
Отрицательными моментами такого ведения могут быть
побочные реакции на сокращающие матку средства: повышение
артериальное давления, тошнота и рвота, болезненность в месте инъекции и
болезненные сокращения матки. Если вы почувствуете любой дискомфорт,
пожалуйста, обязательно сообщите об этом медицинскому персоналу.
Если вы почувствуете любой дискомфорт,
пожалуйста, обязательно сообщите об этом медицинскому персоналу.
Во время родов мы Вам еще раз напомним об этом, и попросим Вашего согласия на любое ведение последового периода. Вам необходимо будет принять решение.
После рождения последа, осторожно осматриваются родовые пути на наличие разрывов, при необходимости производят ушивание с использованием обезболивания. Мать и ребенок продолжают находиться вместе, в индивидуальном родовом зале не расставаясь ни на минуту. Как только ребенок показывает первые, признаки готовности сосания (ползет к груди матери, выделение густой слюны, сосание кулачка), акушерка помогает приложить младенца к груди и обязательно покажет и объяснит матери признаки правильного сосания груди. Через 2 часа мать вместе со своим ребенком переводится в палату совместного пребывания отделения «Мать и Дитя». Роды закончены!
Средняя продолжительность нормальных родов у первородящих равна 9—12 часов, у повторнородящих — 7—8 часов.
Партнерские роды.
Зачатие ребенка – таинство, в котором принимают
участие двое. Рождение ребенка – это рождение семьи, однако до сих пор
существует мнение, что рождение ребенка — это чисто женское дело. Партнерские
роды широко распространены во всем мире и имеют ряд преимуществ перед обычными
родами. Роды — физиологический процесс и самым эффективным и оправданным
вмешательством в него, практикуемым в настоящее время является постоянное
присутствие при родах кого-либо из близких людей роженицы. Даже если беременная
посещала школу будущих матерей, читала специальную литературу и посещала
медицинское учреждение, где ей предстоит родить малыша, совершенно не
обязательно, что она сможет справиться со страхом одиночества, страхом перед
возможными медицинскими процедурами и малознакомым персоналом. Задача
сопровождающего — внести комфорт в состояние рожающей женщины, чтобы будущая
мать ощущала тепло и поддержку и спокойно воспринимала происходящее./103772259-56a771025f9b58b7d0ea874f.jpg) Лица, присутствующие
на родах, должны быть подготовленными, чтобы не быть пассивными зрителями или
помехой во время родов.У женщин, которым
была оказана продолжительная помощь партнера в течение родов, уменьшились
следующие виды вмешательств:
Лица, присутствующие
на родах, должны быть подготовленными, чтобы не быть пассивными зрителями или
помехой во время родов.У женщин, которым
была оказана продолжительная помощь партнера в течение родов, уменьшились
следующие виды вмешательств:
• Региональная анальгезия/анестезия на 10%
• Любая анальгезия/анестезия на 13%
• Оперативные вагинальные роды на 11%
• Кесарево сечение на 10%
• Неудовлетворенность или воспоминание о родах как негативном опыте женщинами на 27%
• Увеличение возможности спонтанных вагинальных родов на 8 %
• Кроме того, значительно увеличилось количество матерей, чувствовавших себя хорошо.
• Меньше было проблем с установлением грудноговскармливания и ощущения себя счастливой матерью
Были проведены исследования, в которых сравнивали исходы родов, где помощь роженице оказывали медицинские сотрудники учреждения и близкие люди, которым доверяла роженица.
Сравнение: медицинский работник – сотрудник учреждения, против человека, не являющегося сотрудником.
• Анальгезия/анестезия
• больший эффект наблюдался при оказании помощи лицом, не являющимся сотрудником данного учреждения (3% против 28%)
• Спонтанные вагинальные роды
• при оказании помощи не сотрудником учреждения эффект от такой поддержки был выше (3% против 12%)
• Оперативные вагинальные роды
• Количество оперативных вагинальных родов было ниже в группе, где поддержка оказывалась не сотрудником учреждения (8% против 41%)
• Кесарево сечение
Значительное снижение возможности КС было показано в 7 исследованиях (n = 2078), в которых поддерживающие лица не были сотрудниками учреждения – на 26%
Неудовлетворенность/негативный опыт от родов
•
Статистически
значимой разницы между группами не было обнаружено.
Вывод: Медицинские работники, конечно же, могут предоставить хороший уход, помощь, грамотную и специализированную, но любовь и настоящую заботу, полное чувство безопасности и доверия может дать только родной и горячо любящий человек.
Вертикальные роды
Альтернативой обычным родам могут стать так называемые вертикальные роды, при которых женщина сохраняет вертикальное положение во времяродоразрешения. Такие роды считаются более физиологичными для женщин и обладают множеством преимуществ.
· Уменьшается давление матки на крупные сосуды
· Обеспечивается активное поведение женщины во время родов.
· Снижается риск родового травматизма
· Уменьшается кровопотеря в послеродовом периоде.
К недостаткам позы на спине можно отнести то обстоятельство, что самой роженице во время родов отводится лишь пассивная роль. Кроме того, физиологически это положение нельзя назвать оптимальным ни для роженицы, ни для ребенка. Ведение вертикальных родов подразумевает свободу движений в первом периоде родов. Роженица может ходить, стоять, лежать, принимать теплый душ, сидеть на мяче или специальном стульчаке. Все это способствует уменьшению болей во время схваток. Период изгнания плода также может проходить в вертикальном положении, которое можно принять с использованием кровати-трансформера, какими оборудованы сегодня родильные залы. Это способствует более эффективным сокращениям матки (используется сила тяжести). Третий период родов, например в сидячем положении. Значительно сокращает продолжительность последового периода, уменьшает кровопотерю.
Противопоказаниями к проведению вертикальных родов могут послужить: крупные размеры плода, тазовое предлежание, дистресс плода, изменения в состоянии матери.
Роды на дому
Роды
на дому в нашей стране, являются неофициальными и запрещены, так как очень сложно обеспечить безопасность здоровья
матери и ребенка в домашних условиях. В некоторых странах разрешены роды на
дому. Это объясняется недостаточным развитием стационарной помощи или
возможностью организации условий, близких к стационарным, на дому. И в том, и
другом случае это сопряжено с большим
риском. Для ведения родов на дому необходимо иметь официальное разрешение
на такой вид деятельности, соответствующие домашние условия, подготовленный
медицинский персонал, соответствующее оснащение, обеспеченность транспортом для
срочного перевода в стационар при возникновении осложнений, близкое
расположение стационара. Не рискуйте
своим здоровьем и здоровьем Вашего малыша. На сегодняшний день, во всех родильных домах, созданы максимально
комфортные условия пребывания для матери и ребенка, возможность партнерских
родов, и внимательное профессиональное отношение медицинского персонала.
В некоторых странах разрешены роды на
дому. Это объясняется недостаточным развитием стационарной помощи или
возможностью организации условий, близких к стационарным, на дому. И в том, и
другом случае это сопряжено с большим
риском. Для ведения родов на дому необходимо иметь официальное разрешение
на такой вид деятельности, соответствующие домашние условия, подготовленный
медицинский персонал, соответствующее оснащение, обеспеченность транспортом для
срочного перевода в стационар при возникновении осложнений, близкое
расположение стационара. Не рискуйте
своим здоровьем и здоровьем Вашего малыша. На сегодняшний день, во всех родильных домах, созданы максимально
комфортные условия пребывания для матери и ребенка, возможность партнерских
родов, и внимательное профессиональное отношение медицинского персонала.
«Школа осознанного родительства»: запись уже началась!
Уникальная по формату «Школа осознанного родительства» открылась в Нижнем Новгороде! Это целый курс занятий по подготовке пары к родам и правильному уходу за малышом! Наша цель – не только дать будущим родителям практические навыки и знания, о том, что будет происходить в родах и как ухаживать за малышом, но и подготовить их эмоционально к пополнению в семье. Грамотный, ответственный и спокойный родитель = здоровый ребенок!
Занятия будет вести группа опытных высококвалифицированных специалистов: психолог, гинеколог-репродуктолог и педиатр.
Занятия будут включать в себя:
- Полноценную подготовку пары к родам
- Достоверную информацию по родам и уходу за ребенком с примерами из жизни и практики
- Практические тренинги с отработкой навыков
- Проработку собственного детского и семейного опыта, собственных чувств и проблем
Мы рассмотрим не только физиологический, но и психологический аспект родов, поможем будущим родителям освободиться от возможных страхов, расскажем о техниках безлекарственного обезболивания во время схваток, научим не только ухаживать за малышом, но и заниматься его развитием, а также поговорим о взаимоотношениях в семье.
Наш учебный курс длится 3,5 недели и включает в себя 7 групповых занятий + одно индивидуальное. Занятия длятся по 3 часа с перерывом на чай. Одна группа состоит из 8-10 человек (или 4-5 пар). Присутствие будущих отцов очень желательно! Нам есть, что сказать папам!
Занятие №1. «Про роды: Предвестники. Схватки»
Мы расскажем все о подготовке к родам: как распознать «предвестники», когда должны отойти околоплодные воды, когда пора ехать в роддом, какие вещи взять с собой, как облегчить состояние при схватках, о чем спросить врача и многое другое.
Занятие №2. «Про роды: Потуги. Рождение»
Мы поговорим непосредственно о самих родах: сколько длятся потуги и как их узнать, когда тужиться рано, а когда пора, как отдохнуть и восстановить силы в потугах, как выполнять дыхательные техники, в чем важность прикосновения мамы и малыша в первые часы.
Занятие №3. «Про роды: Психологическая подготовка»
Третье занятие будет полностью посвящено различным психологическим аспектам: переменам в семье и новым ролям, которые получат новоиспеченные родители, их взаимоотношениям, интимной жизни пары во время беременности и после рождения малыша, возможным переживаниям, стрессам и т.д.
Занятие №4. «Свершилось! Что же дальше?»
Мы обсудим послеродовой период: как и когда выписывают из роддома, как минимизировать послеродовой стресс и справиться с усталостью, как распознать и что делать при родовой депрессии, как восстановиться физически и психологически.
Занятие №5. «Роды без боли. Практический тренинг»
На пятом занятии мы подробно остановимся на техниках естественного обезболивания во время родов без медикаментов: самогипноз и установка на комфортные роды, концентрация и расслабление, наиболее удобные позы, полезные упражнения и др.
Занятие №6. «Малыш дома»
Шестое занятие станет тест-драйвом ухода за ребенком в первые месяцы жизни. Вы узнаете, почему плачет ребенок, как купать, кормить и пеленать малыша, нужны ли прививки, и что делать, если малыш заболел.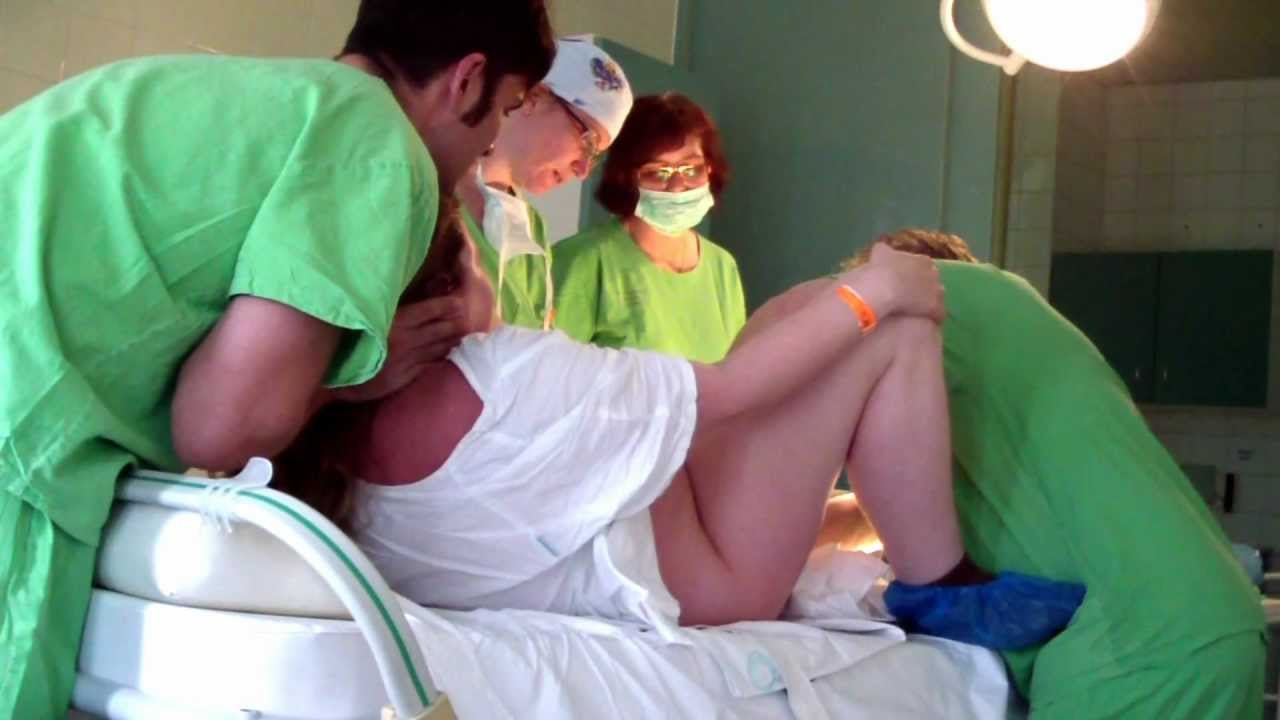 Также вы научитесь техникам детского массажа и поймете, как выбрать хорошие подгузники. Кроме того, мы расскажем все о грудном вскармливании.
Также вы научитесь техникам детского массажа и поймете, как выбрать хорошие подгузники. Кроме того, мы расскажем все о грудном вскармливании.
Занятие №7. «Правила счастливого детства»
Мы рассмотрим вопрос о воспитании и развитии ребенка первого года жизни, адаптации его к окружающему миру, важным навыкам и нормативным показателям. Также обсудим психологическое состояние мамы и младенца, их общение, роль отца в воспитании. Кроме того, сформулируем правила счастливого детства.
Бонусное занятие. «Женский вопрос»
Дополнительное занятие будет проводиться индивидуально (только будущая мама и гинеколог) в форме доверительной беседы, на которой женщина сможет задать любые вопросы, о которых она постеснялась бы говорить в группе. Встреча со специалистом состоится в удобное для будущей мамы время, не связанное с общим расписанием.
Роддом №9 :: Роды
Роды — это сложный физиологический процесс, завершающий беременность, во время которого происходит изгнание плода и последа (плаценты, пуповины и плодных оболочек) из полости матки через родовые пути, успех которых наполовину связан с физиологией и настолько же -с психологическим настроем самой женщины. Физиологические роды наступают по истечении 10 акушерских (9 календарных) месяцев беременности, когда плод становится зрелым и способным к внеутробной жизни. Женщину во время родов называют роженицей, после их окончания — родильницей.
В родах различают три периода: раскрытия шейки матки, изгнания плода и последовый. Период раскрытия шейки матки — от начала регулярных схваток до полного раскрытия шейки матки и излития околоплодных вод -наиболее продолжительный, длится у первородящих в среднем 10-16 ч, а у повторнородящих — 5-9 ч. Схватки вначале слабые, кратковременные, редкие, затем постепенно усиливаются, становятся более продолжительными (до 30-40с) и частыми (через 5-6мин). Вовремя схватки тело матки, состоящее в основном из продольных мышечных волокон, волнообразно сокращается — в ответ на это шейка матки, в которой преимущественно циркулярные мышечные волокна, отвечает расширением, т.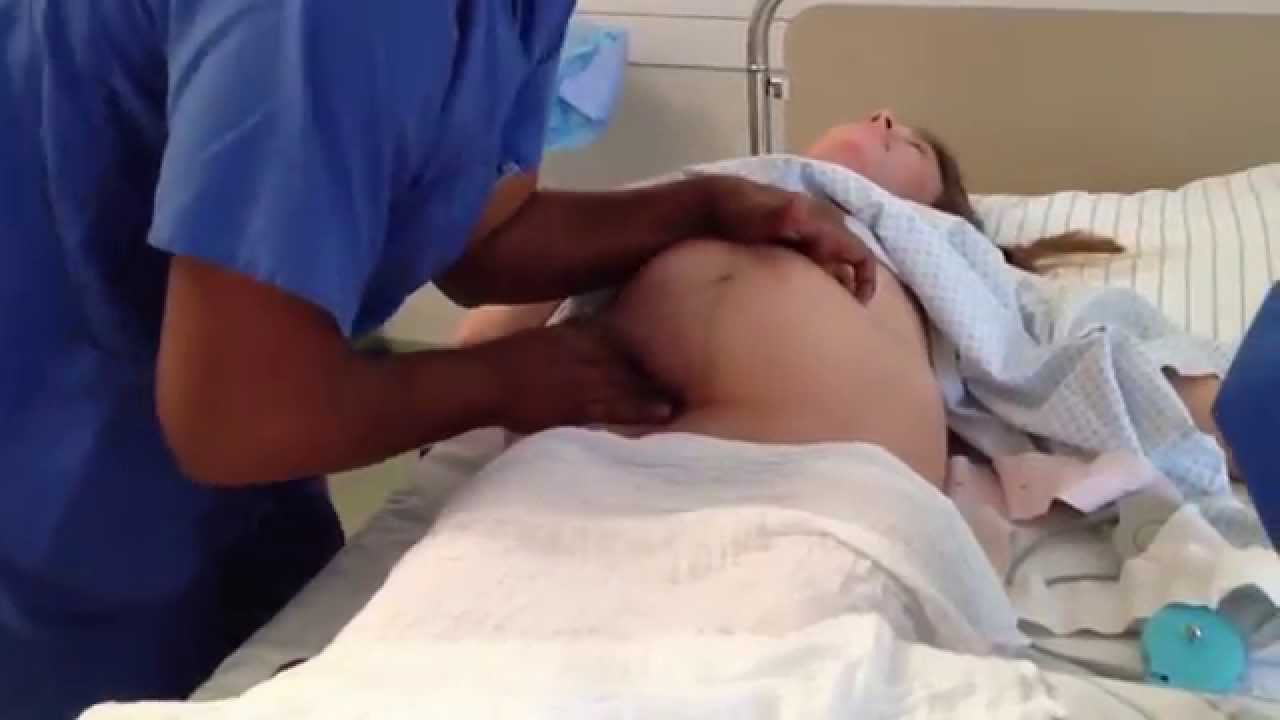 е. раскрывается, тем самым устраняется препятствие на пути плода по родовым путям. В конце первого периода разрываются плодные оболочки и из половых путей изливаются околоплодные воды. В редких случаях плодные оболочки не разрываются, и плод рождается, покрытый ими («в сорочке»).
е. раскрывается, тем самым устраняется препятствие на пути плода по родовым путям. В конце первого периода разрываются плодные оболочки и из половых путей изливаются околоплодные воды. В редких случаях плодные оболочки не разрываются, и плод рождается, покрытый ими («в сорочке»).
После полного раскрытия шейки матки и излития околоплодных вод начинается период изгнания плода — это своеобразный праздник для женщины, ведь из пассивного участника она наконец-то превращается в активно действующего. Он продолжается 1-2 ч у первородящих, 5 мин- 1 ч у повторнородящих. Продвижение плода по родовым путям происходит под влиянием сокращений маточной мускулатуры. В этот период к ритмически повторяющимся схваткам, достигающим наибольшей силы и продолжительности, присоединяются сокращения мышц брюшного пресса и диафрагмы — возникают потуги. В процессе родов плод совершает ряд последовательных и строго определенных движений, облегчающих его рождение. Характер этих движений зависит от положения плода в матке. Обычно он располагается продольно, головкой вниз, при этом над входом в малый таз роженицы чаще находится затылок плода, обращенный вправо или влево (затылочное предлежание плода). В начале периода изгнания плода головка его прижимается к грудке (сгибается), затем, продвигаясь по родовому каналу и поворачиваясь вокруг своей продольной оси, она устанавливается затылком кпереди, а личиком кзади (в сторону крестца роженицы).
Когда головка плода, выходя из полости малого таза, начинает давить на мышцы тазового дна, на прямую кишку и задний проход, роженица ощущает сильные позывы на низ, потуги резко усиливаются и учащаются. Во время потуги головка начинает показываться из половой щели, после окончания потуги головка вновь исчезает (врезывание головки). Вскоре наступает такой момент, когда головка даже в паузах между потугами не исчезает из половой щели (прорезывание головки). Вначале прорезываются затылок и теменные бугры, затем головка плода разгибается, и рождается ее лицевая часть, обращенная кзади. При следующей потуге родившаяся головка в результате поворота туловища плода поворачивается личиком к правому или левому бедру роженицы. После этого через 1-2 потуги рождаются плечики, туловище и ножки плода. Тотчас после рождения ребенок делает первый вдох и начинает кричать.
При следующей потуге родившаяся головка в результате поворота туловища плода поворачивается личиком к правому или левому бедру роженицы. После этого через 1-2 потуги рождаются плечики, туловище и ножки плода. Тотчас после рождения ребенок делает первый вдох и начинает кричать.
После рождения ребенка начинается последовый период родов. В этом периоде, длительность которого у перво- и повторнородящих в среднем 20- 30 мин, плацента отделяется от стенок матки и при натуживании роженицы рождается послед, состоящий из плаценты, пуповины и плодных оболочек. Отделение последа сопровождается небольшим кровотечением.
С окончанием третьего периода начинается послеродовой период, длящийся 6-8 нед. В течение этого периода матка сокращается почти до исходных размеров и постепенно к 4-5-й нед после родов прекращаются выделения из половых путей, которые на 1-й неделе бывают кровянистыми.
МСЧ №52 Кирово-Чепецка | Электронная регистратура
Спросите любую женщину, какая боль в её жизни была самой сильной, и почти каждая ответит: «При родах, конечно!» Примерно половина женщин, уже преодолевших это жизненное испытание, рассказывают о сильной, а иногда о практически нестерпимой боли, перенесённой ими в родах.
Но обязательны ли эти мучения? Нет! Родовой боли можно избежать! Сегодня есть множество способов, избавляющих женщину от испытаний болью во время родов.
На календаре XXI век, а мы всё ещё сталкиваемся с вредными по сути своей рекомендациями: «Все родили,
и ты родишь! Терпи!» Известно, что излишне продолжительная родовая боль утомляет женщину, приводит
к нарушению сократительной деятельности матки (нарушается механизм схваток) и может серьёзно повлиять
на исход родов, поскольку из-за длительного болевого стресса у матери ребёнок начинает испытывать
кислородное голодание.
Да, женщине нужно приложить немалые усилия, чтобы произвести на свет младенца. Но в настоящее время роженицы получили массу возможностей справиться с такой трудной и важной задачей, не испытывая при этом мучительной боли.
Почему возникает боль во время родов?
Боль во время родов возникает из-за растяжения шейки матки, влагалища, промежности и сдавливания мягких тканей продвигающейся головкой плода. Болевые ощущения, испытываемые роженицей, во многом зависят от её способности переносить боль, размеров и положения плода, силы сокращения матки.
К сожалению, родовая боль очень часто усугубляется неведением женщины, непониманием того, что с ней происходит. Страх – плохой помощник при родах!
Чтобы рождение вашего ребёнка прошло наименее безболезненно, постарайтесь заранее как можно больше узнать о процессе родов. Будьте не только физически, но и морально готовы к испытанию.
Получить соответствующие знания можно с помощью доступной в наше время многочисленной литературы, занятий в кабинетах подготовки к родам при женских консультациях и на курсах для беременных. Женщинам, психологически подготовленным к родам, рожать несравненно легче.
Психопрофилактическая подготовка к родам помогает уменьшить уровень родовой боли.
Когда высока вероятность болезненных родов?
- Имевшиеся до наступления беременности нарушения менструального цикла и болезненные менструации.

- Крупный плод.
- Неправильное предлежание плода.
- Первые роды.
- Первые роды у женщин в возрасте 30 лет и старше.
- Наличие изменений на шейке матки (наложение кругового шва на шейку матки, эрозия шейки матки).
- Преждевременные роды.
- Стимуляция родовой деятельности окситоцином.
- Недостаточная подготовка роженицы к родам.
- Низкий порог индивидуальной переносимости боли у пациентки.
Как можно обезболить роды?
Наиболее распространёнными обезболивания родов являются:
- Применение промедола (наркотического вещества). Его вводят внутривенно или внутримышечно. Промедол может вызвать сонливость у роженицы и ребёнка, поэтому его введение обычно используется для обезболивания на ранних этапах родов или для отдыха во время предвестников родов, чтобы дать женщине набраться сил и отдохнуть. У промедола есть ряд недостатков: он может вызывать угнетение дыхания у матери и плода, тошноту и рвоту, выраженное затормаживающее действие, резкое снижение артериального давления при попытке роженицы встать. Промедол роженице можно вводить только однократно, чтобы не подвергать плод вредному влиянию препарата. Действие препарата кратковременно: 1,5 – 2 часа. Он не устраняет боль полностью, но значительно меняет восприятие болевых ощущений и снижает их остроту и интенсивность.
-
Эпидуральная анальгезия – метод обезболивания, при котором обезболивающее вещество вводится в
пространство перед твёрдой мозговой оболочкой, окружающей спинной мозг.
 При этом у роженицы не
возникает сонливость, не бывает угнетения сознания, не угнетается дыхательная функция новорожденного.
Этот метод позволяет достигать длительного обезболивания (4-6 часов и более) родов,
включая период потуг. Эпидуральная анальгезия позволяет контролировать боль на всём протяжении родов.
Известно, что основное препятствие, которое встречает головка плода при своём продвижении в родах,
является шейка матки. Под влиянием эпидуральной анальгезии шейка матки значительно размягчается
и раскрывается быстрее. Перечисленные преимущества, включая гарантии безопасности плода, и стали
основной причиной огромной популярности эпидуральной анальгезии у современных рожениц.
При этом у роженицы не
возникает сонливость, не бывает угнетения сознания, не угнетается дыхательная функция новорожденного.
Этот метод позволяет достигать длительного обезболивания (4-6 часов и более) родов,
включая период потуг. Эпидуральная анальгезия позволяет контролировать боль на всём протяжении родов.
Известно, что основное препятствие, которое встречает головка плода при своём продвижении в родах,
является шейка матки. Под влиянием эпидуральной анальгезии шейка матки значительно размягчается
и раскрывается быстрее. Перечисленные преимущества, включая гарантии безопасности плода, и стали
основной причиной огромной популярности эпидуральной анальгезии у современных рожениц.
В чём заключается суть метода эпидуральной анальгезии?
Врач-анестезиолог безболезненно для роженицы вводит специальный стерильный катетер в пространство перед твёрдой мозговой оболочкой, окружающей спинной мозг. В этом пространстве проходят корешки нервов, по которым болевые импульсы от сокращающейся матки поступают в спинной мозг, а оттуда – в головной мозг, где и формируется ощущение боли. Через катетер, установленный в области поясницы, в эпидуральное пространство вводится раствор обезболивающего средства (местного анестетика), чтобы на время родов блокировать нервные корешки и прервать поток болевой информации.
Многих женщин пугает необходимость проведения манипуляции в области позвоночника и, как им кажется,
в непосредственной близости от спинного мозга. На самом деле эти опасения напрасны. Повредить
спинной мозг при данном методе обезболивания практически невозможно, так как на уровне места пункции
в спинномозговом канале находятся только нервные корешки. В результате их блокирования женщина
перестаёт ощущать боль во время схваток, при этом родовая деятельность и схватки продолжаются.
Повредить
спинной мозг при данном методе обезболивания практически невозможно, так как на уровне места пункции
в спинномозговом канале находятся только нервные корешки. В результате их блокирования женщина
перестаёт ощущать боль во время схваток, при этом родовая деятельность и схватки продолжаются.
Женщина во время обезболивания родов прекрасно осознаёт происходящее, комфортно себя чувствует и может общаться с окружающими, не теряя при этом своей активности. Если после родов понадобиться ушить разрывы мягких тканей родовых путей, то можно будет прекрасно обойтись без наркоза, усилив эффект обезболивания дополнительным введением местного анестетика.
Если во время родов по каким-то причинам возникает необходимость выполнения операции кесарева сечения, можно без промедления использовать этот вид обезболивания во время операции.
Когда выполняется эпидуральная анальгезия?
Показания для проведения эпидурального обезболивания родов достаточно варьируют. В некоторых европейских центрах сам факт родов, а также наличие согласия пациентки уже являются показанием для эпидуральной анальгезии при родах. В других стационарах эпидуральную анальгезию родов начинают, если беспокоящие женщину болевые ощущения очень выражены и приносят очень большой дискомфорт.
Время для начала эпидуральной анальгезии и показания к ней определяются акушером-гинекологом,
ведущим роды, и анестезиологом в зависимости от потребностей роженицы и плода во время родов.
Как выполняется пункция эпидурального пространства?
Пункция эпидурального пространства выполняется в нижней части спины в положении роженицы сидя или лёжа на боку. Данная манипуляция производится значительно ниже того уровня, на котором заканчивается спинной мозг, поэтому повреждение его во время пункции практически исключается.
До выполнения пункции кожа предварительно обрабатывается антисептическим средством. Затем анестезиолог тоненькой иглой выполняет местную анестезию кожи в месте пункции, в связи с чем дальнейшая манипуляция становится безболезненной. Потом специальная одноразовая игла вводится в эпидуральное пространство, не достигая спинного мозга, через неё вводится одноразовый катетер, представляющий собой тонкую гибкую трубочку. Игла извлекается, а катетер прикрепляется к спине.
Последующие за этим введения в эпидуральное пространство раствора местного анестетика уже не потребуют повторной пункции иглой, поскольку будут производится непосредственно через катетер.
Как скоро наступает эффект обезболивания?
Начало действия эпидуральной анальгезии будет постепенным. Ощутимый эффект обезболивания обычно развивается через 10 – 15 минут, и обезболивание может быть продолжено до конца родов.
После введения первой дозы местного анестетика женщины, как правило, ощущают, что по ногам постепенно
распространяется тепло. Затем наступает существенное снижение интенсивности родовых болей,
но может ощущаться лёгкое давление при схватках и влагалищном обследовании.
В каких случаях эпидуральную анальгезию применять нельзя?
- Нарушение свёртывания крови у роженицы.
- Наличие инфекции у матери.
- Наличие гнойничковых высыпаний в области предстоящей пункции.
- Тяжёлые неврологические заболевания.
- Пороки сердца.
- Отказ пациентки от данного метода обезболивания.
Роды – это физиологический процесс и Вы в состоянии справится со всеми трудностями на Вашем пути! Задача врачей – помочь вам в этом, используя адекватные методы обезболивания.
Боль в родах: Вы с этим справитесь!
Для многих будущих мам боль, которая может быть в родах — настоящая «больная тема». Кочуют из уст в уста «страшилки» бабушек и подруг. Между тем, ощущения эти в корне отличаются от боли при травмах, заболеваниях и прочих неприятных происшествиях. Мало сказать, что роды — происшествие приятное, это праздник, это таинство. А схватки и потуги — это путь к празднику. Просто чтобы праздник удался — надо потрудиться. «Трудом», «работой» называется период схваток на английском и французском языках. Думать о них как о трудном пути к радости встречи с малышом — первый шаг к тому, чтобы больно не было. А радостное приятие схваток — почти стопроцентное обезболивающее. Но это уже подвиг материнской любви.
Роды — это не больно и не страшно,
потому что есть много простых и естественных методов обезболивания. В наш век придумано множество средств, чтобы облегчить любую работу, любой путь. А в таком исконном человеческом деле, как акушерство, таких способов десятки, как древних, так и современных.
Помните, что задачи выше сил не будет! Будет работа, которая вам ровно по плечу.
Все люди разные — и из всего, что здесь будет описано, вы обязательно выберете что-то свое. Вы должны подумать, попробовать и взять с собой в дорогу то, что пригодится именно вам. Оговоримся лишь, что эффективно обезболить естественными способами можно только естественные роды, то есть те, что не «вызваны» искусственно и идут без медикаментозных вмешательств. Тогда, поверьте, оглянувшись назад сразу после родов, вы скажете: это было замечательно! А вот когда я буду рожать в следующий раз…
Расслабление
Чем более расслаблены вы будете во время схватки — тем легче будет вам ее «проработать», тем лучше будет раскрываться шейка матки, выпуская малыша. А это и есть смысл вашей работы. Собственно, работу будет делать ваше тело, вам надо лишь правильно помогать себе и малышу… Способ расслабиться у каждого свой: сосредоточение на зрительном или слуховом образе, дыхание, поза, звук.
Сосредоточение
Из практики известно, что сосредоточение внимания на чем-либо хорошо помогает расслабиться во время схватки. Вы должны подобрать для себя индивидуально то, что будет близко именно вам. Некоторые предпочитают сосредоточиться на том, что происходит внутри: они представляют, как раскрывается шейка матки, как продвигается головка малыша.
Другим ближе зрительные образы: они представляют себя в каком-нибудь красивом и приятном месте (на берегу моря, в горах) или воображают себе схватку в виде препятствия, которое надо преодолеть (например, в виде большой волны). Порой женщине удобно сосредоточить взгляд на неком предмете или следить взглядом по ходу схватки за какой-нибудь линией.
Есть люди, которым легче сосредоточиться на звуке — издаваемом самим или слышимом извне. Это может быть музыка, голос мужа или акушерки, звук моря или дождя. Иногда легче сосредоточиться на тактильном ощущении: массаж, сильное надавливание и даже объятия помогают отвлечься и расслабиться. Сосредоточиться можно на коротенькой молитве, стихе, фразе, а также на определенном ритмическом движении — что кому ближе.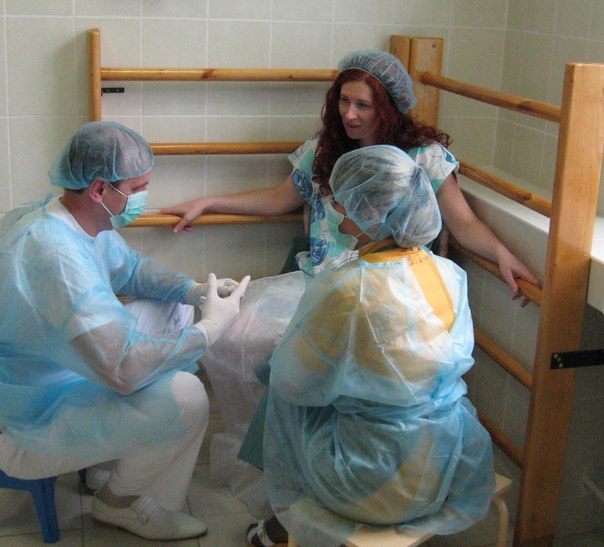
Дыхание и звук
Инстинктивно задерживать дыхание и напрягаться — естественная реакция человека на беспокоящий раздражитель. Мы будем поступать наоборот — дышать ровно и спокойно. И удивительным образом раздражитель станет нас меньше беспокоить!
- Длинный выдох. Глубокий спокойный вдох носом и длинный спокойный (не форсированный!) выдох ртом. Чтобы выдох был дольше, можно сложить «губы трубочкой», будто дуете на пламя.
- Прерывистый выдох. Глубокий спокойный вдох и длинный прерывистый выдох, который звучит как «пу-пу-пу-пу-пу…».
- «Паровозик». Вы коротко вдыхаете и выдыхаете, при этом звуки похожи на то, как пыхтит паровоз.
- «Собачье дыхание». Частое короткое дыхание: так дышит собака в жару. Это дыхание помогает предотвратить слишком ранние потуги или сдержать их (предотвращая разрывы).
Звуки. Многим гораздо легче на схватке «звучать», нежели молчать. Это никоим образом не крик, но протяжные звуки разной высоты на выдохе. Со стороны это похоже на первобытную песню. Высоту звука вам надо подобрать для себя индивидуально.
Движение и различные позы
Движение. Обычно наименее комфортны в периоде схваток неподвижность и положение лежа на спине. Отсюда главный совет: ищите свою позу и двигайтесь! Кроме обезболивания, движение способствует правильному вставлению головки ребенка в выходе из малого таза. Между схватками можно прохаживаться, причем если схватки слабые и редкие, то ходить надо довольно быстро — это дает мягкую стимуляцию. Замечательно действуют движения, напоминающие вращение обруча вокруг талии или восточный танец.
Во время схваток хороши следующие положения:
- Поза стоя, наклонившись вперед. Эта поза очень удобна, если в периоде схваток вы ходите. Вы останавливаетесь там, где застала вас схватка и, опершись на стол или стену, «прорабатываете» схватку.
- «Поза кошки» или положение на четвереньках. Вспомните, как возил на спине старик Хэнк Вождя краснокожих, когда они играли в индейцев.
 Поза удобна в активной фазе схваток, когда уже не получается ходить.
Поза удобна в активной фазе схваток, когда уже не получается ходить. - «Поза ребенка» похожа на предыдущую, отличие в том, что руки согнуты в локтях и голова лежит низко. Почти в таком положении находится ваш малыш в утробе. Для удобства по бокам можно положить подушки. В этой позе хорошо как «прорабатывать» схватки, так и отдыхать между ними.
- Поза лежа на боку. Также хороша для схваток и отдыха. Для удобства верхнюю, согнутую в колене ногу, можно положить на большую подушку.
- «Висячее» положение. Иногда во время схваток мамочке комфортно висеть: на спорткомплексе или в положении на корточках, опираясь на поддерживающего сзади мужа. Смысл висячего положения в расслаблении нижней части тела, что и смягчает ощущения. Кроме того, сила гравитации помогает ребенку продвигаться изнутри наружу.
Поглаживание, массаж, давление
Большинству женщин приятно прикосновение во время схваток. Крестец — это область, откуда исходят нервы, идущие к матке. Присмотревшись к нижней части спины, вы увидите ромб, который образуют мышцы спины и ягодиц. Часто поглаживание сверху вниз, либо энергичное растирание в точках по бокам ромба существенно меняет ощущения. Некоторым помогает просто сильное надавливание на эту область. Делать массаж собственноручно женщина может только в начальной стадии родов, в дальнейшем это иногда приходится делать мужу или тому, кто помогает в родах.
Тепло и холод
- Горячий компресс. Попробуйте на схватке прикладывать к области крестца горячий компресс из сложенного в несколько раз полотенца. В воду можно добавить несколько капель эфирного масла лаванды.
- Грелка. Это сухое тепло на область крестца. Очень удобна электрическая грелка с регулировкой нагрева. Иногда маме приятно, когда тепло прикладывают не к крестцу, а к животу, области паха или промежности.
- Лед. Все люди разные: в редких случаях к крестцу надо прикладывать не тепло, а лед (в роли льда обычно выступают резаные замороженные овощи — они легко принимают форму тела).
 Однако при этом маме в целом должно быть тепло.
Однако при этом маме в целом должно быть тепло.
Вода
Вода обладает замечательным обезболивающим и расслабляющим действием.
- Теплый душ. Устроившись поудобнее и расслабившись, направьте струю душа туда, где вам покажется наиболее комфортным. Душ дает местное тепло и легкий массаж.
- Бассейн. Схватки существенно облегчаются при погружении в воду. Достаточно просто удобно сидеть в бассейне или ванной, хорошенько расслабившись. Если схватки очень сильны — некоторые мамы ныряют под воду и находят, что это великолепное обезболивающее средство. Если же в воду добавить 5-6 капель эфирного масла вербены, разведенного в молоке или йогурте, то обезболивающий эффект усилится, а воздух вокруг мамы наполнится тонким и чудным ароматом (осторожнее, если мама склонна к аллергии!).
Ароматические масла
Выше уже упоминались масла вербены и лаванды, которые используются для водных процедур. Они же прекрасно действуют как расслабляющее и обезболивающее, если растереть каплю в ладонях и вдыхать пары, а также если пользоваться аромалампой. Те, кто страдает аллергией, должны провести пробу с очень маленьким количеством масла и понаблюдать за своей реакцией.
Гомеопатия
Это наука, которая говорит о том, что симптомы — это язык человеческого организма, на котором он говорит, какое специфическое лекарство нужно ему в данной ситуации. Поэтому по яркой картине симптомов даже поверхностно знакомый с гомеопатией человек может успешно назначить безвредное и очень действенное лекарство. Вот эти «картинки» (смотрите внимательнее!).
- Каулофиллум 30. Резко болезненные схватки, возникающие внизу живота. Несмотря на это акушерка или доктор говорят, что шейка матки не раскрывается. Мама чувствует усталость, дрожь, жажду.
- Цимицифуга 30. Также при схватках резко болезненные ощущения в нижней части живота, они «перескакивают» с места на место. Много и довольно беспорядочно говорит, «перескакивает». Мама полна страхов и дурных предчувствий (в самом деле, частенько у таких женщин имеется тяжелый прошлый опыт беременности и родов, неудачи в супружеской жизни).
 Ее глубинное чувство — «я не смогу!».
Ее глубинное чувство — «я не смогу!». - Гельземин 30. Ощущение дрожи и усталости, буквально закрываются глаза. Дрожит на схватке. Шейка матки не раскрывается. Внутреннее напряжение, дурные предчувствия.
- Коффеа 30. Схватки кажутся непереносимыми. Резкое эмоциональное возбуждение, будто напилась кофе.
- Хамомилла 30. Схватки кажутся невыносимыми. Крайне повышенная чувствительность и скверное поведение. Кричит, бранится и препирается. Ощущение жара, раскрасневшееся лицо.
- Пульсатилла 30. Главное, что указывает на это лекарство — плаксивость, неуверенность в себе, потребность в утешении и поддержке. Не переносит духоты. Для этого лекарства характерны схватки вялые и слабые. Его применение позволит избежать жесткой лекарственной стимуляции, ведущей к болезненным схваткам.
- Арника 30. Мама не хочет, чтобы к ней прикасались: утверждает, что с ней все в порядке и отсылает всех прочь. Чувство мышечной разбитости и болезненности. В родах снимает усталость, предотвращает кровотечения. После родов — ускоряет восстановление.
Препараты эти свободно продаются в гомеопатических аптеках.
Как пользоваться лекарством: примите 3 крупинки и наблюдайте за своей реакцией. Если есть изменения в лучшую сторону — повторять прием не надо, пока длится улучшение. Примите повторно, если симптомы вернулись. Подберите другое лекарство, если эффекта нет. Разумно посетить в конце беременности доктора-гомеопата, который, побеседовав с вами индивидуально, подберет для родов такие лекарства, которые пригодятся именно вам, а также пропишет профилактические средства для того, чтобы роды прошли легче.
Слушайтесь своего тела
Примите на веру: вы умеете рожать (это издревле закодировано в генах каждой клеточки вашего тела) и знаете, что именно вам и вашему малышу нужно, чтобы роды протекали легче и лучше. Надо лишь понять язык собственного тела. Известная канадская акушерка Глория Лемэй находит полезным смотреть на роды как на выделительный процесс, подобный другим выделительным процессам: кашлю, стулу, плачу. «Для них не нужно ума — они требуют другого состояния. Каждый человек способен осуществлять свои выделительные процессы без особых наставлений со стороны ближних…,- пишет она.
«Для них не нужно ума — они требуют другого состояния. Каждый человек способен осуществлять свои выделительные процессы без особых наставлений со стороны ближних…,- пишет она.
Но все люди разные. Многие рожают сами, многим надо помогать (хоть бы и в том, чтобы найти себя). Если вы не из тех, кто знает внутренним чутьем, что надо будет делать — пройдите курсы для будущих мам. Если вы не из тех, кто находит в себе силы рожать совершенно самостоятельно — найдите хороших помощников.
Специалисты в деле традиционного акушерства знают много других способов облегчить роды. Более того, опыт позволяет им видеть, что будет лучше именно для вас. Найдите таких помощников, которые, обладая всеми необходимыми профессиональными знаниями и опытом, имели бы мудрость уважать ваше мнение, следовать за природой вашего тела и не вмешиваться без крайней нужды в естественные процессы.
Вероника Маслова, семейный доктор, гомеопат
Руководство по второму этапу родов и толканию
В первый раз, когда у вас будет ребенок, вы, вероятно, не знаете, чего ожидать. В конце концов, никто толком не знает, как будут ощущаться роды, пока не окажется в гуще событий. Возможно, вы в первую очередь беспокоитесь о том, сможете ли вы справиться с схватками во время первого периода родов, когда шейка матки открывается, чтобы ребенок мог спуститься в родовые пути. Но как насчет второго этапа, когда придет время толкать?
Активная фаза труда
Вторая, подталкивающая фаза родов продолжается после того, как шейка матки полностью раскрыта (раскрыта) на 10 см, до тех пор, пока ваш ребенок не родится.В среднем он длится от 4 до 8 часов, но может длиться всего несколько минут. Это может занять больше времени, если вы впервые мама или у вас была эпидуральная анестезия, и это также зависит от таких вещей, как положение и размер малыша.
Фаза «Отдыхай и будь благодарна»
После того, как вы полностью расширились, вы можете в течение часа не испытывать схваток.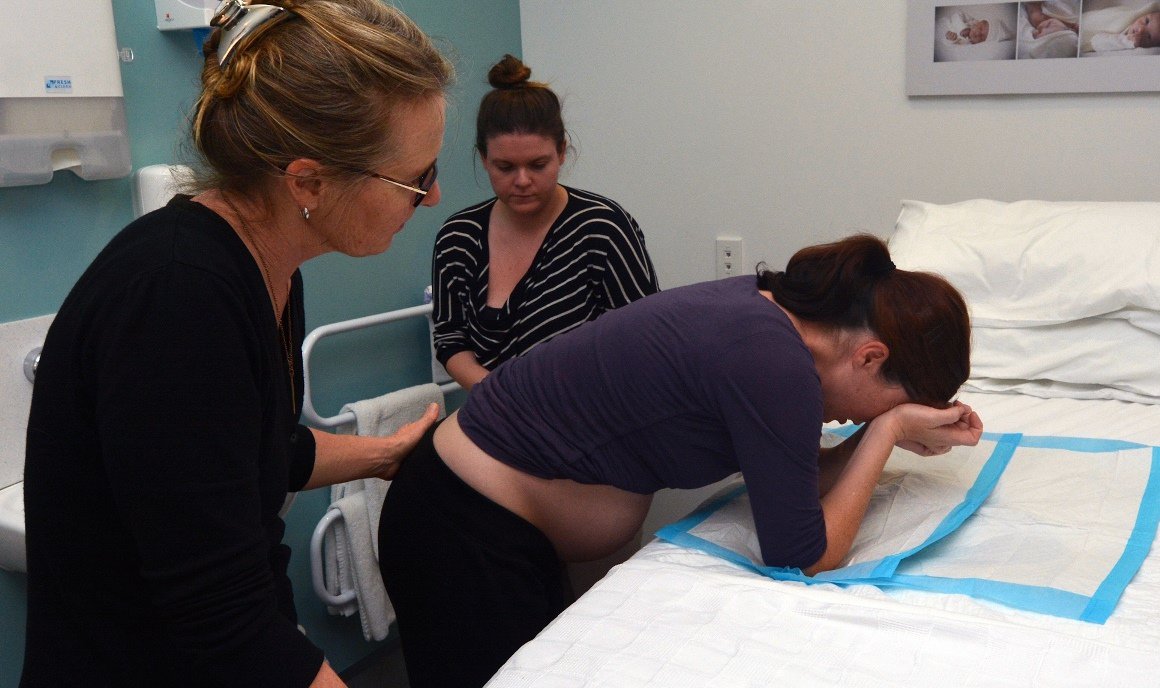 Это затишье в родах было нежно названо фазой «отдыхай и будь благодарен». В некоторых больницах и родильных домах мам просят подтолкнуть на этом этапе, даже если они не чувствуют этого побуждения — что не всегда приносит пользу ни маме, ни ребенку.
Это затишье в родах было нежно названо фазой «отдыхай и будь благодарен». В некоторых больницах и родильных домах мам просят подтолкнуть на этом этапе, даже если они не чувствуют этого побуждения — что не всегда приносит пользу ни маме, ни ребенку.
Желание подтолкнуть
В то время как в первой фазе родов вам, вероятно, говорили «держаться подальше» от схваток, сейчас вы будете помогать ребенку двигаться по родовым путям, проталкивая схватки.
Находясь в активной фазе родов, большинство женщин почувствует сильное естественное желание давить. Обычно это вызвано тем, что ребенок прижимается к нервному сплетению Фергюсона, создавая рефлекс Фергюсона: желание толкаться. Не все женщины почувствуют это желание.На то, делаете вы это или нет, может повлиять использование вами регионарной анестезии (эпидуральной анестезии), из-за которой вы можете чувствовать онемение и не можете реагировать на сигналы своего тела. На этом этапе некоторые врачи отключают эпидуральную анестезию, чтобы женщина могла толкнуть.
Схватки будут длиться от 60 до 90 секунд с интервалами от 2 до 5 минут отдыха между ними. По мере того, как они становятся длиннее и сильнее (то есть становятся более болезненными), у вас будет меньше возможностей для отдыха между схватками, поэтому попробуйте отдохнуть и расслабиться, когда вы сможете подготовиться к следующему.Чтобы сохранить энергию при толчке, постарайтесь сосредоточить ее на области таза или прямой кишки, а не удерживать напряжение на лице.
Другие важные детали: вы почувствуете сильное давление в прямой кишке и, возможно, произойдет незначительное нарушение кишечника или мочеиспускания. Когда голова вашего ребенка в конечном итоге станет видимой (или коронацией), вы почувствуете жжение и покалывание. Голова ребенка высовывается, а затем снова скользит во влагалище, это нормально, поэтому не расстраивайтесь, если это произойдет. Спросите, можете ли вы использовать зеркало, чтобы увидеть свой прогресс или почувствовать голову ребенка между своими ногами — одно или оба варианта могут поддерживать вашу мотивацию./GettyImages-183271761-59308d9d3df78c08ab0bae46.jpg)
Трудовое право
Вертикальное положение может быть благоприятным во время второго периода родов, так как оно позволяет матери помочь силе тяжести. В современных кроватях для родов доступно множество положений, включая штангу для приседаний и ножные педали.
Также популярны позы вне постели. К ним относятся:
- Приседание (открывает таз дополнительно на 10 процентов)
- Постоянный
- На коленях
- Табуреты для родов
- Шарики рождения
- Водные бассейны
- Кресло для родов
- Висячие
Положение лежа на боку также иногда используется для замедления очень быстрых родов и отлично подходит для защиты промежности (и избежания необходимости в эпизиотомии — хирургическом разрезе во влагалище для облегчения родов) во время быстрых родов.
Полусухой или лежа на спине со стременами все еще очень распространено во многих больницах, особенно если у вас есть регионарная анестезия, щипцы или вакуумная доставка. В этом положении не используется сила тяжести, увеличивается длина этапа выталкивания и увеличивается необходимость в эпизиотомии, вакуумной экстракции и применении щипцов. Вы можете запросить другое положение, если вам неудобно использовать этот вариант. Также имейте в виду, что частая смена позы и даже ходьба (если у вас нет эпидуральной анестезии) считаются эффективным способом справиться с трудностями в этот период интенсивных родов.
Пурпурный толчок
Когда вас просят задержать дыхание на счет до 10 во время схваток, вы тянетесь фиолетовым цветом. Эта практика (также известная как направленное толкание) получила свое название из-за изображения бедной мамы, которая багровеет, глаза выпучиваются, кровеносные сосуды ломаются, а в комнате люди кричат: «ТОЛЧИ!
Фиолетовый толчок вступил в игру с более широким использованием эпидуральной анестезии, которая может ограничивать или подавлять естественные позывы к толчку, но теперь это требуется почти всем, у кого есть ребенок.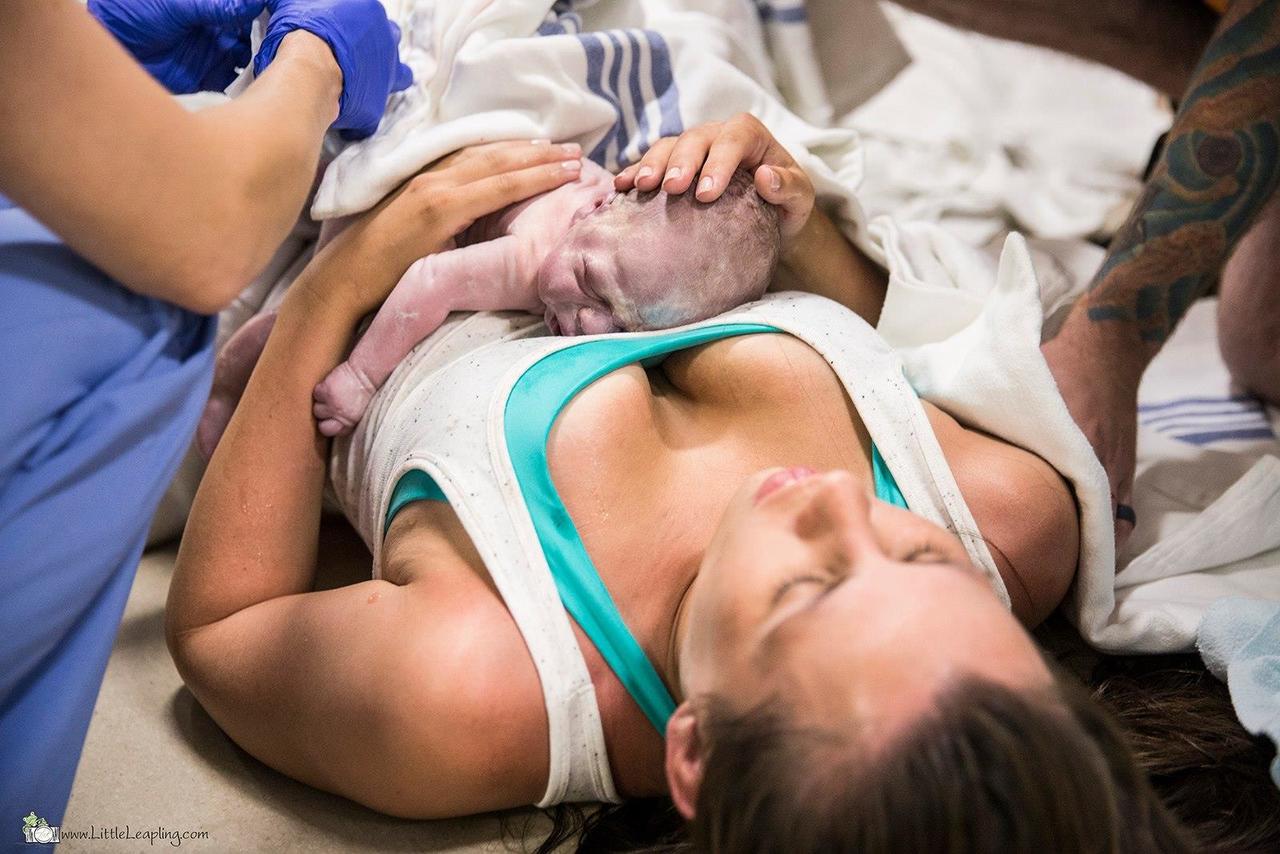 Несмотря на распространенность этого стиля толчка, он не считается идеальным. По мнению экспертов, это может лишить ваше тело кислорода, добавить чрезмерного стресса для вас и вашего ребенка, увеличить риск разрывов промежности и еще больше ослабить мышцы тазового дна после рождения.
Несмотря на распространенность этого стиля толчка, он не считается идеальным. По мнению экспертов, это может лишить ваше тело кислорода, добавить чрезмерного стресса для вас и вашего ребенка, увеличить риск разрывов промежности и еще больше ослабить мышцы тазового дна после рождения.
Более здоровый способ толкаться — следовать инстинктам и сигналам своего тела к толчку, делая перерывы, когда это необходимо, и давя, когда чувствуете позыв (также известный как трудное опускание или задержка в толчке). Американский колледж акушеров и гинекологов рекомендует поощрять каждую женщину использовать технику толкания, которую она предпочитает и наиболее эффективна для нее.Взаимодействие с другими людьми
Слово от Verywell
Важно помнить, что как только вы полностью расширились, никто не знает, как вы отреагируете на второй период родов. У некоторых женщин этапы толчка очень короткие, у других — довольно продолжительное время. Используя различные позы и техники опускания вниз, вы сможете почувствовать себя максимально комфортно, работая над завершением процесса родов.
Доказательства по позициям для родов — Evidence Based Birth®
Важно смотреть на данные по позициям при родах в зависимости от того, делали ли люди эпидуральную анестезию или нет, потому что разные позиции могут иметь разный эффект в зависимости от того, была ли у вас эпидуральная анестезия или нет.
Какие позиции при родах лучше всего подтверждаются доказательствами для людей
без эпидуральной анестезии ? В недавнем Кокрановском обзоре и метаанализе 2017 г. Gupta et al. объединили результаты 32 рандомизированных контролируемых испытаний, в которых приняли участие более 9000 рожениц в больничных условиях. В этих исследованиях людей случайным образом распределяли в вертикальное или не вертикальное положение во время второго периода родов. Исследования все равно можно было бы включить в метаанализ, если бы они распределили людей в вертикальные положения во время пассивного второго периода родов, но не во время фазы активного толчка. Другими словами, некоторые люди, которым было поручено вертикальное положение, могли стоять прямо во время пассивного второго периода родов, но лежали во время активного толчка и / или родов.
Другими словами, некоторые люди, которым было поручено вертикальное положение, могли стоять прямо во время пассивного второго периода родов, но лежали во время активного толчка и / или родов.
Исследователи определили вертикальное положение как сидение на стульчике или подушке для родов, на коленях, на четвереньках и на корточках. Они определили не вертикальное положение как боковое, полусидячее и литотомическое.
По сравнению с вертикальными позициями, люди, которые были случайным образом распределены в вертикальные положения во втором периоде родов, были:
- На 25% меньше вероятность родов с помощью щипцов или вакуумной помощи
- На 25% меньше вероятность эпизиотомии
- На 54% меньше вероятность аномального сердечного ритма плода
- На 20% выше вероятность разрыва второй степени; абсолютный риск — 15.3% для людей в вертикальном положении по сравнению с 12,7% для тех, кто находится в положении лежа на спине *
- 48% с большей вероятностью оценили кровопотерю более 500 мл; абсолютный риск составил 6,5% для людей в вертикальном положении по сравнению с 4,4% для тех, кто находится в положении лежа на спине **
* Более низкий риск эпизиотомии при родах в вертикальном положении компенсировался более высоким риском разрыва второй степени. Однако, поскольку другие исследователи обнаружили убедительные доказательства того, что естественные слезы заживают легче и менее травматичны для тканей, чем эпизиотомия (Jiang et al.2017), более высокая частота слезотечения второй степени в обмен на более низкую частоту эпизиотомии может быть приемлемым компромиссом для некоторых людей. Кроме того, можно снизить риск разрывов промежности при вертикальном положении, изменив методы, используемые во втором периоде родов (например, направленное или спонтанное толкание).
** Исследователи обнаружили, что у людей в вертикальной группе вероятность потери крови превышала 500 мл. Авторы подвергли сомнению точность этого вывода, поскольку кровопотеря была основана на оценках поставщика медицинских услуг, что не является точным способом измерения кровопотери. Не было различий в необходимости переливания крови между группами. Некоторые исследователи считают, что для людей с хорошим питанием потеря крови в размере 500 мл — сумма, равная рутинной сдаче крови, — незначительна (Begley et al. 2015). Однако в странах с низким уровнем дохода, где матери могут плохо питаться и страдать анемией, такая кровопотеря может быть вредной.
Не было различий в необходимости переливания крови между группами. Некоторые исследователи считают, что для людей с хорошим питанием потеря крови в размере 500 мл — сумма, равная рутинной сдаче крови, — незначительна (Begley et al. 2015). Однако в странах с низким уровнем дохода, где матери могут плохо питаться и страдать анемией, такая кровопотеря может быть вредной.
Интересно отметить, что в исследовании запланированных домашних родов в США, где вертикальное положение для родов, вероятно, более распространено, примерно 16% людей теряют более 500 мл крови после родов (Cheyney et al.2014). При родах в больнице, когда большинство людей рожают в положении лежа на спине, мы видим аналогичную частоту (15%) людей с послеродовой кровопотерей более 500 мл, когда выжидательная тактика (определена ниже) используется в третьем стадии родов и 5% при использовании активного ведения (Begley et al. 2015). Таким образом, вертикальное и не вертикальное положение при родах может не сильно повлиять на кровопотерю. С другой стороны, то, как медработники справляются с третьим периодом родов, в большей степени влияет на объем послеродовой кровопотери.
Ожидаемое ведение третьего периода родов означает, что лечащий врач использует подход «невмешательства», и мать выдает плаценту самопроизвольно путем надавливания или с помощью силы тяжести или, иногда, с помощью стимуляции сосков. Напротив, при активном ведении медперсонала обычно дает матери лекарство, которое заставляет матку сокращаться, рано зажимает пуповину и осторожно тянет за пуповину, одновременно надавливая на матку для выхода плаценты. Было бы интересно увидеть исследование, в котором сравнивается активное ведение третьего периода родов в вертикальном и вертикальном положении.не вертикальное положение, чтобы убедиться, что легкое «дергание» за пуповину повышает риск послеродовой кровопотери у матерей в вертикальном положении из-за воздействия силы тяжести.
Гупта и др. (2017) метаанализ не дает подробных сведений о том, как обращались с матерями во время третьего периода родов и оставались ли люди в вертикальном положении на третьем этапе после родов в вертикальном положении. Без этих важных деталей трудно делать выводы о влиянии вертикального положения при родах на послеродовую кровопотерю.
Без этих важных деталей трудно делать выводы о влиянии вертикального положения при родах на послеродовую кровопотерю.
Кокрановский метаанализ не обнаружил различий между группами в отношении частоты кесарева сечения, серьезных разрывов промежности, потребности матери в переливании крови, количества детей, поступивших в отделения интенсивной терапии новорожденных, или перинатальной смертности. В трех из четырех испытаний, в которых измерялась боль, было обнаружено уменьшение боли при вертикальном положении при родах. Они также обнаружили, что, когда люди рожают в вертикальном положении, их роды сокращаются примерно на шесть минут; однако доказательства этого исхода были очень низкого качества.Когда они не учитывали исследования более низкого качества, не было различий в продолжительности родов между группами.
Другой метаанализ, сравнивающий вертикальное и не вертикальное положение при родах у людей без эпидуральной анестезии, вышел независимо, но через несколько месяцев после Кокрановского метаанализа (Deliktas & Kukulu 2017). Этот метаанализ включал меньше исследований (22 против 32), но обнаружил аналогичные результаты в отношении снижения риска родов с применением вакуума или щипцов и эпизиотомии, а также увеличения риска послеродовой кровопотери.Не было различий между группами вертикально и не вертикально по другим показателям здоровья.
Мы обнаружили одно рандомизированное испытание, которое было слишком новым для включения в обзоры 2017 года. В этом исследовании приняли участие 102 женщины, впервые рожавшие без эпидуральной анестезии в Турции (Moraloglu et al., 2017). Матери были случайным образом распределены, чтобы толкаться и рожать в положении стоя / на корточках с перекладиной или в положении литотомии с поднятым изголовьем кровати на 45 градусов. Исследование показало, что у людей, которые стояли, а затем приседали с грифом, чтобы толкать их во время схваток, были более короткие вторые периоды родов примерно на 34 минуты.Они также испытывали меньшую боль, реже получали искусственный окситоцин (питоцин) для усиления родов и были более удовлетворены опытом родов по сравнению с группой, которая толкала и рожала, лежа на спине в приподнятой кровати. По послеродовой кровопотере различий между группами не было.
Какие положения при родах лучше всего подтверждаются доказательствами для людей
с эпидуральной анестезией ?Более 60% людей в США рожают одного ребенка.С. используют эпидуральную или спинальную анальгезию (ACOG, Практический бюллетень № 177, 2017). В недавнем Кокрановском обзоре были рассмотрены данные о вертикальном и не вертикальном положении при родах у людей с эпидуральной анестезией (Kibuka & Thornton, 2017). Можно было бы включить исследования, если бы людей случайным образом распределили в вертикальное или не вертикальное положение во время второго периода родов, но не обязательно для фазы активного толчка или фактических родов. В совокупности приняли участие 879 человек в пяти рандомизированных контролируемых исследованиях. Все испытания проходили в больницах Великобритании или Франции.В одном из исследований участвовали люди с традиционной эпидуральной анестезией, в трех исследованиях участвовали люди с низкой дозой или «ходячая» эпидуральная анестезия, а в одном типе эпидуральной анестезии не сообщалось.
Метаанализ показал, что у людей с эпидуральной анестезией прямое положение во время второго периода родов не имело никакого значения для частоты кесарева сечения, родов с применением щипцов / вакуумной помощи или продолжительности стадии подталкивания. Также не было различий в разрывах промежности, требующих наложения швов, аномальных рисунках сердечного ритма плода, низком pH пуповины или госпитализации в ОИТН.Авторы просмотрели, но не нашли каких-либо полезных данных о кровопотере более 500 мл, длительном втором периоде родов, шкале Апгар, перинатальной смерти, потребности в вентиляции или удовлетворенности матери рождением. Авторы Кокрейн пришли к выводу, что в настоящее время недостаточно доказательств, чтобы рекомендовать конкретные положения для родов людям с эпидуральной анестезией.
Существуют три других рандомизированных контролируемых испытания, в которых изучались положения при родах у людей с эпидуральной анестезией, но не были включены в Кокрановский метаанализ.Кокрановские обозреватели все еще ждут дополнительной информации от авторов испытаний, прежде чем они решат добавить эти исследования в свой обзор.
В первом исследовании 199 участников, рожавших в больнице в Испании, были случайным образом распределены по «традиционной модели родов» или «альтернативной модели родов» (Walker et al. 2012). Люди, отнесенные к традиционной модели, начинали продвигаться в литотомической позиции сразу после того, как достигли десяти сантиметров, а также рожали в литотомической позиции.Люди, отнесенные к альтернативной модели, откладывали отталкивание и рожали в особом положении лежа на боку.
Группе, назначенной для отложенного толчка, было дано указание менять положение каждые 20-30 минут после достижения полного раскрытия и начинать активные толкающие усилия только после ощущения сильного позыва к толчку. Персонал больницы помогал им принимать разные позы, например сидя, на коленях, лежа на боку или на четвереньках. Если по прошествии 2 часов в пассивной фазе эпидуральная анестезия не давала людям почувствовать побуждение к толчку, их просили начинать толкать при каждом сокращении.
Когда люди в группе отложенного толчка были готовы начать толкать, обученный персонал помог им перейти в определенное положение лежа на боку. В этом положении голень оставалась вытянутой на койке, а верхняя нога покоилась согнутой на стремени. Это поместило ступню бедра в более высокое положение, чем колено, чтобы позволить верхней части бедра вращаться. Верхняя часть тела матери находилась в нейтральном положении и при необходимости поддерживалась подушками.
Исследователи обнаружили, что у людей, которые откладывали толчки и рожали в положении лежа на боку, было меньше родов через естественные родовые пути (20% vs.42%) и более высокий уровень неповрежденной промежности (40% против 12%) по сравнению с людьми, которые немедленно толкали и рожали в положении литотомии. В этом исследовании вспомогательные вагинальные роды относятся к использованию вакцины, щипцов или давления на дно матки, когда персонал оказывает давление руками на живот матери в направлении родовых путей. Не было различий между группами в частоте разрывов промежности первой, второй или третьей степени, поэтому более низкая частота эпизиотомии (21% против 51%) в группе лежа на боку объясняет более высокую частоту неповрежденных. промежность в этой группе.
Это исследование предоставляет доказательства того, что у людей, рожающих с эпидуральной анестезией, отсроченное толкание с изменением положения и активное толкание и родоразрешение в положении лежа на боку могут снизить частоту вспомогательных вагинальных родов, продолжительность фазы активного толчка и частоту перинеальных родов. травмы, не добавляя риска для матери или ребенка. Однако, как показало следующее исследование, этих преимуществ можно достичь, используя только отсроченное толкание и изменение положения в пассивной фазе второго периода родов.
Во втором исследовании, также проводившемся в Испании, 150 человек случайным образом меняли положение каждые 5–30 минут в пассивной фазе второго периода родов или в положение лежа на спине в течение всего второго периода (Simarro et al., 2017). Обе группы были проинструктированы отложить толкание, и в конечном итоге все родились в литотомической позе. Люди, которым поручено менять положение во время пассивной фазы второго периода родов, имели лучшие результаты, чем группа, которая лежала на спине в течение всего второго периода, даже несмотря на то, что все рожали в одном и том же положении лежа на спине.В группе, которая изменила положение, было меньше случаев кесарева сечения (1% против 10%) и меньше случаев использования вакуума / щипцов (24% против 39%). У них также были более короткие вторые периоды родов (95 минут против 124 минут) и меньше эпизиотомий (18% против 31%).
Третье испытание представляло собой очень большое рандомизированное контролируемое испытание позы для родов, проведенное группой в Соединенном Королевстве (Великобритания) под названием Совместная группа по эпидуральным и позиционным исследованиям (The Epidural and Position Trial Collaborative Group, 2017).Исследовательская группа сравнила вертикальное и боковое положение при родах у рожениц впервые с низкой дозой эпидуральной анестезии.
В период с 2010 по 2014 год в исследовании приняли участие в общей сложности 3236 человек из 41 родильного дома в Великобритании. Для включения в исследование впервые роженицы должны были быть старше 16 лет, иметь одну голову. ребенок в возрасте 37 недель и старше, планирующий рожать естественным путем и во втором периоде родов, с низкими дозами эпидуральных препаратов. Поскольку до второго периода родов люди не были рандомизированы в вертикальное или не вертикальное положение, это исследование неприменимо к позиционированию с эпидуральной анестезией в первом периоде родов.Вертикальной группе было поручено передвигаться пешком, стоять, сидеть, стоять на коленях или в любом другом вертикальном положении. Группа не стояла в положении лежа на боку с поднятой на 30 градусов больничной койкой.
Около 80% участников, отнесенных как к вертикальной, так и к горизонтальной группе, могли передвигаться, что означает, что у них была настоящая эпидуральная анестезия с низкой дозой. По большей части люди использовали назначенные им позиции для толкания.
Исследователи обнаружили, что у меньшего числа людей, которым было назначено вертикальное положение для родов, произошли спонтанные вагинальные роды, по сравнению с людьми в группе лежа (35% vs.41%). Как ни странно, это была очень низкая частота спонтанных вагинальных родов в обеих группах. Большинство участников этого исследования рожали путем кесарева сечения или с помощью вакуума / щипцов. Мы были удивлены, увидев такие высокие показатели вмешательства в этом исследовании — частота родов с использованием вакуума / щипцов составляла 51–55%, и более чем половине (55–59%) людей была проведена эпизиотомия. Эти цифры странно высоки. В США, например, общий уровень рождений с использованием вакуума / щипцов составляет всего около 3% (Martin et al., 2017).
Непонятно, почему в этом исследовании у людей, которым было назначено вертикальное положение для родов, была меньше шансов иметь самопроизвольные роды через естественные родовые пути.Исследователи не обнаружили разницы между группами в показателях неспособности прогрессировать или дистресса плода, приводящего к применению вакуума или щипцов. Они также не обнаружили различий в других показателях здоровья. Возможно, люди с низкой дозой эпидуральной анестезии имеют больше шансов на спонтанные роды, когда они используют положение лежа на боку во втором периоде родов, а не вертикальное положение. Однако к результатам этого исследования следует относиться с осторожностью — они могут не относиться к условиям с большей поддержкой самопроизвольных вагинальных родов (где меньше используется вакуум или щипцы).
Доказательства позы для родов у людей с эпидуральной анестезией и без нее
Шведское исследование места рождения ребенка проводилось в двух больницах Швеции в период с 2006 по 2009 год (Thies-Lagergren 2013). В исследование были включены 1020 матерей, рожавших впервые естественным путем в срок от 37 недель до 41 недели 6 дней. Почти половина (45%) участников использовали эпидуральную анестезию для снятия боли во время родов. Матери были случайным образом назначены рожать на сиденье BirthRite® или на любом другом месте.
Автор обнаружил, что родовое кресло привело к сокращению второй стадии родов в среднем на 6-13 минут и меньшему использованию искусственного окситоцина для увеличения родов. Это исследование не обнаружило разницы в скорости использования щипцов или вакуумной помощи. Люди, рожавшие на родильном месте, подвергались повышенному риску послеродовой кровопотери; однако кровопотеря не повлияла на уровень гемоглобина через 2-3 месяца после родов. Не было разницы между группами в отношении разрывов промежности, но место рождения ребенка было связано с меньшим количеством эпизиотомий — 2% матерей, родивших на месте рождения ребенка, перенесли эпизиотомию по сравнению с 14% матерей, родивших в других положениях. .Исследование не обнаружило разницы в результатах для здоровья матерей и младенцев, кроме увеличения послеродовой кровопотери. Однако участники, которым было поручено рожать на родильном месте, с большей вероятностью сообщали, что они чувствовали себя «сильными, защищенными и уверенными в себе», что привело к большему удовлетворению родами.
Советы по отталкиванию во время родов
6 советов по отталкиванию во время родов
В рабочий день вы будете много работать, поэтому убедитесь, что вы работаете эффективно, чтобы помочь ребенку выпустить наружу.Попробуйте эти 6 советов, как толкаться во время родов, чтобы сделать ваши толчки важными.
1. Толчок, когда ваше тело говорит вам
Как только у вас появится непреодолимое желание толкнуть, давите вниз. Это побуждение может появиться в начале схватки или даже в самом начале схватки.
2. Толкайся правильно
Исследования подтверждают, что многие матери инстинктивно делают во время родов: короткие, частые толчки сохраняют вашу энергию, сохраняют кровеносные сосуды на лице, доставляют больше крови в матку, усиливают схватки и доставляют больше кислорода ребенку. .Через пять или шесть секунд после того, как вы наберете максимальную интенсивность, полностью выдохните воздух из легких. Затем быстро вдохните, наполняя легкие свежим воздухом, достаточным для следующего толчка.
3. Примите лучшую позу для толчка во время родов
Лежа на спине — худшее положение для толчка; Лучше всего приседать прямо. Приседание расширяет ваш таз и использует силу тяжести, чтобы ребенок мог двигаться вниз и выходить быстрее.
4. Не торопитесь
Новые исследования показывают, что именно интенсивное и продолжительное давление вниз во время стадии толчка может лишить ребенка кислорода, а не продолжительность самой второй стадии.Не пугайтесь, если во время схваток вы слышите, как на электронном мониторе плода замедляются звуковые сигналы, если они возвращаются в норму после окончания схваток; ЧСС ребенка обычно замедляется во время схваток и восстанавливается между ними.
5. Отдых между толчками
Когда схватка закончится, расслабьтесь и примите положение, позволяющее вам отдохнуть. Пососите кусочки льда, послушайте мягкую музыку, соблюдайте тишину в своей комнате и обслуживающем персонале и используйте любые методы релаксации, которые вам нужны, чтобы погрузиться в свой собственный спокойный мир.
6. Защитите промежность
Первые несколько побуждений к толчку могут застать вас врасплох, заставляя напрячься, а не расслабить мышцы тазового дна. Вот где действительно окупаются ваши упражнения Кегеля и релаксация.
Д-р Билл СирсНеужели женщины слишком сильно и слишком рано давят во время родов?
Фото: iStock
Для большинства женщин вторая стадия родов — стадия толчка — выглядит так же, как в фильмах: истощенная, потная, краснолицая женщина в полулежавшем положении на больничной койке.Бригада медсестер-энтузиастов советует ей задерживать дыхание, когда начинается схватка, а затем с силой давить на нее на счет до 10, повторяя столько раз, сколько возможно, до конца схватки.
Монреаль, мать двоих детей Кристин Латрей рожала 48 часов со своим старшим ребенком. Шесть (!) Из этих часов она потратила на тренировку, медсестры ее тренировали и все время считали до десяти. «Я думаю, что счет определенно помог мне работать дольше и сильнее, чем я мог бы делать самостоятельно», — говорит Латрей.
Этот стиль толчка иногда называют «пурпурным толчком» из-за того, что лицо мамы меняет цвет, когда она постоянно задерживает дыхание и напрягается. Технический термин для этого — «направленное проталкивание», и это было частью стандартной акушерской практики на протяжении нескольких поколений. Но все больше исследований ставят вопросы о том, следует ли использовать направленный толчок. Некоторые врачи и медсестры экспериментируют, позволяя женщинам толкаться всякий раз, когда они чувствуют сильное побуждение, без указания им задерживать дыхание и давить на определенное время.
Этот вид самонаправленного или «спонтанного» подталкивания давно рекомендован акушерками, и защитниками естественных родов, но только недавно получил признание в медицинском сообществе.
Акушер Лоуренс Оппенгеймер, руководитель отделения медицины плода в Оттавской больнице, заметил изменения в подходе медицинского сообщества к второму периоду родов с тех пор, как он завершил свою акушерскую подготовку 30 лет назад. «Меня как младшего ординатора учили, что второй период родов — самое опасное время в жизни женщины, и мы старались как можно быстрее покончить с этим», — говорит он.Но теперь он и другие практикующие узнают, что до тех пор, пока роды идут хорошо, а мама и ребенок в порядке, часто лучше подождать, пока у женщины не появится сильное побуждение к толчкам, или, если ей сделали эпидуральную анестезию и не чувствует этого побуждения, пока у ребенка не будет времени спуститься самостоятельно. Поощрять ее давить и давить как можно сильнее и дольше, как только шейка матки полностью расширилась, может не понадобиться.
«Я всегда чувствовал, что кричать на маму и говорить ей, когда надо давить, — не лучшая идея», — говорит Оппенгеймер.В рекомендациях больницы Оттавы рекомендуется отложить стадию активного толчка до тех пор, пока у женщины не возникнет сильное желание толкнуть, или через два-три часа после полного раскрытия шейки матки. «Если все идет хорошо и доставка кажется неизбежной, — говорит Оппенгеймер, — можно продолжать ждать до трех часов». Женщинам, которым была сделана эпидуральная анестезия, также дается три часа на то, чтобы дождаться позывов к подталкиванию, после чего им приказывают начать давление. Но в настоящее время в больнице нет конкретных рекомендаций относительно того, как женщин должны толкать женщин.Оппенгеймер говорит, что это означает, что управление стадией подталкивания по-прежнему в значительной степени зависит от индивидуальных предпочтений медицинского персонала, принимающего роды, многие из которых по-прежнему пойдут традиционным путем. «Лично мне очень нравится идея самостоятельного подхода, и клинические данные показывают, что он так же безопасен и эффективен, как и направленное толкание», — говорит Оппенгеймер. «Но мы еще не знаем достаточно, чтобы сказать, что это определенно лучший или более безопасный подход».
Оппенгеймер указывает на систематическое обзорное исследование 2015 года, в котором рассматривались семь рандомизированных контролируемых испытаний, сравнивающих направленное и самонаправленное толкание.Не было обнаружено четких различий в продолжительности второго периода родов, частоте эпизиотомии , частоте эпизиотомии , разрывах промежности, частоте кесарева сечения , или результатах для здоровья ребенка, даже среди женщин, которым была проведена эпидуральная анестезия. Оппенгеймер говорит, что, поскольку пока нет четких доказательств значительных рисков или преимуществ одного вида давления над другим, практикующим врачам следует придерживаться «индивидуального подхода» и быть открытыми к тому, чтобы позволить женщинам подождать, пока они не почувствуют сильное побуждение к толчкам и действиям. так что им это кажется правильным.
Самостоятельное толкание уже давно рекомендовано в учебниках по акушерству. Николь Беннетт, зарегистрированная акушерка и директор образовательной программы по акушерству в Университете Райерсона в Торонто, указывает на исследования, которые показали, что самостоятельное толкание может привести к лучшим результатам для ребенка: меньше нарушений сердечного ритма, лучше баллов по шкале APGAR после рождения и лучший (менее кислый) уровень pH пуповинной крови. Кроме того, разрешение женщинам работать самостоятельно с минимальным вмешательством вписывается в общую философию акушерской помощи с точки зрения поощрения выбора и автономии во время родов.
Беннетт видел, как многие женщины успешно рожают без особой наставничества, без задержки дыхания и без надавливания на длительные периоды. «Я заметил, что женщины, которым не сказали, когда нужно толкать, в конечном итоге почувствуют сильное побуждение к толчку и сделают несколько коротких опускающих усилий с каждым сокращением — продолжительностью от четырех до шести секунд. И они обычно выдыхают, когда толкаются », — говорит она. По словам Беннетта, когда ребенок опускается в таз и начинает венчать макушку (когда голова надавливает на промежность), женщины начинают толкаться чаще, а затем часто наблюдается заметный сдвиг в настроении женщины прямо перед моментом рождения.«Исследования показывают, что иногда она выражает чувство страха, паники или потери контроля, а затем она будет чувствовать неконтролируемое чувство давления, когда она переходит в заключительную, очень сильную фазу толчка».
Якоба Лилиус, Кингстон, Онтарио. мама двоих детей, знает, каково рожать без осознанного давления. 25 декабря 2012 года роды быстро участились, и она чуть не родила первого ребенка в машине по дороге в больницу. Она праздновала Рождество в доме своих родителей в сельской местности, более чем в часе езды от ближайшей больницы с акушером в штате.«Я потратил добрых 45 минут, пытаясь толкнуть , а не », — говорит Лилиус. Когда она добралась до больницы, и персонал сказал ей, что она, наконец, может толкаться: «Я помню, как мое тело просто выполняло работу. Я не давил, — говорит Лилиус. «Я ничего не делал сознательно; мое тело просто сделало это само. Это было невероятно ».
Необходимы дополнительные исследования, чтобы полностью понять, почему некоторые женщины испытывают такое мощное, неконтролируемое побуждение толкаться, в то время как другие застревают в течение нескольких часов.Считается, что положение и размер ребенка, физиология матери и даже ее психологическое состояние имеют значение. Около естественных родов. защитников предположили, что родовая среда и количество «беспокойств», которые испытывает мать, могут быть важными факторами (хотя эти теории остаются спорными среди многих в медицинском сообществе). Исследователи знают, что позыв к толчкам возникает, когда давление на шейку матки, стенки влагалища и промежность приводит к высвобождению большого количества окситоцина, который, в свою очередь, стимулирует дальнейшие сокращения матки — процесс, называемый рефлексом Фергюсона.
По словам Оппенгеймера, эпидуральная анестезия «частично устраняет» рефлекс Фергюсона, что означает, что около половины канадских женщин (, частота эпидуральной анестезии составляла 56,7% вагинальных родов в 2011 году) могут иметь проблемы с ощущением позывов к толчкам, особенно перед голова ребенка опущена и оказывает давление на промежность в стадии венчания. В том же систематическом обзоре, в котором рассматривалось самостоятельное и направленное толкание, был сделан вывод, что позволяя женщинам с эпидуральной анестезией подождать не менее часа после полного раскрытия (позволяя ребенку продолжать спускаться и поворачиваться), сокращается время, затрачиваемое на активное толкание, на 20 минут. .
Но даже женщинам, у которых нет эпидуральной анестезии, Беннетт говорит, что желание толкнуть не всегда сразу следует за 10-сантиметровым расширением. «Время между полным раскрытием и ощущением позывов к толчку не всегда одинаково у каждой женщины». Беннетт часто видит паузу в родах между полным расширением и позывом к толчку, во время которой схватки временно замедляются по частоте и интенсивности. «Мы называем это этапом« отдыхай и будь благодарным », — говорит она.
Мама из Торонто Джейми Хан, которая ждет своего второго ребенка в декабре, думает, что, возможно, начала слишком рано толкаться во время рождения своего первого ребенка в апреле 2015 года.«Сначала я так сильно давил, что сломал все эти кровеносные сосуды на лице», — говорит Хан. Она вспоминает, что в какой-то момент что-то сдвинулось, и внезапно ее тело начало давить, пыталась она или нет. «Я чувствовал, что эта версия толкания вышла из-под моего контроля, больше была бессознательной, и она была ниже, более сосредоточена на задней части моего тела, чем то, что я делал раньше» Хан говорит, что во время следующих родов она планирует быть более терпеливой. «Первые полтора часа прессинга были утомительными, и, может быть, без уважительной причины.”
Беннетт говорит, что акушерки обычно не используют направленное толкание, а вместо этого дают инструкции, как толкать более эффективно, особенно если вторая стадия затягивается или есть какие-либо опасения по поводу ребенка. Один из способов, которым Беннетт объясняет более эффективное подталкивание рожениц, — это оказание некоторого давления во влагалище, в той области, где женщине необходимо сосредоточить свои усилия. «Иногда женщина сильно давит, но с помощью мышц груди и верхней части живота, поэтому мы можем надавливать пальцами на заднюю стенку влагалища, чтобы побудить ее активировать правильные мышцы.«В других ситуациях для сохранения здоровья всех может потребоваться направленное толкание. «Если мы видим отклонения в частоте сердечных сокращений плода и хотим ускорить процесс, направленное толкание — один из наших инструментов», — говорит Беннетт.
Оппенгеймер также говорит, что он всегда возвращался бы к прямому выталкиванию, если бы были какие-либо опасения за мать или ребенка. «Несмотря на то, что имеющиеся у нас доказательства говорят, что направленное подталкивание не обязательно ускоряет процесс, когда мы обеспокоены, врачи, как правило, хотят взять под контроль и придерживаться традиционного подхода, к которому мы привыкли», — говорит он.
Многие женщины ценят получение какого-либо руководства, которое поможет им пройти интенсивный второй этап, будь то наставление и поддержка со стороны акушерки или пары медсестер, считающих до 10 и скандирующих «Толкай!»
После нескольких часов напряжения и напряжения Кристин Латрейль говорит, что ей было приятно сосредоточиться во время схваток. «Даже если направленное нажатие не ускорило процесс, я чувствовал, что мне нужен счет и руководство медсестер.Это помогло мне почувствовать себя более контролируемым и сосредоточенным, что сработало для меня ».
Подробнее:
Что такое родильный центр?
Экстремальные истории родов: невероятно быстрые роды
Ваш путеводитель по обезболиванию при родах
Как толкать во время родов — что нужно знать
Настало время крушения! Этот милый ребенок почти здесь.Вы готовы?
Сделайте глубокий вдох; ты собираешься стать матерью.
Конечно, когда придет время вашего малыша, у вас будет команда поддержки, но, в конце концов, вы тот, кто должен вытолкнуть (или не вытолкнуть) этого ребенка.
Не следует ждать окончания беременности, когда вы собираетесь родить, чтобы узнать о толчках во время родов.
Это то, что вам следует обсудить гораздо раньше — в дородовых классах, с педагогом по родовспоможению.
Вам действительно нужно толкаться во время родов?
Ответ: да и нет.
Женщины рожают без тренерского толчка (когда кто-то говорит женщине толкать) в течение многих лет.
Это потому, что у женщины врожденный рефлекс изгнания плода. Для вас это означает, что ребенок выйдет из шейки матки независимо от того, толкаете вы ее или нет.
Тем не менее, иногда вам понадобится помощь, чтобы толкнуть и вытащить ребенка.
Иногда что-то затрудняет толкание.
Например, вам может быть сделана эпидуральная анестезия. Вы можете быть полностью истощены. Или, возможно, у вас было другое вмешательство, которое прервало естественный процесс, и рефлекс изгнания плода может работать не так, как ожидалось.
Поговорите со своей акушеркой или поставщиками медицинских услуг. Обсудите свои ожидания от толчка на стадии родов.
Читать Нужно ли толкать во время родов? для получения дополнительной информации.
Какие мышцы вы используете во время родов?
Ваши ягодицы и нижняя часть живота должны быть расслаблены, а поперечный живот должен быть напряженным.
Эта комбинация расслабленного тазового дна и плотного пресса — самый эффективный способ вытолкнуть ребенка наружу.
Это мышцы, которые вы используете:
- Прямые мышцы живота . Большинство людей думают, что прямые мышцы живота — это единственный живот, который у вас есть. Они находятся в передней части туловища и обычно называются «шесть кубиков». Это группа мышц, на которую нацелены приседания. Когда вы толкаетесь, и ваш позвоночник выгибается вперед, прямая мышца живота напрягается
- Поперечный пресс .Они составляют внутренний слой брюшного пресса (внутренний пресс). Они наиболее важны во время беременности — как для осанки во время беременности, так и для толчка. Это мышцы, которые задействуются, когда вы втягиваете живот.
Lamaze International, основанная в 1960-х годах, опубликовала и провела серию скоординированных классов толчка, в которых используются дыхательные и мышечные техники, как описано выше.
Каково ощущение выталкивания ребенка?
Это вопрос, который женщины задают друг другу все время.Ответ у всех разный. Ваше рождение и ваш путь к этому уникальны.
Большинство женщин объясняют это чувство жжением, когда промежность растягивается, а голова ребенка появляется у входа во влагалище. Это называется «венчанием».
Наиболее распространенное выражение, которое используют женщины, — «Такое ощущение, что у вас большие какашки!» Кишечник находится очень близко к стенке влагалища, так что это имеет смысл.
У вас может даже быть стул из-за близости и давления со стороны головы вашего ребенка.Это довольно распространенное явление, поэтому не беспокойтесь и не смущайтесь.
Некоторые женщины вообще не помнят, чтобы у них было такое чувство.
Однако до тех пор, пока ритм рождения может развиваться естественным образом, почти все женщины испытывают непреодолимое желание толкаться.
Это лучший рефлекс изгнания плода.
В любом случае, как скажут вам многие воспитатели по вопросам родовспоможения и другие матери, вы быстро забудете всю эту тревожную ситуацию, как только увидите своего прекрасного ребенка на руках.
Как делать толчок после эпидуральной анестезии?
Эпидуральная анестезия включает введение полой иглы и небольшого гибкого катетера в середину или поясницу. Уходит в пространство между позвоночником и внешней оболочкой спинного мозга; это называется эпидуральным пространством.
Анестезия может быть назначена во время ранних родов, в сочетании с индукцией родов или в активной установленной стадии родов. Это зависит от того, что вы решите делать.
Область, в которую должна быть введена игла, сначала обезболивают местным анестетиком — см. Схему ниже:
Анестетик снимает боль при схватках, и, если процедура проведена эффективно, вы все еще можете двигаться и чувствовать достаточно, чтобы вытолкнуть ребенка.
К сожалению, эпидуральная анестезия может быть случайной с точки зрения плотности и площади покрытия.
У вас может быть неэффективная эпидуральная анестезия или эпидуральная анестезия, полностью блокирующая все движения.
Проведение спинномозговой анестезии означает более длительную фазу подталкивания и повышенный шанс инструментальных родов или кесарева сечения.
Также следует иметь в виду, что все проходит через плаценту к ребенку, включая анестетик из эпидуральной анестезии.
Скорее всего, вам понадобится подтолкнуть ребенка под контролем, прижав подбородок к груди и используя всю свою силу и дыхание, чтобы прижать и вытолкнуть ребенка.
Подробнее здесь: Эпидуральная анестезия во время родов — все, что вам нужно знать | Живот живота
Как долго можно толкаться во время родов?
Ответ на этот вопрос действительно зависит от обстоятельств.
Если вы впервые рожаете и ваше тело еще не делало этого, вы можете ожидать, что до рождения ребенка во втором периоде родов может потребоваться до нескольких часов.
С другой стороны, если у вас раньше были дети, ваше тело будет иметь мышечную память о родах.
Вы почувствуете, что ребенок находится в родовых путях, и почувствуете желание толкнуться. Толчки могут быть намного проще и быстрее, и голова ребенка будет уже на пути.
Продолжительность движения может также зависеть от положения ребенка во время беременности и родов.
Младенцы могут плохо выглядеть по какой-либо причине, и иногда бывает сложно заставить их занять правильное положение, чтобы они могли войти в родовые пути.
В конце концов, это зов ребенка. Если ваш ребенок проявляет признаки дистресса, его можно ускорить, или у вас могут возникнуть инструментальные роды.
Что делать, если я не могу вытолкнуть ребенка?
Когда приходит время рожать ребенка, во втором периоде родов, есть несколько причин, по которым этого просто не происходит.
Если вам делали эпидуральную анестезию, вы могли бы потерять ощущение того, куда толкать, и управляемое толкание, похоже, не помогает.
Не отчаивайтесь. Есть много ситуаций — в основном с участием матерей, у которых раньше были дети, — когда срабатывает рефлекс изгнания плода, тело берет верх, и роды происходят естественным образом.
Если этого не происходит, и если у вас также есть материнское истощение от дней родов, вам может потребоваться помощь.
Если ребенок находится достаточно близко и в правильном положении, врач может надеть маленькую присоску на голову ребенка и осторожно потянуть за нее, чтобы вытащить ребенка.
Если этот метод не увенчается успехом, врач может попытаться ввести щипцы. Это делается путем введения щипцов с обеих сторон ребенка и вытаскивания ребенка наружу.
Акушеры и гинекологи могут посоветовать кесарево сечение в любое время, если ребенок обеспокоен.
Наступает ли второй период родов?
Да. Именно на втором этапе родов, на этапе толкания, действительно появляется ваш малыш.
Эта стадия начинается, когда шейка матки полностью раскрыта, и длится до родов.
Ваша акушерка поможет вам найти удобное положение — на коленях или на кровати. Многие женщины предпочитают лежать на боку.
Акушерка также поможет вам, когда вы почувствуете позыв к толчку.
Подробнее здесь: Этапы труда — информативный справочник | Живот живота
Защитите тазовое дно после толчков
Тазовое дно представляет собой «перевязку» мышц, немного напоминающую небольшой мышечный гамак, которая проходит между лобковой костью спереди и копчиком сзади.
Мышцы тазового дна женщины поддерживают ее матку (матку), мочевой пузырь и кишечник (толстую кишку).
Не забывайте выполнять упражнения для тазового дна после того, как вы вытолкнули ребенка. Это лучший способ убедиться, что ваше тазовое дно в будущем будет работать.
Подробнее здесь: Вредят ли вагинальные роды тазовое дно? | Живот живота
Как толкать не разрывая
Всегда есть вероятность разрыва промежности или влагалища во время родов.
Лучшие способы минимизировать риск разрыва — хорошая подготовка и образование.
Пара советов:
- Вы можете сделать массаж промежности, чтобы растянуть эту область, если вам это удобно.
- Убедитесь, что вы используете теплую воду для родов, в душе или бассейне, а также для компрессов в области промежности.
Не торопитесь во время рождения ребенка, если он счастлив. Позвольте голове ребенка развиваться постепенно, и, если возможно, замедлите формирование коронки и роды.
Если ребенок вылетает слишком быстро, у вас больше шансов на слезы.По общему признанию, это легче сказать, чем сделать.
Желание толкаться непреодолимо. Иногда бывает трудно сделать глубокий вдох и замедлить надавливание.
Когда нужно толкаться во время родов? Новый кабинет проливает свет
Это стандартный совет во многих родильных отделениях: не торопитесь, пока не придет время.
Обычно роженицам говорят подождать, пока акушерка, врач или медсестра не скажут, что пора — обычно примерно через час после того, как шейка матки расширилась до определенного диаметра, часто на 10 сантиметров.
Даже библия для многих беременных женщин — книга и веб-сайт «Чего ожидать, когда вы ждете» — подсказывает, что женщинам нужно подождать, чтобы подтолкнуть их.
Считалось, что ожидание делает доставку проще и безопаснее.
Но новое исследование переворачивает эту идею с ног на голову. Оказывается, после того, как шейка матки расширилась до 10 сантиметров, не имеет значения, ждут ли женщины толчка или просто идут вперед, когда чувствуют себя готовыми.
«Оба подхода широко используются, и ни один из них не считается золотым стандартом», — сказал д-р.Элисон Кэхилл из Вашингтонского университета в Сент-Луисе и ее коллеги написали в своем отчете.
Но когда женщины начинают заниматься раньше, общее время до родов, как правило, короче, сообщают исследователи в Журнале Американской медицинской ассоциации.
Многие врачи перешли на метод отсроченного выталкивания, когда одно большое исследование, проведенное в прошлом веке, показало, что отсрочка выталкивания снижает риск того, что акушеру придется использовать щипцы, чтобы вытащить ребенка.
Связанные
«Роды с использованием щипцов для среднего таза были распространены 20 лет назад, когда проводилось это исследование; однако в современной акушерской практике Соединенных Штатов такие роды устарели », — написали Кэхилл и его коллеги.
Многие врачи также считали, что, если женщины откладывают толкание, потребность в кесаревом сечении будет меньше.
Исследование 2400 женщин, рожающих впервые, показало, что отсрочка отталкивания не снижает частоту кесарева сечения. Всем женщинам была сделана эпидуральная анестезия, и их случайным образом распределили либо отложить толчок, либо пойти вперед и толкнуть, когда им захотелось, когда они достигли 10-сантиметрового отклонения.
В обеих группах около 85 процентов детей родились без хирургического вмешательства.Существенной разницы в риске кровотечения между группами не было.
Но частота некоторых редких осложнений была ниже в группе женщин, которым разрешалось толкаться, когда им было угодно. Младенцы реже страдали от повышенного уровня кислоты в крови, что является осложнением длительного отсутствия кислорода. У них также было меньше шансов заболеть хориоамнионитом, осложнением, вызванным проникновением бактерий в матку во время продолжительных родов.
И общее время до родов было в среднем на 30 минут короче, когда женщинам позволяли заниматься раньше, как выяснили исследователи.
«Полученные данные убедительно свидетельствуют о том, что для подавляющего большинства матерей, впервые получающих эпидуральную анестезию, отсрочка отталкивания не дает преимуществ по сравнению с немедленным подталкиванием во втором периоде родов», — сказал д-р Менахем Миодовник из Национального института ребенка. Health and Human Development, которые помогли оплатить исследование.
Связанные
Хорошо иметь убедительные доказательства, которые помогут врачам и персоналу родильного отделения, сказали д-р Джеффри Сперлинг и д-р Дана Госсетт из Калифорнийского университета в Сан-Франциско, которые не принимали участия в исследовании.
«Ежегодно в США происходит почти 4 миллиона родов, из которых примерно 68 процентов связаны с вагинальными родами, поэтому критически важны дополнительные доказательства для руководства родом», — написали они в комментарии.
Они сказали, что, вероятно, не существует определенного времени, когда лучше начинать толкать.
Теперь, сказали они, будет важно провести подобное исследование среди женщин, рожающих во второй или третий раз.
Второй период родов: как и когда толкать
Как вы узнаете, когда толкать и как долго длится второй период родов? Вот что вам нужно знать о стадии, когда ваш ребенок родится
Второй период родов: что это?
Второй период родов начинается, когда шейка матки раскрывается (расширена) на 10 см, и заканчивается при рождении ребенка.
«Не все женщины чувствуют потребность сразу же подтолкнуть второй этап, поэтому он делится на пассивную и активную стадии (NICE, 2017)».
Во время пассивной части у вас может быть шанс получить долгожданную передышку, отдохнуть и подготовиться к более сложному долоту (RCOG, 2012a). Попробуйте отдыхать и дышать расслабленно между схватками, чтобы сберечь энергию.
Лучше дождаться начала активной фазы, прежде чем пытаться нажать. Если вы этого не сделаете, вы, вероятно, не сможете сильно сдвинуть ребенка вниз, и это будет означать, что вы будете истощены до того, как начнется активная фаза (Downe and Marshall, 2014).
Когда начинать рожать
Во время активной части второй стадии вы почувствуете этот неконтролируемый инстинкт толчка при большинстве сокращений. Но толкайте только тогда, когда чувствуете неконтролируемое побуждение сделать это (Даун и Маршалл, 2014).
Большинство женщин рожают первого ребенка в течение трех часов после активных движений и двух — при последующих родах. Однако иногда все может быть закончено за несколько минут (NICE, 2017). А если это займет больше времени, вашему ребенку не будет никакого вреда (Энкин, 2002).Так что акушеркам не нужно вмешиваться, пока вы справляетесь (RCM, 2012a).
Лучшие позы при рождении
Должности могут иметь решающее значение в сфере труда.
Принятие вертикального положения может помочь сделать второй этап более коротким и комфортным (Gupta et al, 2012; RCM, 2012a). Это дает возможность гравитации и движению помочь вашему ребенку (RCM 2012a; Simpkin and Anchetta, 2012; NICE, 2017). Кроме того, вам с меньшей вероятностью понадобятся щипцы, вентиляция или эпизиотомия, если вы будете оставаться в вертикальном положении и продолжаете двигаться, хотя вы можете потерять немного больше крови (Gupta et al, 2012).
Примеры вертикального положения:
- на коленях
- приседание (самостоятельно или с использованием гамака, веревки или перекладины)
- стоя
- на родильном стуле
- склоняется над родильным мячом.
На втором этапе у вас могут появиться боли в спине. Так что любая поза, в которой вы становитесь на четвереньки, например мяч для родов, тоже может помочь в этом (Hunter et al, 2007).
Но, в конце концов, следуйте своим инстинктам и займите то положение, которое кажется вам подходящим (Симпкин и Анчета, 2011).Ваша акушерка тоже должна помочь вам в этом.
Также может помочь, если акушерка или ваш биологический партнер предлагает физическую поддержку или позитивные новости об успехах вашего ребенка. Возможно, вы даже захотите потянуться вниз, чтобы почувствовать голову ребенка.
Вы, наверное, слышали, что акушерки говорят женщинам, когда и как толкать. Но на втором этапе этого больше не делают, так как это может вызвать проблемы (Cooke, 2010; Prins et al, 2011). Вместо этого ваша акушерка побудит вас следовать своим инстинктам (RCM, 2012a).
Последний толчок
Когда голова вашего ребенка опускается, чтобы родиться, вы почувствуете покалывание, известное как венчание (Capogna et al, 2010).
На этом этапе было бы неплохо замедлить толкание, чтобы голова ребенка могла медленно продвигаться вперед. Акушерки часто рекомендуют делать небольшие вдохи-вдохи, чтобы избавиться от позывов к толчкам.
Это также может защитить промежность, а это означает, что вам с меньшей вероятностью понадобится наложение швов (Downe and Marshall, 2010).Массаж промежности во время беременности также может снизить вероятность разрывов третьей и четвертой степени (Beckmann, Stock, 2013; RCM, 2012b).
Некоторые акушерки могут использовать теплый компресс на промежность или поддерживать голову ребенка в момент его рождения, но другие будут в большей степени держаться подальше от ребенка (NICE, 2017). Ни один из подходов не лучше, это просто личный стиль акушерки (RCM, 2012b).
После того, как голова вашего ребенка выйдет наружу, будет пауза между схватками, прежде чем плечи родятся. Затем ребенка можно положить к груди или животу для контакта кожи с кожей (Downe and Marshall, 2014).Скоро они получат первую подписку.
Что может делать ваш биологический партнер на втором этапе
Роль вашего биологического партнера на втором этапе имеет решающее значение. Кто-то, кто вас поддержит, может повысить вероятность того, что ваш ребенок родится естественным путем, без щипцов или вентиляции (Bohren et al, 2017).
Ваш биологический партнер может также оказать физическую поддержку (и не жаловаться на боли в руках, партнеры по рождению) или просто подбодрить вас. Они также могут позаботиться о том, чтобы ваши взгляды были услышаны и отреагировали на них, или сделать вам прекрасный массаж, если вам это нравится.Не говоря уже о постоянных напитках и еде, когда они нужны вам для поддержания сил (Bohren et al, 2017).
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Здесь вы также найдете полезную информацию о NHS Choices.
Beckmann MM, Stock OM. (2013) Антенатальный массаж промежности для уменьшения травм промежности. Кокрановская база данных Syst Rev. (4): CD005123. Доступно по адресу: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005123.pub3… [Доступно 13 августа 2018 г.]
Борен М.А., Хофмейр Г., Сакала С., Фукудзава Р.К., Катберт А. (2017) Постоянная поддержка женщин во время родов. Кокрановская база данных Syst Rev. (7): CD003766. Доступно по адресу: https: // www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003766.pub6 … [Доступно 13 августа 2018 г.]
Capogna G, Camorcia M, Stirparo S и др. (2010) Многомерная оценка боли во время ранних и поздних родов: сравнение нерожавших и повторнородящих женщин. Int J Obstet Anesthesia. 19 (2): 167-70. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20219349 [доступ 13 августа 2018 г.]
Даун С., Маршалл Дж. Э. (2014) Физиология и уход во время переходной и второй фаз родов.Маршалл Дж. Э., Рейнор, доктор медицины. ред. Учебник Майлза для акушерок. 16-е изд. Черчилль Ливингстон, Эдинбург: 367-93.
Hunter S, Hofmeyr GJ, Kulier R. (2007) Положение рук и коленей на поздних сроках беременности или родов при неправильном положении плода (боковом или заднем). Кокрановская база данных Syst Rev. (4): CD001063. Доступно по адресу: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD001063.pub3/full [Доступно 13 августа 2018 г.]
NICE. (2017) Уход во время родов: уход за здоровыми женщинами и их младенцами.Доступно по адресу: https://www.nice.org.uk/guidance/cg190 [доступ 13 августа 2018 г.]
Принс М., Боксем Дж., Лукас С. и др. (2011) Эффект спонтанного толчка по сравнению с толчком Вальсальвы во втором периоде родов на мать и плод: систематический обзор рандомизированных исследований British Journal of Obstetrics and Gynecology. 118: 662-670 Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/21392242 [доступ 13 августа 2018 г.]
RCM. (2012a) Второй период родов. Королевский колледж акушерок, Основанные на фактах руководящие принципы оказания акушерской помощи во время родов.Доступно по адресу: www.rcm.org.uk [Доступно 13 августа 2018 г.]
RCM. (2012b) Уход за промежностью. Королевский колледж акушерок, Основанные на фактах руководящие принципы оказания акушерской помощи во время родов. Доступно по адресу: www.rcm.org.uk [Доступно 13 августа 2018 г.]
Дополнительная литература
Кук А. (2010) Когда мы изменим практику и перестанем руководить толчком в родах? Британский журнал акушерства 18 (2): 77-81. Доступно по ссылке: https://www.magonlinelibrary.com/doi/abs/10.12968/bjom.2010.18.2.46403 [Доступ 13 августа 2018 г.]
Энкин М., Кейрсе MJNC, Нейлсон Дж. И др. (2000) Руководство по эффективному уходу во время беременности и родов. Издательство Оксфордского университета, Оксфорд. [Доступ 13 августа 2018 г.]
Симкин П., Анчета Р. (2011) Руководство по развитию родов: ранние вмешательства для профилактики и лечения дистоции. 3-е изд. Чичестер: Уайли Блэквелл. [Доступ 13 августа 2018 г.

 При этом у роженицы не
возникает сонливость, не бывает угнетения сознания, не угнетается дыхательная функция новорожденного.
Этот метод позволяет достигать длительного обезболивания (4-6 часов и более) родов,
включая период потуг. Эпидуральная анальгезия позволяет контролировать боль на всём протяжении родов.
Известно, что основное препятствие, которое встречает головка плода при своём продвижении в родах,
является шейка матки. Под влиянием эпидуральной анальгезии шейка матки значительно размягчается
и раскрывается быстрее. Перечисленные преимущества, включая гарантии безопасности плода, и стали
основной причиной огромной популярности эпидуральной анальгезии у современных рожениц.
При этом у роженицы не
возникает сонливость, не бывает угнетения сознания, не угнетается дыхательная функция новорожденного.
Этот метод позволяет достигать длительного обезболивания (4-6 часов и более) родов,
включая период потуг. Эпидуральная анальгезия позволяет контролировать боль на всём протяжении родов.
Известно, что основное препятствие, которое встречает головка плода при своём продвижении в родах,
является шейка матки. Под влиянием эпидуральной анальгезии шейка матки значительно размягчается
и раскрывается быстрее. Перечисленные преимущества, включая гарантии безопасности плода, и стали
основной причиной огромной популярности эпидуральной анальгезии у современных рожениц.
 Поза удобна в активной фазе схваток, когда уже не получается ходить.
Поза удобна в активной фазе схваток, когда уже не получается ходить. Однако при этом маме в целом должно быть тепло.
Однако при этом маме в целом должно быть тепло. Ее глубинное чувство — «я не смогу!».
Ее глубинное чувство — «я не смогу!».